Во время лечения в Simplex вы можете расслабленно слушать музыку или подкаст, смотреть телевизор. Или спать.
Мы очень заботимся о комфорте пациентов, и предлагаем несколько вариантов антистрессового лечения.
- поверхностная седация закисью азота,
- глубокая седация – лечение во сне.
Они применяются в разных ситуациях, чтобы сделать лечение безболезненным, комфортным и безопасным, повысить
его качество и сократить проведенное у стоматолога время. Все для того, чтобы вам больше не приходилось
откладывать заботу о своем здоровье «на потом».
Мы имеем лицензию на проведение седации. В штате клиники опытный анестезиолог высшей квалификационной
категории и анестезиологическая медсестра.
Закись азота
Это успокаивающий и расслабляющий газ для тех, кто боится стоматологов или уколов, кто устает долго держать
рот открытым, на кого слабо действует инъекционная анестезия. Еще этот газ снижает сильный рвотный рефлекс.
Значительно уменьшает неприятные ощущения от введения местного анестетика, усиливает его действие.
Вы сидите в кресле, через назальную маску вдыхаете воздух с примесью закиси азота и ощущаете приятный
релаксирующий эффект. Вы перестаете переживать по поводу лечения, расслабляетесь.
Вы в сознании – слышите, видите, понимаете, просто перестаете бояться.
Закись азота доступна по цене. Она безопасна и применяется даже в детской стоматологии. Не требует
предварительного обследования, поэтому решение о ее использовании можно принять непосредственно в процессе
лечения.
Ее успокаивающие действие ускоряет, усиливает и продлевает действие инъекционной анестезии. Врач меньше
отвлекается, больше сосредоточен на работе. Сокращается время визита.
Большие вмешательства становятся значительно более комфортными и доступными в рамках одного посещения.
Например, лечение множественного кариеса и каналов, большая обработка под установку коронок. Многие под
закисью азота легко переносят установку имплантата и пересадку десневой ткани.
После окончания лечения газ очень быстро выводится, его эффект пропадает. Можно садиться за руль.
Лечение во сне
Лечение во сне мы рекомендуем тем, кто панически боится стоматолога. Тем, кому предстоит длительное
комплексное вмешательство или сложные объемные работы хирургического плана. Например, пластика кости,
объемная имплантация, удаление нескольких зубов, комплексное лечение с участием нескольких специалистов, а
также при непереносимости инъекционной анестезии.
Чисто технически большинство вмешательств можно выполнить под местной анестезий. Но опыт показывает, что
хирургия под местным наркозом – не самое приятное воспоминание. Есть даже серьезные исследования о том, что
хирургические вмешательства, выполненные под наркозом, имеют меньше осложнений, а пациенты быстрее
восстанавливаются.
Во время манипуляции вы засыпаете и просыпаетесь уже после ее проведения.
Вы избавляетесь от необходимости присутствовать на малоприятной многочасовой процедуре, у вас ничего не
болит и не затекает. Врачи избавляются от необходимости отвлекаться, выполняют свою работу быстро и
сосредоточенно.
Методика широко применяется в Европе и в США даже для диагностических процедур. Препараты для ввода в
медикаментозный сон – Пропофол и Севоран – хорошо изучены и легко переносятся, пациенты во время процедуры
видят яркие цветные сны.
Пробуждение проходит быстро и легко. Ощущение, будто вы просто глубоко спали и очень хорошо отдохнули.
Перед процедурой необходимо сдать анализы и получить консультацию анестезиолога. 24 часа после процедуры
нельзя садиться за руль.
Применение того или иного вида анестезии зависит от объема манипуляций. Решение о целесообразности
использования Пропофола и Севорана принимается совместно пациентом и анестезиологом.
Лечение во сне
Лечение во сне
Сонный паралич – это состояние, при котором человек испытывает чувство инерции всего тела и не может двигаться, осознавая, что происходит вокруг него. Паралич чаще всего возникает при засыпании, сразу после засыпания или при пробуждении. Это загадочное явление постоянно изучается, но до конца не объяснено.
Что такое сонный паралич?
Сонный паралич — это временная потеря мышечной функции во время сна, исключая дыхательные мышцы и глазные яблоки. В то же время человек остается в сознании. Патология классифицируется как парасомния, то есть необычное поведение во время сна, и может появиться в любом возрасте, но первые приступы появляются чаще в детском или подростковом возрасте. В зрелом возрасте приступы паралича становятся более частыми и серьезными.
Это явление сопровождается тревогой, страхом и ускоренным сердечным ритмом, хотя и не является опасным для жизни состоянием. Умереть от сонного паралича нельзя — он не опасен для жизни или здоровья. Паралич длится всего несколько минут и проходит спонтанно. Он также может быть прерван прикосновением окружающих.
Установлено, что сонный паралич возникает в фазе сна с наиболее реалистичными сновидениями. Предполагается, что это состояние призвано защитить сновидца от неконтролируемых движений, которыми он мог бы навредить себе или окружающим.
Причины сонного паралича
Сонный паралич может испытать любой человек, и конкретные причины развития этого состояния до конца не понятны. Но известно, что это состояние, при котором мозг уже проснулся, а организм еще нет. Поэтому при полном сознании нет контроля над телом. Это физиологический сбой, в большинстве случаев возникающий автоматически и один раз.
Наибольший риск приступа возникает у людей из следующих групп:
- страдающих тревожными расстройствами, посттравматическим стрессом, сильным и непрерывным стрессом — у больных часто отмечается эмоциональное напряжение;
- имеющих плохое качество сна или работающих в разные смены — люди, испытавшие приступ сонного паралича часто рассказывают, что спят слишком мало, их сон нерегулярный или они ложатся спать каждый день в разное время;
- борющихся с пристрастием к алкоголю, психотропным препаратам и различным видам сильнодействующих препаратов;
- у больных с депрессией, биполярным расстройством;
- страдающих апноэ во сне.
Регулярно рецидивирующий сонный паралич испытывают до 50% людей с нарколепсией. В некоторой степени это состояние также может быть связано с генетической предрасположенностью.
Также известно, что риск приступов повышается:
- при сне меньше шести часов в сутки;
- при непрерывном сне дольше девяти часов;
- если дремать более двух часов.
Исследования показывают, что сон на спине увеличивает риск паралича сна. Следовательно, людям, борющимся с этим недугом, рекомендуется спать на боку.
Симптомы сонного паралича — что испытывает человек в этом состоянии?
Люди, которые никогда не испытывали этого состояния, могут из любопытства задаваться вопросом, как выглядит сонный паралич и что чувствует во время приступа спящий? Это состояние очень неприятное, и его сложно представить.
Приступ представляет собой частичный или полный паралич всего организма, что и является его основным симптомом. У больного возникает неестественный паралич мышц, и при этом человек осознает, что не спит, и не может двигаться и разговаривать. Кроме того, его переполняет необъяснимое чувство паники и ужаса. Часто состояние сопровождают звуковые, зрительные и даже тактильные галлюцинации, что еще больше усиливает страх, и ощущение стеснения в груди.
Во время приступа сонного паралича могут появляться пугающие и даже демонические персонажи. Человек, испытывающий такое состояние, пытается кричать, но из-за мышечной инерции (отсутствие активности) это невозможно. Характерный симптом паралича — страх перед очередным приступом.
Неспецифические симптомы:
- затрудненное дыхание;
- головные боли;
- мышечные боли;
- ощущение приближения смерти.
Сонный паралич иногда путают с эпилептическими припадками и апноэ во сне — состояниями, угрожающими здоровью или жизни.
Как лечить сонный паралич? Можно ли его вылечить?
Сонный паралич не является заболеванием как, например, грипп или воспаление легких, поэтому сложно говорить о его лечении. Для облегчения неприятных недугов, которые он вызывает, используются некоторые профилактические меры:
- Гимнастика, приучающая к правильному дыханию.
- Правильная гигиена сна. В спальне должна быть нормальная температура, тишина и ограниченный доступ к свету. Нужно исключить дополнительные раздражители, провоцирующие галлюцинации.
- Перед сном не следует есть тяжелую пищу, пить алкоголь.
- Следует отказаться от использования электронных устройств, излучающих синий свет, негативно сказывающийся на засыпании и качестве сна.
При проблемах с засыпанием, больным назначаются мягкие мелатонинсодержащие средства, помогающие успокоиться и расслабиться перед сном.
При повторении приступов нужно записаться к психотерапевту и пройти ЭЭГ-исследование, исключающее (или подтверждающее) эпилепсию.
Правильное дыхание — профилактика сонного паралича
Люди, страдающие рецидивирующим сонным параличом, должны усвоить правила правильного дыхания. Нужно научиться чувствовать и контролировать дыхание. Эффективно помогают уменьшить панические атаки глубокие вдохи и выдохи, они же могут прервать приступ. Хороший способ также – сосредоточиться на движении пальцами ног и рук, помогает восстановить контроль над телом.
Можно ли вызвать сонный паралич?
Это явление неприятно и даже травматично для подавляющего большинства людей, но есть и желающие вызвать сонный паралич. Испытать это состояние стремятся сторонники осознанных сновидений, считающие, что это явление позволит контролировать переход из состояния бодрствования в мир сновидений и даже приведет к возможности предсказаний будущего.
Практикующие такие методы, лежа принимают удобную позу, полностью расслабляются и лежат неподвижно, ожидая галлюцинаций в виде образов, форм и историй. Вскоре они испытывают слуховые ощущения и вибрации тела. Состояние продляют, не двигаясь. Через некоторое время – в зависимости от уровня усталости и условий окружающей среды – вибрации усиливаются — это тактильные гипнагогические галлюцинации, приводящие к сонному параличу. Эта техника работает только при состоянии сонливости.
Вызвать сонный паралич можно, но не делайте этого! Ведь это несвойственное здоровому сну состояние, приводящее к непредсказуемым последствиям. Более того, никаких предсказаний вы не дождетесь — любые галлюцинации — это плод воображения.
Правила сна, помогающие хорошо выспаться
Сон делится на несколько фаз. Две основные — NREM и REM:
- Во время первой мозг постепенно переходит в состояние расслабления и начинает работать медленно, что позволяет успокоиться и отдохнуть. Это время наиболее интенсивной регенерации всего организма, длящееся около 90 минут.
- Затем сон переходит в фазу REM. Мозг активизируется и появляются сны. Фаза длится около 15 минут, после его повторяется фаза REM.
- Цикл повторяется около 4-5 раз в течение ночи.
Лучшее время для подъема – фаза REM, когда мозг уже успел отдохнуть и немного восстановиться. Поэтому общее время сна должно быть кратно 90 минутам, что соответствует завершенной фазе NREM. Благодаря этому организм отдохнет и будет готовым к действию.
Как избавиться от страха перед приступами?
До 75% эпизодов паралича сна включают галлюцинации, отличающиеся от типичных снов. Как и в случае с атонией, они могут возникать при засыпании (гипнагогические) или пробуждении (гипнопомпические). Их можно разделить на три категории:
- галлюцинации, связанные с восприятием присутствия опасного человека;
- галлюцинации, связанные с чувством удушья;
- вестибулярно-моторные галлюцинации, включающие ощущение полета или падения.
Люди, испытывающие слуховые галлюцинации, часто слышат разные звуки: постукивание, скрип, свист, звон и т. д. Иногда слышен смех, крик, плач.
Вы должны понять, что паралич во сне — распространенное и временное явление. И галлюцинации в этот момент не реальны. Думайте о позитивном, расслабьтесь, не пытайтесь двигаться, пока паралич не исчезнет.
Источники
- Денис Д.: Взаимосвязь между сонным параличом и качеством сна: современные представления, 2018;
- Шарплесс Б.А.: Руководство клинициста по рецидивирующему изолированному сонному параличу, 2016;
- Терзаги М. И: Сонный паралич при нарколепсии: больше, чем просто моторный диссоциативный феномен, 2012.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Оглавление:
Люди часто не принимают всерьёз храп или внезапные пробуждения среди ночи. Однако их причина — сонное апноэ, или остановка дыхания — весьма опасна и может привести к тяжёлым последствиям.
Что такое сонное апноэ?
Апноэ — это приостановка дыхания. Она может происходить в самых разных условиях. Например, после быстрых глубоких вдохов. Однако сонное апноэ выделяют в отдельное заболевание.
Дыхание у больного может останавливаться до сотни раз за один час. Если сложить все секунды приступов за ночь, может набраться до 4 часов сна без поступления кислорода.
Есть две основных разновидности апноэ во время сна:
- Обструктивная. Задержка дыхания связана с механическими трудностями. Страдают этим недугом пожилые или люди с избыточным весом. У них дыхательные пути становятся очень узкими. Курильщики входят в зону риска из-за воспалённой носоглотки. А любители алкоголя — по причине чересчур расслабленных мышц.
- Центральная. Отделы мозга, ответственные за дыхание, перестают отправлять сигналы мышцам. Такое апноэ возникает после приёма опиатов, при заболеваниях сердца и после инсульта.
Симптомы остановки дыхания
Главные признаки болезни, которые вы можете заметить, если спите рядом с больным: громкий храп и периодическое прекращение вдохов. После «затишья» секунд на десять человек внезапно начинает громко храпеть и ворочаться во сне.
В бодрствующем состоянии можно начать подозревать сонное апноэ, если обратить внимание на:
- самочувствие по утрам. При затруднённом дыхании будет сильно болеть голова после пробуждения;
- отсутствие бодрости. Днём человек сонный, невнимательный и рассеянный, ведь у него ночью толком не было отдыха;
- процесс засыпания. Несмотря на усталость, заснуть будет очень тяжело;
- память и внимание.
Слабое течение болезни не всегда требует вмешательства. Но стоит точно обратиться к врачу, если громкий храп нарушает покой близких. Или сонливость днём настолько сильная, что вы дремлете даже за рулём.
Что происходит в организме при приступе апноэ?
В состоянии бодрствования мы можем осознанно задержать дыхание на 1-2 минуты, а потом по своей воле его возобновить. Например, при плавании. Во сне же организму приходится самостоятельно решать эту проблему.
Во время приступа в мозг подаются сигналы, что уровень кислорода в крови слишком низок. В результате человек мгновенно просыпается. У него резко повышается давление, из-за чего появляется риск стенокардии и инсульта. А ткани при недостатке кислорода становятся менее восприимчивы к инсулину — гормону, контролирующему уровень сахара. Именно поэтому в организме ощущается недостаток сил.
Остановка дыхания негативно влияет на все части нашего организма. Без воздуха мы можем прожить не более десяти минут. И чем дольше длятся приступы сонного апноэ, чем чаще они происходят во время отдыха, тем тяжелее будут последствия для больного.
Чем опасно сонное апноэ при отсутствии лечения
У трудностей с дыханием во время сна масса последствий. От относительно безопасных, вроде сухости во рту и головной боли, до инвалидности и даже летального исхода от долгой остановки дыхания без пробуждения. Больной без лечения рискует заработать:
- хроническую усталость;
- заболевания сердца;
- сахарный диабет II типа;
- различные патологии печени;
- аритмию, стенокардию и сердечную недостаточность;
- гипертонию;
- бронхиальную астму;
- инфаркт, инсульт, кровоизлияние в мозг — одни из самых тяжёлых последствий кислородного голодания и резко поднявшегося давления;
- в очень редких случаях может наступить полная остановка дыхания со смертельным исходом.
Кто поможет в диагностике?
Если вы или ваши близкие заметили такие симптомы, как громкий храп и прерывистое дыхание во сне, желательно как можно скорее проконсультироваться у специалиста. Если попасть к врачу-сомнологу не удалось, стоит обратиться к неврологу и отоларингологу. Они смогут установить и устранить причину апноэ.
Близкие люди помогут измерить продолжительность пауз в дыхании. А на общем осмотре проверят давление и выяснят состояние сердца.
Самые верные способы диагностики — полисомнография, суточное ЭКГ и пульсометрия. Они отслеживают все изменения тела: дыхание, сердцебиение, активность нервов и электрические импульсы.
Профилактика может снизить риски
Лечение апноэ напрямую связано с его причиной. Поэтому распространённые методы: удаление помех в носовых путях и коррекция носовой перегородки. Также применяют устройства, которые поддерживают органы ротовой полости и горла в правильном положении.
Профилактика совпадает с терапией самой лёгкой формы. Необходимо прийти к здоровому образу жизни, снизить вес до нормы, прекратить употребление алкоголя и табака. Поможет тренировка мышц горла: игра на духовых музыкальных инструментах или пение. Привычка спать на боку намного снижает симптомы и облегчает дыхание. И, разумеется, придётся своевременно лечить все ЛОР-заболевания.
Список литературы
- Синдром обструктивного апноэ во сне в терапевтической практике/ /Пальман А.Д, под ред. Синопальникова А.И. – 2007.
- Храп и синдром обструктивного апноэ сна: Учебное пособие для врачей / Бузунов Р.В., Легейда И.В. – 2010.
- Milo A Puhan, Alex Suarez. Didgeridoo playing as alternative treatment for obstructive sleep apnoea syndrome: randomised controlled trial (англ.) // BMJ Group, 2006.
- E. Frija-Orvoën. Obstructive sleep apnea syndrome: Metabolic complications (англ.) // Revue Des Maladies Respiratoires. — 2016.
- Мельников А.Ю., Кравченко С.О. (Бормина С.О.) Субъективная оценка дневной сонливости при синдроме обструктивного апноэ сна и храпе // РМЖ. 2016. ссылка
- Галяви Р.А. Синдром обструктивного апноэ сна. Определение, диагностика, лечение // Вестник современной клинической медицины, 2010. ссылка
Панические атаки во сне
Под панической атакой понимается внезапный, неконтролируемый приступ выраженной, «пиковой» тревоги, который не имеет реальной и обоснованной причины. Это состояние сопровождается сильным страхом и телесными симптомами — учащенным сердцебиением, нехваткой воздуха, тяжестью и болью в груди, чрезмерной потливостью, дрожью в теле.
Такие приступы могут возникать не только днем, но и ночью. Во сне нет контроля сознания — тревога может проявляться в угрожающих, пугающих сновидениях, а может проявлять себя приступом панической атаки. Днем человек держит все эмоции в себе, а ночью контроль ослабевает, и возникает приступ. Панические атаки во сне имеют определенную опасность для здоровья человека, не стоит пренебрегать и недооценивать возможные неблагоприятные последствия. Качественный сон — это необходимое условие для полного восстановление физических и душевных сил. Во время приступа происходит резкое пробуждение с мучительным чувством тревоги и страха, сопровождающиеся все теми же телесными симптомами: учащенным сердцебиением, нехваткой воздуха, тяжестью и болью в груди, чрезмерной потливостью, дрожью в теле. Несколько таких ночей — и это приведёт к ухудшению общего самочувствия, раздражительности, снижению работоспособности, т.е. качество жизни будет утрачено.
Панические атаки во время сна провоцируют развитие бессонницы. Человеку кажется, что если он не будет спать, то это поможет избежать приступа. Отход ко сну оттягивается по разным причинам. Сама мысль, что скоро нужно ложиться в кровать вызывает беспокойство и страх.
Такие приступы могут возникнуть и у детей, и у подростков, и у взрослых; наиболее подвержены им люди, обладающие более чувствительной эмоциональной системой. Не всегда сразу можно распознать, что это состояние — именно паническая атака во сне, но уже то, что страдает качество ночного сна, является серьезным аргументом для обращения на консультацию к врачу психиатру, психотерапевту.
Это состояние имеет тесную связь и с биологическими, и с психологическими причинами, это расстройство, которое требует профессиональной помощи врача-психиатра, психотерапевта.
Причины
Биологические причины могут быть связаны с тем, что эндокринные железы начинают выбрасывать в кровь большое количество адреналина. Этот гормон в норме вырабатывается в экстремальных ситуациях, которые угрожают здоровью или жизни человека. Именно он влияет на ускорение всех физиологических реакций, то есть учащается сердцебиение, потовые железы и лёгкие начинают усиленно работать. Так тело готовится к защите или бегству от смертельной угрозы.
Но почему этот гормон начинает выделяться во время сна, когда человек находится в безопасности, и ему ничего не угрожает? Ответ на этот вопрос до конца пока не ясен. Скорее всего, здесь имеют место индивидуальные психологические причины — например, повышенная личностная тревожность как черта характера: чаще всего приступы возникают у мнительных, эмоционально ранимых и тревожных людей. Именно они всего склонны к самобичиванию и долгим переживаниям событий жизни; и/или негативный опыт отношений в прошлом, в которых человек приобрел такие качества, как недоверчивость, подозрительность, отсутствие внутреннего, психологического разрешения себе расслабиться («нельзя терять контроль ни на минуту, нельзя расслабляться — иначе что то случиться непоправимое»).
Провоцирующими факторами возникновения панических атак ночью во время сна являются:
- Хроническое употребление алкоголя или чрезмерное принятие алкогольных напитков перед сном.
- Сильный стресс.
- Детские психологические травмы.
- Гормональные нарушения.
- Истощение нервной системы из-за постоянных переживаний, стрессов.
- Наследственная предрасположенность к тревожным расстройствам.
- Черепно-мозговые травмы.
- Трудовая деятельность, которая связана с постоянным эмоциональным напряжением или риском для жизни.
По статистике, около 50% людей с диагнозом невроз или вегето-сосудистая дистония страдали от ночных панических атак.
Симптомы
Приступы паники происходят в период фазы глубокого сна — между 2 и 4 часами ночи. В редких случаях такое состояние возникает сразу после засыпания.
У панических атак во сне симптомы включают следующие проявления:
- резкое внезапное пробуждение от ощущения тревоги и сильного страха;
- нехватка воздуха;
- трудное прерывистое дыхание;
- усиленное потоотделение;
- тахикардия;
- повышение артериального давления;
- ощущение паралича или скованности тела;
- головокружение;
- боль в грудной клетке;
- озноб, онемение конечностей.
По времени ночной приступ длится от 10-20 минут. Из-за парализующего ужаса человек не в состоянии позвать на помощь. Иногда пробуждение возникает от собственного крика. Темнота в которой оказывается человек только усугубляет его состояние. Поэтому у панических атак ночью во время сна симптомы более выраженные, чем у дневных приступов.
В первые 5-10 минут после резкого пробуждения возникает растерянность и дезориентация в пространстве. Затем приходит осознание ситуации. Человек пытается утихомирить свой пульс, и успокоится. Чувства тревоги и страха могут беспокоить на протяжении нескольких дней, усиливаясь к вечеру. Это связано со страхом уснуть, и снова попасть в непреодолимый кошмар.
У панической атаки во время сна симптомом также является навязчивые мысли (т.н. обсессии). Возникает страх тяжелых болезней, смерти, сердечного приступа во сне. Без соответствующего лечения приступы могут учащаться и возникать каждую ночь.
Помощь при панических атаках
Сам человек, страдающий от панических ночных приступов, правильно оценить свое состояние не может. Нередко пробуждение с чувством страха и тревоги воспринимают за обычный ночной кошмар, поэтому не спешат обращаться за помощью. Но такие эпизоды становятся всё чаще, а самочувствие хуже. При возникновении панических атак во сне лечение должно назначаться только психиатром или психотерапевтом. На первичной консультации врач собирает анамнез. Только искренние ответы и доверительный разговор с врачом помогут правильно поставить диагноз и подобрать оптимальную терапию. Основная цель бесед с врачом — научиться быстро распознавать свою паническую атаку и со временем — научится с ней справляться, научиться помогать самому себе, получить личный опыт успешного преодоления, совладания, и тем самым — свести до минимума риск ее повторного появления.
У панической атаки во сне симптомы и лечение зависят друг от друга. При высоком уровне тревоги, а также при тяжелых или частых приступах хороший эффект дает курс противотревожных (анксиолитических) препаратов. Медикаменты подбираются индивидуально, и только с согласия пациента.
Если возникла паническая атака во сне, как бороться с ней без таблеток?
В начале заболевания быстро успокоится и привести в норму нервную систему помогают приемы релаксации и мышечного расслабления. Этому обучают на психотерапевтических сеансах. Также эффективно применяются дыхательные техники, лечебный гипноз, когнитивно-поведенческая психотерапия.
Индивидуальная, а затем групповая психотерапия — важный этап лечения панических атак. Человеку необходимо разобраться, понять, из чего складываются его индивидуальные причины приступов тревоги в дневное время. Научиться адекватно реагировать на различные стрессовые ситуации. Найти свой индивидуальный режим, составляющий здоровый образ жизни, четко выполнять рекомендации лечащего врача. Только в этом случае прогноз будет благоприятным.
Храп и апноэ (остановки дыхания во сне) — очень распространенное заболевание, на которое многие не обращают внимания. Храпящий человек боится потревожить сон других, но часто не подозревает, что его хроническая усталость, невнимательность, апатия связаны именно с этой проблемой.
Причины и симптомы заболевания
Для начала кратко опишем причины заболевания. У храпа и ночного апноэ есть несколько причин, но чаще всего они связаны с пониженным тонусом мягких тканей глотки, которые провисают и вибрируют от воздушной струи на вдохе. Если стенки глотки ослаблены настолько, что смыкаются, происходит остановка дыхания. Сигнал о неполадках поступает в мозг, из-за чего человек на несколько секунд просыпается, а после дыхание приходит в норму и он засыпает вновь.
Такие пробуждения обычно не запоминаются, но нарушают нормальную структуру сна и вызывают утреннюю головную боль, снижение скорости реакции, внимания и памяти. Человек просыпается не выспавшимся и в течении дня испытывает сонливость, апатию. Неудивительно, ведь число пробуждений может за ночь достигать нескольких десятков, а в общей сложности насчитывать до 3-4 часов.
Основные симптомы апноэ сна:
- громкий храп с короткими остановками дыхания;
- жалобы на ночные приступы удушья;
- частые ночные позывы к мочеиспусканию;
- головная боль и разбитость по утрам;
- рассеянность и дневная сонливость.
Среди физических признаков можно отметить:
- смещенную назад нижнюю челюсть;
- лишний вес с жировыми отложениями в области шеи;
- увеличенные нёбные и глоточные миндалины;
- чрезмерно длинный нёбный язычок.
Важно: нередко при обращении к врачу люди с апноэ жалуются на бессонницу, ведь с утра они чувствуют себя не отдохнувшими. И врач выписывает успокоительное или снотворное, но это лишь усугубляет проблему. Такие препараты действуют расслабляюще — мышечный тонус во сне падает еще больше, мягкие ткани провисают сильнее и перекрывают дыхательный просвет.
Приостановки дыхания и храп требуют других методов лечения. Для начала нужно установить тип нарушения, от которого зависит выбранная тактика.
Классификация апноэ
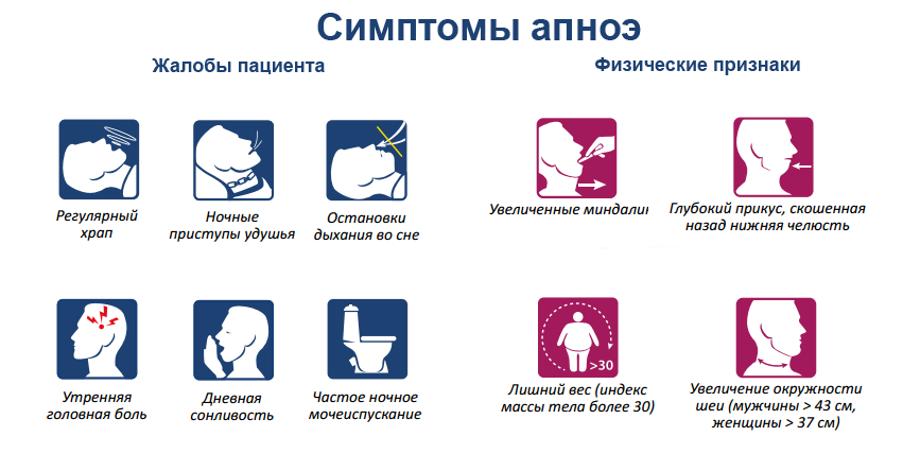
Выделяют три вида нарушений сна, связанных с остановкой дыхания:
- обструктивное апноэ — появляется из-за обструкции (непроходимости) дыхательных путей;
- центральное апноэ — связано с нарушениями в прохождении сигнала от мозга к дыхательной мускулатуре;
- смешанное апноэ — сочетает в себе признаки центрального и обструктивного типа.
Разница между обструктивным и центральным апноэ заключается в том, что при обструктивном есть некая преграда, помеха для свободного прохождения воздуха. При центральном типе таких преград нет, но задержки дыхания происходят из-за нарушений в работе центральной нервной системы. Человек в этом случае даже не делает попытки вдохнуть, потому что отделы головного мозга, управляющие дыханием, не отдают соответствующей команды. Обычно есть и нарушения в механизме обратной связи, который контролирует уровень СО2 в крови и стимулирует дыхание.
Апноэ у детей
Нарушения дыхательной функции в самом раннем возрасте чаще связаны с центральным апноэ, чем с обструктивным. Особенно им подвержены недоношенные дети с еще незрелыми рефлекторными механизмами, однако со временем при должном уходе и лечении эта проблема исчезает.
У дошкольников и школьников чаще встречается синдром обструктивного апноэ (СОАС). Одна из самых распространенных причин — частые недолеченные простуды, в результате которых миндалины непомерно разрастаются. В таком случае достаточно удалить гипертрофированные аденоиды или гланды, чтобы состояние ребенка нормализовалось.
Опасность задержек дыхания у детей заключается в том, что из-за расстройства сна нарушается выработка гормона роста — соматотропина. Он продуцируется в глубоких стадиях сна, которые больше всего страдают при ночном апноэ. Кроме того, из-за ночных микропробуждений ребенок становится днем рассеянным, капризным, не может сосредоточиться. Без лечения это ведет к снижению умственных способностей, затрудненному формированию новых нейронных связей (т.е. новых умений и навыков).
Диагностика апноэ
При наличии симптомов, указывающих на апноэ, необходимо тщательно проверить качество сна. Это можно сделать в специальной лаборатории в стационаре. Процедура называется полисомнография и подразумевает всестороннее обследование спящего человека. На пациенте фиксируются датчики дыхательных движений груди и живота, кардиодатчик, снимаются показатели ЭЭГ, ЭКГ, движения глаз и т.д. В результате исследования можно определить не только наличие апноэ, но и установить степень его тяжести, а также оценить влияние остановок дыхания во сне на сатурацию.
Для оценки состояния пациента используют индекс апноэ-гипопноэ (AHI) — это показатель, который отражает количество остановок дыхания за 1 час сна. При разном индексе AHI показаны разные методы лечения.
Выделяют три степени тяжести апноэ:
- легкая — AHI от 5 до 15;
- средняя — AHI от 15 до 30;
- тяжелая — AHI от 30 и выше.
Типичные ошибки при диагностике
Специфика симптомов апноэ сна такова, что вместо этого заболевания нередко диагностируют и лечат сопутствующие болезни. Одни пациенты жалуются на ночные позывы к мочеиспусканию и проходят обследование у уролога, другие же обращаются к неврологу из-за утренних головных болей или к кардиологу по поводу гипертонии.
Из-за чего часто ставят ошибочный диагноз:
- Ночные приступы удушья при отсутствии заболеваний бронхо-легочной системы часто считают психосоматикой, одним из последствий стресса или признаком панической атаки, хотя они могут быть и симптомом апноэ сна. Также их иногда принимают за предвестники бронхиальной астмы, но если дыхание быстро возобновляется сразу после пробуждения, стоит усомниться в таком диагнозе.
- При попытках вдохнуть во время задержки дыхания повышается давление в брюшной полости и возможен заброс желудочной кислоты в пищевод, изжога. Из-за этого пациенту могут ошибочно диагностировать ночную стенокардию, гастрит или гастроэзофагеальную рефлюксную болезнь (ГЭРБ).
- Часто ночное мочеиспускание, которое является типичным проявлением апноэ сна, иногда принимают за симптом простатита, урологических проблем или аденомы предстательной железы. Однако, в отличие от этих заболеваний, при задержках дыхания во сне нет болезненного и затрудненного оттока мочи.
Ещё одной распространённой проблемой является набор лишнего веса из-за задержек дыхания во сне, ведь гипоксия тормозит все обменные процессы. При этом лишний вес способствует развитию апноэ. В результате получается замкнутый круг: человек храпит из-за ожирения и ещё больше набирает вес из-за апноэ и храпа. Разорвать его можно, только правильно определив источник проблемы и устранив гипоксию.

Методы лечения
Тактика лечения во многом зависит от тяжести заболевания. Апноэ легкой степени можно победить домашними методами — такими же, какими лечат неосложненный храп. В основном они заключаются в изменении образа жизни и выполнении специальных упражнений для укрепления мягкого нёба.
Иногда не обойтись без хирургических вмешательств. Например, это случаи, когда причиной храпа с остановками дыхания во сне стали увеличенные миндалины или длинный нёбный язычок, аномалии или травмы челюстно-лицевой системы и т.д. После операции и устранения причин, мешающих свободному прохождению воздуха, у таких пациентов не только нормализуется ночной сон, но и уходят последствия гипоксии (головная боль, дневная сонливость, начинающаяся гипертония и т.д.). Разберемся, как лечить апноэ сна на разных стадиях у детей и взрослых.
Хирургические методы
Самые распространенные виды хирургических вмешательств при СОАС:
-
Увулопалатопластика — операция, в ходе которой врач укорачивает нёбный язычок, а также при необходимости убирает часть тканей мягкого нёба. Вмешательство проводится под местной анестезией и не требует госпитализации.
-
Тонзиллэктомия, аденотомия — удаление воспаленных увеличенных гланд и/или аденоидов, которые мешают свободному току воздуха при дыхании. Также обычно проводится под местной анестезией.
-
Септопластика — коррекция искривленной носовой перегородки, чтобы восстановить нормальное дыхание через нос. Пациенты с искривленной перегородкой часто спят с приоткрытым ртом, из-за чего у них сужается дыхательный просвет, слегка западает язык и появляется храп.
Однако хирургические операции могут помочь не всем пациентам с обструктивным апноэ, многое зависит от тяжести заболевания. При легкой степени обструкция происходит на уровне ротоглотки. Если преграду можно устранить хирургическим путем, операция поможет избавиться от апноэ. Но при более тяжелой степени мягкие ткани перекрывают дыхательный просвет ниже, и тогда удаление миндалин или части мягкого нёба не поможет.
Также подобные операции будут неэффективны, если нижняя челюсть пациента смещена назад или есть другие патологии, способствующие храпу. В каждом случае необходим индивидуальный подход и всестороннее обследование, которое позволит дать объективную оценку ситуации.
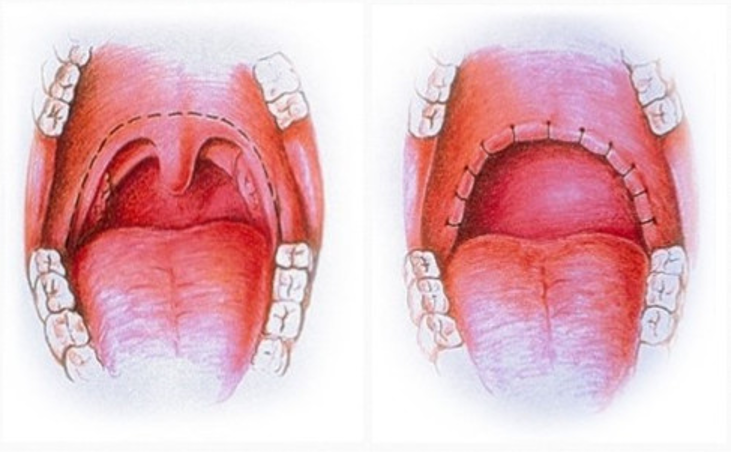
Консервативные методы
Нехирургические способы лечения позволяют пациенту бороться с апноэ и храпом в домашних условиях. В первую очередь сюда относятся различные внутриротовые устройства, надеваемые на время сна, а также использование аппаратов для неинвазивной вентиляции легких. Как и хирургическое вмешательство, консервативные методы показаны не всем — пациент должен пройти обследование.
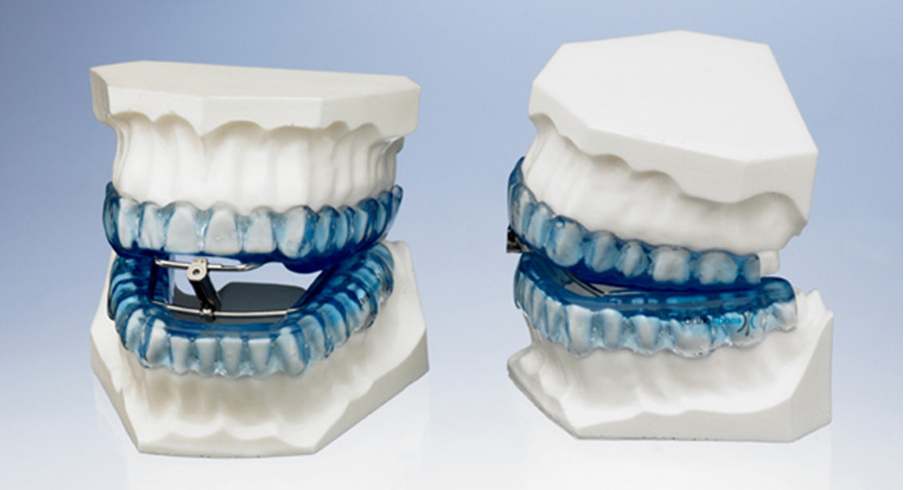
Внутриротовые устройства
Для домашнего лечения храпа используются специальные капы, которые надевают на верхние и нижние зубы на время сна. Они эффективны при легкой, а также иногда при средней степени апноэ, но далеко не во всех случаях. Функция капы заключается в том, чтобы немного сместить нижнюю челюсть вперед и тем самым избежать сужения дыхательных путей. Таким образом, капа предназначена в основном для помощи людям с дистальным прикусом и микрогнатией.
Выделяют несколько видов кап:
- регулируемые — с механизмом, позволяющим корректировать угол смещения нижней челюсти, постепенно его увеличивая до нужного уровня;
- термолабильные — выполненные из специального пластика, который становится эластичным в горячей воды и принимает форму зубов (пациент впервые надевает такую капу нагретой, выдвинув вперед нижнюю челюсть);
- индивидуальные — изготавливаемые для конкретного человека по слепкам его зубов.
Эффективнее всего работают индивидуальные капы, но они же отличаются и самой высокой ценой.
Нередко в продаже можно увидеть такие устройства, как браслеты от храпа и клипсы «антихрап», однако их эффективность сомнительна. Механизм работы магнитной клипсы не имеет научного обоснования — воздействие на некие точки в носу вряд ли сможет изменить тонус мягких тканей глотки, а ведь именно с ним связано возникновение храпа.
Что же касается браслетов, их действие основано на слабом электрическом сигнале, который подается в ответ на звук храпа. Этот сигнал провоцирует микропробуждение и человек может действительно на время перестать храпеть. Но такой способ не устранит нарушения структуры сна — напротив, он ее усугубляет. В итоге и с браслетом человек по-прежнему встает не выспавшимся, усталым, разбитым.
СИПАП-терапия
Неинвазивная вентиляция легких в режиме СИПАП широко используется для лечения апноэ сна средней и тяжелой степени. Это эффективный метод, который помогает практически полностью устранить храп и свести к минимуму число остановок дыхания, а значит, избежать последствий гипоксии и восстановить нормальную структуру сна.
Принцип работы аппарата СИПАП заключается в том, что он подает направленный поток воздуха в дыхательные пути, раздувает их, препятствует вибрации и спаданию мягких тканей. Благодаря положительному давлению воздуха они больше не соприкасаются и не вызывают апноэ.
Воздух подается через маску:
● ротовую,
● ротоносовую,
● полнолицевую,
● в виде назальных канюль.
Как правило, пациент спит в маске в течении всей ночи, поэтому важно выбрать именно тот тип, который будет максимально удобным.
При правильных настройках, которые выставляет врач после сомнологического обследования, СИПАП-терапия помогает уже в ходе первого сеанса. У пациента пропадает храп, частые ночные позывы к мочеиспусканию, спустя некоторое время может нормализоваться артериальное давление. Однако нужно понимать, что СИПАП-аппарат придется использовать каждую ночь. Этот метод хоть и убирает саму обструкцию, но не может устранить причины, которые ее вызвали.

Лечение в домашних условиях
Домашние методы могут быть эффективны при легкой степени апноэ, а также в качестве профилактики заболевания. Самостоятельно уменьшить вероятность задержек дыхания помогут следующие меры:
- отказ от алкоголя, успокоительных и снотворных препаратов на ночь;
- похудение, если есть лишний вес;
- сон на боку (поскольку положение на спине провоцирует апноэ);
- своевременное лечение ЛОР-заболеваний;
- использование анатомической подушки;
- приподнятое изголовье кровати (на 10-15 см);
- упражнения для укрепления мышц глотки.
Статистически апноэ чаще бывает у мужчин, поскольку у них, как правило, более узкие дыхательные пути, но у женщин в период постменопаузы также увеличивается риск этого заболевания. При первых признаках провисания мягких тканей глотки и появлении храпа рекомендуется делать упражнения каждый день.
Упражнения для укрепления мышц глотки:
- Кончик языка поместите рядом с передними зубами, а затем перемещайте его по нёбу в направлении глотки как можно дальше. В предельном положении задержитесь на 5 сек. и двигайтесь в обратную сторону.
- Со звуком «Ы» высуньте язык, направляя его вниз. Почувствуйте, как напрягаются мышцы глотки. Задержите язык на 5 сек.
- Подвигайте нижней челюстью, а потом сместите ее вперед как можно дальше. Задержитесь в этом положении на 10 сек.
- Выдвигайте нижнюю челюсть, одновременно упираясь в нее сжатой в кулак рукой. Преодолевайте сопротивление.
- Приоткройте рот и двигайте нижней челюстью по часовой стрелке. Затем повторите то же самое против часовой стрелки.
- Произносите звуки «И» и «У», растягивая их и напрягая при этом мышцы шеи.
- Надавите языком на нёбо и задержите это положение до легкой усталости. Почувствуйте, как напрягаются мышцы.
- Зажмите в зубах карандаш или деревянную палочку. Удерживайте до 3-5 минут.
Каждое упражнение, кроме последнего, нужно повторять минимум 10-15 раз.
Домашние методы также очень полезны в качестве вспомогательных мер при лечении апноэ средней и тяжелой степени. В этом случае, как правило, не обойтись без СИПАП-терапии, но некоторые меры — например, избавление от лишнего веса, могут существенно помочь бороться с храпом.
И в заключение нужно отметить, что здесь рассматривались в основном способы лечения обструктивного апноэ. Это связано с тем, что центральное апноэ у взрослых всегда говорит о неврологических проблемах и для того, чтобы избавиться от него, необходимо нормализовать работу центральной нервной системы.