Разные уши у новорожденного ребенка
Содержание
- Почему у ребенка разные уши
- В каких случаях применяют хирургическое лечение
- Опасна ли данная особенность
Медики констатируют факт, что при рождении у многих детей разные по размеру и расположению уши. Насколько страшна такая деформация ушных раковин? Стоит ли бояться последствий? Будет ли размер ушей как-то негативно влиять на слух и что с этом делать? На все вопросы мы постараемся ответить в нашем материале.
Почему у ребенка разные уши

При рождении у грудничков часто наблюдаются разные уши:
- по размеру, когда одно ухо больше друго;
- оттопыренности;
- рисунку ушных раковин;
- расположению.
Причины
Медики классифицируют причины появления разных ушей по типам:
- врожденные;
- приобретенные.
К врожденным причинам относятся анатомические особенности формирования хрящей и косточек ушной системы. Деформация хрящевой ткани может привести не только к макротии – непропорциональном увеличении наружной ушной раковины, но и к лопоухости. Также врожденным считается дефект, когда верхние хрящи ушной раковины складываются вниз, что создает эффект опущенных верхних кончиков ушей. Данные изменения могут иметь наследственный характер или быть связаны с расположением плода при формировании наружного уха.
Утолщения, опухоли, рубцы, морщины на ушных раковинах относятся к приобретенным дефектам.
Это важно: Разные по размеру уши при рождении могут самопроизвольно выровняться до 6-ти лет, пока формируются ушные раковины у ребенка. Данный дефект не является патологией и не требует лечения.
В каких случаях применяют хирургическое лечение

Если по истечении 6-ти лет уши остаются разными по форме, но данный фактор никак не беспокоит ребенка:
- уши не болят;
- хорошо слышат;
- нет шумов, зуда или выделений.
Данный дефект можно считать косметическим. Он требует операции лишь в том случае, если приносит психологический дискомфорт своему хозяину. Когда над ребенком смеются, дергают его за уши, обзываются сверстники, то такой ребенок пребывает в постоянном стрессе, а это негативно сказывается на здоровье в целом. Тогда после консультации с врачом-отоларингологом можно прибегнуть к операции по выравниванию ушных наружных раковин. Если данный дефект можно как-то прикрыть волосами, головным убором и пр., то врач посоветует родителям избежать операции. Но если они и ребенок будут непреклонны и продолжать требовать хирургическое вмешательство, то при отсутствии противопоказаний такая операция может быть выполнена.
Противопоказаниями могут стать:
- плохая свертываемость крови;
- любые заболевания разных органов;
- сахарный диабет;
- опухолевые или кистовые образования и так далее.
Доктор обязан вас предупредить о возможных осложнениях или неприятных последствиях после операции:
- кровотечении;
- гноение швов;
- воспаление хряща, вследствие чего могут остаться на ушной раковине морщины;
- наличие рубцов и так далее.
Опасна ли данная особенность

Разные уши абсолютно безопасны для здоровья органов слуха. Как правило, этот визуальный дефект исчезает к 5-ти-6-ти годам. Он никак не влияет на саму ушную систему, на здоровье органов, тканей, хрящей сложного слухового механизма. Поэтому можно спокойно жить и с разными ушами. Если все же этот факт смущает, то можно:
- сделать асимметрическую прическу, скрывающую одно ухо;
- носить банданы или косынки;
- прикрывать уши длинными волосами.
Надо помнить, что любая операция – это прямое хирургическое вмешательство в организм. Тем более обидно, что в данном случае, в здоровый организм. Сделайте из этого плюс себе – свою изюминку. Или просто с юмором относитесь к своим ушам. Ведь главное – они здоровы.
Оценка статьи:




 (пока оценок нет)
(пока оценок нет)
![]() Загрузка…
Загрузка…
#коррекция асимметрии
ТЕГИ
08.01.2021
Здравствуйте. Планирую делать отопластику. Врач рекомендует сделать одно ухо, но я боюсь, что не получится его подогнать под другое и не будет желанной симметрии. Может стоит настоять на двухсторонней отопластике или проконсультироваться у другого специалиста?
Читать ответ
03.09.2017
Доброе утро! Меня интересует отопластика. Родилась я с хорошими одинаковыми ушами, но, к сожалению, непонятно почему, в детстве я спала на свернутом левом ухе, по-другому просто не засыпала. В следствие чего ушная раковина, естественно, развернулась, поэтому появилась лопоухость на одну сторону. Читать полностью
Читать ответ
09.06.2015
Здравствуйте, у меня левое ухо в длину 7 см, а правое 6 см, можно ли их уменьшить до 5 см и сколько это будет стоить?
Читать ответ
16.11.2014
У меня разные по размеру уши, правое ухо меньше по размеру, чем левое и при том больше топорщится. Хотелось бы, чтобы уши были одинаковы по высоте и более прижаты к голове. Что здесь можно сделать? И какова цена. Спасибо.
Читать ответ
16.11.2014
Здравствуйте! У меня торчит правое ухо, другое нормальное. Не могу делать нормальные прически, а так хочется. Всегда хожу с распущенными волосами, т. к. очень стесняюсь своего уха. Сколько будет стоить такая операция на одно ухо, и можно это сделать в обычной хирургии?
Читать ответ
14.10.2014
Добрый день. В 5 лет мне сделали отопластику. Ушки не торчат, но мне их поломали и в итоге у меня два разных ушка. Возможно ли это исправить? Возможно ли вернуть естественный рельеф ушей?
Читать ответ
26.11.2013
Здравствуйте, хотела спросить, можно ли уменьшить ухо всего лишь на 1-1,5 см? Так как у меня одно ухо 6 см, а другое 7 см. Очень заметно. Уже не знаю, что делать. И безопасно ли это?
Читать ответ
11.04.2013
Мне 25 лет. У меня проблемы с ушами. С рождения размеры и на вид уши разные, одно ухо нормальное, а второе большое. Читать вопрос полностью
Читать ответ
15.02.2011
Добрый день. У меня уши разной формы, точнее одно ухо более оттопырено чем другое, что вызывает серьезный дискомфорт. Подскажите, пожалуйста, сколько будет стоить решение такой проблемы и как долго будет идти восстановление? Заранее благодарна.
Читать ответ
ТЕГИ: вопросы о пластике ушей
#планирование для иногородних #во время кормления #возраст #безопасность #противопоказания #обследование #месячные #анестезия #методика операции #результат #пластика одного уха #коррекция асимметрии #уменьшить размер #врожденные дефекты #Дарвинов бугорок #после травмы #подготовка к операции #реабилитация #рубцы #стоимость и форма оплаты #совмещение операций
Деформация ушных раковин – различные дефекты строения наружного уха врожденного или приобретенного характера. Некоторые виды деформаций ушных раковин сводятся лишь к чисто косметическому дефекту и никак не влияют на слух человека, а другие могут приводить к выраженной потере слуховой и речевой функций. Деформация ушной раковины может быть односторонней или затрагивать два уха. Исправление деформаций ушных раковин (отопластика) проводится пластическими хирургами. Перед проведением оперативного вмешательства обязательна консультация отоларинголога с исследованием слуховой функции.
Общие сведения
Ушные раковины расположены кзади от височно-нижнечелюстного сустава и спереди сосцевидного отростка. Основу ушных раковин составляют эластичные хрящи, с обеих сторон покрытые кожей. Они с помощью мышц и связок прикрепляется к костям черепа. Ушные раковины являются наружным отделом органа слуха. Кроме того, они выполняют важную эстетическую роль в формировании гармоничного облика лица.
Деформация или неправильное расположение ушных раковин относительно других частей лица нарушают целостное восприятие внешнего образа человека окружающими, а у него самого рождают ощущение физической неполноценности. Детьми наличие подобных дефектов воспринимается особенно болезненно. Поэтому главной задачей пластической коррекции деформаций ушных раковин является изменение формы ушей и придание им эстетического и пропорционального по отношению к остальным частям лица и головы внешнего вида.
Причинами дефектов строения наружного уха обычно являются аномалии, избыток или неправильное расположение ушного хряща, а также деформации мягких тканей ушной раковины.
Деформация ушных раковин
Классификация деформаций ушных раковин
Все виды деформаций ушных раковин в зависимости от времени их возникновения разделяются на врожденные и приобретенные.
Врожденные деформации ушных раковин обусловлены воздействием неблагоприятных факторов на эмбрион в первые 2-3 месяца беременности, когда формируется наружное ухо. К врожденным дефектам ушных раковин относятся следующие виды деформаций:
- Макротия — непропорциональное увеличение ушных раковин в результате избыточного развития хрящевой ткани;
- Лопоухость — увеличение угла прилежания ушной раковины к костям черепа;
- «Свернутые» ушные раковины — перегиб верхней части хряща вперед и вниз;
- Деформации мочки уха (раздвоение, увеличение, отсутствие, прирастание);
- Деформации завитка – бугорок Дарвина (выступ на завитке), «ухо сатира» (ушная раковина с заостренным верхним полюсом и сглаженным завитком), «ухо макаки» (сглаженность завитков) и др.;
- Микротия – недоразвитие ушных раковин (маленькие, плоские, вросшие и т. д.). Микротии нередко сопутствуют атрезия слухового прохода и недоразвитие среднего уха; иногда она сочетается с недоразвитием соответствующей стороны лица в связи с аномалией развития восходящей ветви нижней челюсти. При двусторонней микротии отмечается потеря речевой и слуховой функций, что приводит к инвалидизаци больного. По степени недоразвития ушной раковины выделяют 3 степени микротии:
- I степень — различимы отдельные части нормального анатомического строения ушной раковины уменьшенного размера;
- II степень — вместо ушной раковины присутствует валик в форме завитка;
- III степень — анотия – полное отсутствие ушной раковины, вместо ушной раковины присутствует бесформенный бугорок.
Приобретенные деформации ушных раковин по частоте возникновения не уступают врожденным. Они могут являться следствием травм уха (ранений, при несоблюдении техники безопасности на производстве), воспалительных процессов уха, операций, термических или химических повреждений.
Наиболее часто встречающейся приобретенной деформацией является келоидный рубец – поствоспалительное или посттравматическое разрастание кожи в области мочки уха или всей ушной раковины. Келоид может развиваться в результате ожога наружного уха или даже вследствие безобидной на первый взгляд травмы – прокола мочки уха.
После воспалительных заболеваний уха может возникать деформация и утолщение хряща – так называемое, «ухо боксера». Дефекты ушной раковины могут быть обусловлены опухолевыми процессами околоушной области. Самой тяжелой деформацией ушной раковины может быть ее полное отсутствие вследствие травматического повреждения.
И врожденные, и приобретенные деформации могут быть частичными (верхнего, среднего или нижнего отдела ушной раковины), субтотальными (с сохранеием или без сохранения хряща ушной ямки) и тотальными.
Особенности хирургической коррекции деформаций ушных раковин
Исправление деформаций ушных раковин – отопластика – является одним из сложных направлений пластической хирургии. Это объясняется анатомическими особенностями наружного уха: тонкие и упругие хрящи с множественными топографическими изгибами и плавную кривизну наружного края ушной раковины практически невозможно воссоздать заново. Кожа, плотно покрывающая ушную раковину, чрезвычайно тонкая, кровоснабжение менее обильное, чем в других зонах лица (губах, области носа). Ушные раковины, по сути, являются объемной трехмерной структурой, выступающей на боковой поверхности головы.
Основной задачей пластики деформированных ушных раковин является анатомически точное воспроизведение частей наружного уха и сохранение его свойств: строения, размера, положения и ориентации. Наибольшую трудность представляет воссоздание утраты значительной части уха.
Проведение коррекции деформации ушных раковин требует осознания того, что вмешательство производится на очень деликатной зоне и тканях. Наилучших эстетических результатов удается добиться при правильном выборе методики, наиболее подходящей к каждому конкретному случаю.
У детей исправление деформаций ушных раковин производят в возрасте 7-9 лет ввиду особенностей роста и развития уха, и у всех пациентов – не ранее полутора лет после перенесенных травм.
Отопластика при деформациях ушных раковин проводится поэтапно, в 2, а иногда 3-4 этапа с интервалами в 2-4 месяца, ввиду сложности рельефа наружного уха, дефицита околоушных тканей, чрезмерного рубцевания оперированной зоны. Основным материалом для создания основы новой ушной раковины служит реберный хрящ.
Важнейшим моментом подготовки к отопластике является полное информирование пациента об ожидаемых результатах операции, возможных рисках и особенностях течения послеоперационного периода.
Перед операцией выполняются фотографии в разных проекциях. Определение недостающих элементов уха проводится по методике Гонзаллес-Вола: уши прижимают к голове пальцами, в результате чего на наружной поверхности ушных раковин вырисовываются недостающие складки, которые необходимо будет воссоздать в процессе операции.
Операции по устранению тяжелых деформаций ушных раковин (выраженной микротии) выполняют под общим наркозом, в более легких случаях может быть использована местная анестезия с седацией или без нее.
Первый этап операции обычно включает формирование в области деформированной или отсутствующей ушной раковины подкожного кармана и помещение в него хрящевого каркаса. После того, как каркас приживется (от 2 до 6 месяцев), выполняют второй этап операции – отсоединение приживленного каркаса вместе с кожей и формирование ушной раковины. Укрытие образовавшегося в заушной области дефекта кожи производят с помощью свободного кожного трансплантата. В среднем поэтапный курс операций и межэтапного лечения составляет около одного года.
Коррекция, так называемых, «ушей борцов», имеющих сломанные во время спортивных состязаний хрящи, заключается в воссоздании их нормальной анатомической формы. Разрез хрящевой пластины производится с тыльной стороны уха, затем восстанавливается анатомическая целостность хрящей и фиксируется в правильном положении с помощью специальных валиков. Валики поддерживают правильную позицию и форму уха в течение недели, затем удаляются; швы снимаются через 10-12 суток. На протяжении двух недель рекомендуется носить фиксирующую повязку, предохраняющую ушные раковины от травмирования.
При большинстве операций разрез производится позади ушной раковины и со временем становится незаметен. Может потребоваться фиксация ушных раковин при помощи специальных протекторов, ношение поддерживающих эластических колец или повязки, предохраняющих сформированную ушную раковину от случайных травм.
Осложнения пластической коррекции деформированных ушных раковин
Осложнения после проведения отопластики наблюдаются редко – менее чем в 0,5% случаев. Среди них – прорезывание швов, нагноение, образование грубых рубцов. Из-за рубцовых сокращений кожного трансплантата может возникать прижатие реконструированных ушных раковин к сосцевидному отростку и потеря эстетических результатов. Асимметрия ушных раковин может испортить эстетическое впечатление от отопластики.
Одним из самых серьезных осложнений является ишемический некроз хряща ушной раковины. Для предупреждения осложнений требуется наблюдение врача в первые часы или 2-3 дня после операции.
При тщательном соблюдении техники и методики отопластики эффективность исправления деформаций ушных раковин составляет около 90 %. Случаи повторного вмешательства могут быть связаны с осложнениями, асимметрией или неадекватной коррекцией ушных раковин.

Для человека, которому слово Чебурашка напоминает не забавную детскую игрушку, а обидное прозвище, полученное в школе, очень важно знать честный ответ на вопрос о том, как исправить лопоухость. Лопоухость – это внешне заметный эстетический дефект, при котором ушные раковины нормальной формы и размеров не прилегают к голове, а выглядят оттопыренными. Можно долго рассуждать и доказывать, что от этого недостатка можно избавиться и без операции, но правда такова — только мастерство пластического хирурга придаст ушкам желаемую форму. Почему так? Давайте разбираться вместе.
Содержание
Что такое лопоухость?
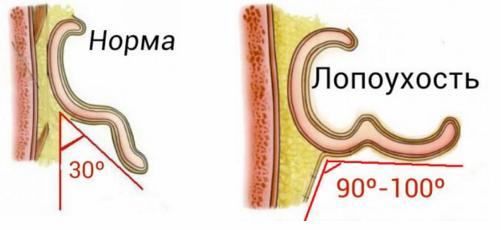
С точки зрения пластических хирургов, для нормального положения ушной раковины характерны:
- строго параллельное расположение линии уха и щеки;
- расстояние между краем ушной раковины и черепом — около 2 см;
- величина угла между головой и ухом — 30°.
При лопоухости ушная раковина имеет сглаженный контур, угол её прилегания к голове увеличен, а противозавиток сглажен.
Почему и когда возникает лопоухость?
Торчащие уши — это врождённый дефект, который связан либо с неблагоприятной наследственностью (в 60% случаев), либо с особенностями внутриутробного развития (в 40% случаев). Непосредственная причина лопоухости — неправильное развитие хрящевой раковины уха: её гипертрофия (избыточное разрастание) или недоразвитие противозавитка.
И независимо от того, передались ли человеку гены от лопоухой прабабки или к неправильному формированию уха привели другие причины, дефект хрящевой ткани закладывается ещё во время беременности (на третьем месяце развития плода) и окончательно формируется к концу второго триместра.
Так что, лопоухим человек уже рождается, а по мере его роста деформация может стать менее или более выраженной (формирование уха заканчивается к 6—7-летнему возрасту).
Лопоухость не такой уж и редкий эстетический дефект: по данным статистики, у 5% населения земли — торчащие ушки. Даже таким знаменитостям, как Рианна, Бейонсе и Бред Питт, в своё время пришлось прибегнуть к хирургической коррекции этого недостатка.
Степени лопоухости
Пластические хирурги различают 3 степени лопоухости:
- I степень: незначительная оттопыренность ушей, которая заметна не сразу. При инструментальном обследовании угол между ушной раковиной и черепом чуть превышает 30°, а расстояние от её края до сосцевидного отростка незначительно увеличено.
- II степень: отчётливо заметно неправильное положение уха, при этом угол отклонения ушной раковины от черепа меньше прямого.
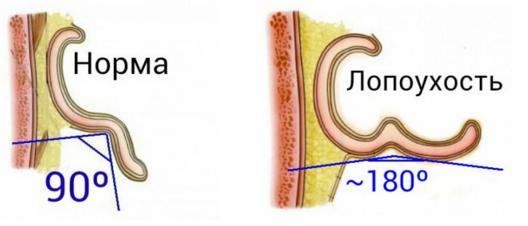
- III степень: угол между головой и ухом составляет 90° и наблюдаются ярко выраженные признаки лопоухости.
Кроме ушно-головного угла, при лопоухости также увеличивается почти до 180° угол между противозавитковой частью и плоскостью хрящевой чаши ушной раковин.
Стоит отметить, что далеко не все, у кого ушки лишь слегка оттопырены, обращаются за медицинской помощью. Однако если этот эстетический дефект причиняет неудобства, однозначно стоит подумать о визите к пластическому хирургу! И тут вполне может прозвучать возглас:
«Как! Неужели лопоухость нельзя вылечить без операции?!»
К сожалению, нельзя. Сколько бы вам ни рассказывали о «чудодейственных» корректорах и «волшебных» пластырях, «прижать» торчащие ушки с помощью силиконовой формы можно только, пока хрящ малыша очень пластичен — то есть до полугодовалого возраста. И то далеко не всегда, а лишь при незначительной лопоухости и регулярных усилиях.
Зато фиксация ушек различными пластырями и повязками не только не принесёт каких-либо результатов, но может привести к ещё большей деформации ушной раковины.
Пока что единственный гарантированный способ исправить лопоухость — операция по коррекции одного или обеих ушей (она же — отопластика).
Что такое пластика ушей?
Отопластикой называют пластическую операцию, в ходе которой можно восстановить нормальный угол между ушной раковиной и костями черепа, а также при необходимости исправить другие недостатки в форме уха. На сегодняшний день существует два основных способа пластики ушей:
- Классический вариант проведения операции при помощи хирургического скальпеля;
- Лазерная отопластика — менее травматичное вмешательство, при котором разрез и коррекция хрящевой ткани выполняются с помощью лазера.
В зависимости от выраженности лопоухости пластический хирург может иссекать часть хрящевой ткани, делать на ней насечки, накладывать стягивающие швы или применять другие необходимые приёмы.
Детальнее об особенностях пластики ушей вы можете узнать в разделе «Операции», а сейчас мы предлагаем обсудить мифы об этом хирургическом вмешательстве.
.jpg)
Отопластика при лопоухости: Мифы и Правда
Миф № 1. Оперироваться при лопоухости необязательно
Правда.
Да, это не смертельное заболевание. И если лопоухость выражена незначительно, можно обойтись без операции. В таком случае торчащие ушки придётся маскировать длинными волосами. Правда, этот способ доступен только девушкам. Да и им иногда хочется собрать волосы в красивый пучок, чтобы показать красивую шею. Вот тут-то и становятся заметными не совсем «правильные» уши.
Так что, решение об оперативной коррекции лопоухости — это исключительно выбор самого пациента. Кстати, отопластику можно проводить в любом возрасте! Поэтому время на раздумья всегда есть.
Миф № 2. Чем раньше сделана операция, тем лучше!
Неправда.
До 6—7 лет корректировать форму ушной раковины не рекомендовано. Она окончательно формируется только к этому возрасту, после чего можно оценивать степень деформации и объём вмешательства. Вместе с тем, если лопоухость очень заметна, затягивать с проведением отопластики и дожидаться подросткового возраста не стоит — лучше своевременно оградить ребёнка от психологической травмы из-за насмешек окружающих. Тем более что 6—7-летние детки легко переносят вмешательство и быстро восстанавливаются.
Миф № 3. Пластика ушей — очень болезненная операция.
Неправда.
На самом деле, это одно из наименее травматичных вмешательств. Отопластика длится от 1 до 2 часов, причём в большинстве случаев выполняется под местной анестезией (общий наркоз может понадобиться только самым маленьким пациентам).
Болевой синдром в послеоперационном периоде выражен умеренно. Возможно, в первый день вам придётся 1—2 раза принять обезболивающие таблетки, зато уже на 2—3 сутки боль существенно уменьшится.
Миф № 4. После отопластики придётся долго ходить с повязкой на ушах
Неправда.
Если пациент с лопоухостью оперировался под местным обезболиванием (без общего наркоза), его в тот же день выписывают домой. А эластичную повязку, которая фиксирует ушки после коррекции, можно смело снимать на 5—6-ой день после вмешательства (делает это, конечно, пластический хирург!).
Более того! Мы рекомендуем задуматься о поиске другого специалиста, если консультирующий вас доктор рассказывает, что вам придётся носить повязку чуть ли не месяц, да ещё и «конструировать» её собственноручно! Точно такой же должна быть реакция на требование дополнительной платы за перевязки. От подобных докторов лучше бежать без оглядки!
Миф № 5. После операции может снова появиться «лопоухость»
Почти правда (с существенной оговоркой!).
Такое может произойти только у неопытного специалиста. Если коррекцию ушек делал профессионал, они «назад» никак не вернуться. И это факт!
Поэтому если вы определились, что вам или вашему ребёнку всё-таки стоит исправить лопоухость, ответственно подойдите к выбору пластического хирурга. Надеемся, в этом вам помогут отзывы пациентов, которым уже сделана отопластика
Вас также может заинтересовать
Дата публикации 24 ноября 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Синдром Конигсмарка — это генетическое заболевание, которое характеризуется односторонним заращением наружного слухового прохода и маленькой, недоразвитой ушной раковиной в сочетании со снижением слуха.
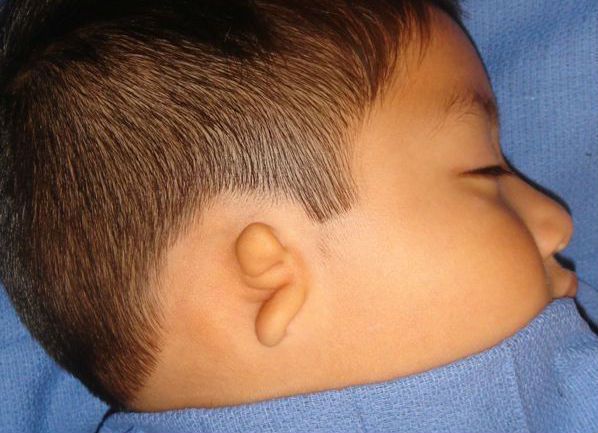
Согласно исследованиям российских авторов, частота встречаемости — 1 случай на 10-15 тысяч новорождённых [16]. По данным портала редких заболеваний Orphanet, основанного Французским национальным институтом здравоохранения и медицинских исследований, распространённость заболевания — около 1 случая на 1 млн новорождённых [20].
Нарушения генетического материала передаются детям от родителей. Каждый ребёнок получает гены отца и матери, иногда при этом получается сочетание, вызывающее болезни. Хромосомы условно делят на два типа: половые хромосомы, которые отвечают за формирование пола, и все остальные хромосомы (аутосомы). У человека только одна пара половых хромосом и 22 пары аутосом.
Большее количество аутосом по сравнению с половыми хромосомами обуславливает большую распространённость связанных с ними генетических нарушений. Минимальная “единица наследственности” — это ген. Существуют доминантные гены (более сильные) и рецессивные (слабые). Доминантный ген подавляет проявление рецессивного и таким образом определяет фенотипическое проявление наследуемого признака.
Синдром Конигсмарка относится к заболеваниям с аутосомно-рецессивным типом наследования. Из названия видно, что болезнь передаётся аутосомой, то есть болеть могут как девочки, так и мальчики с равной степенью вероятности. Проявляется заболевание только в том случае, если в организме ребёнка встречаются два “подавляемых” гена, которые получены и от отца, и от матери.
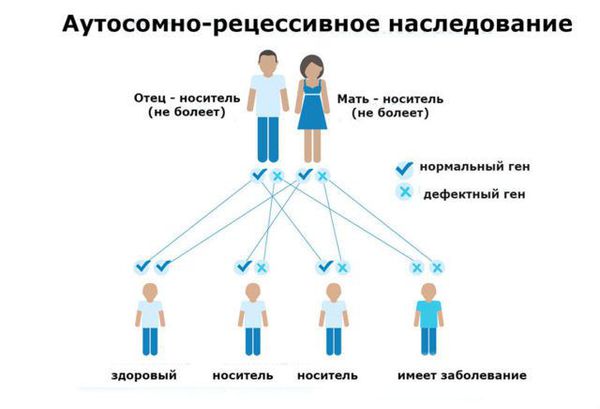
Если у человека только один патологический рецессивный ген, то он является носителем заболевания, следовательно, не имеет признаков патологии. Надо отметить, что именно из-за рецессивного типа наследования синдром Конигсмарка встречается достаточно редко [18].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома Конигсмарка
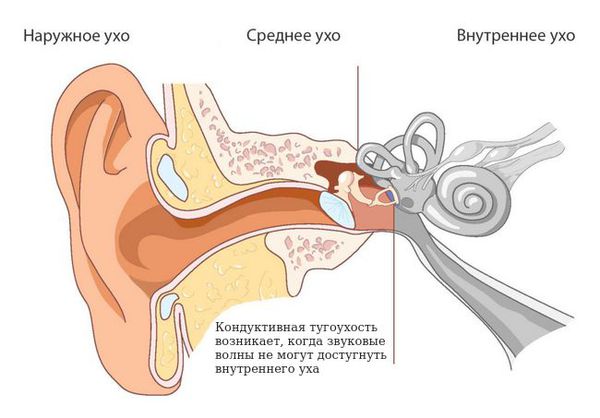
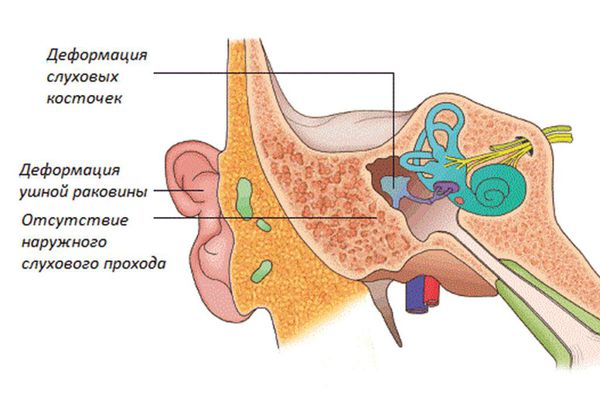
Главные признаки cиндрома Конигсмарка — это маленькая, недоразвитая ушная раковина (микротия), снижение слуха (кондуктивная тугоухость) и отсутствие (атрезия) наружного слухового прохода. Кондуктивная тугоухость — это снижение слуха, при котором звук не может достигнуть внутреннего уха обычным путём, то есть через наружное и среднее ухо.
Наружное ухо представлено небольшим кожно-хрящевым валиком, имеющим вертикальное направление, иногда — рудиментом с ярко выраженной мочкой, слуховой проход отсутствует [10]. При этом второе ухо не изменено, аномалий развития других органов нет, лицо симметрично.
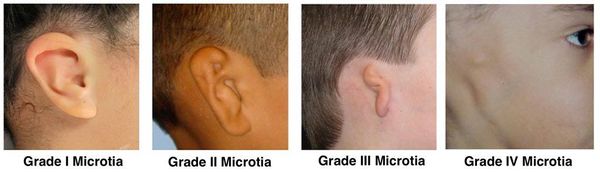
Различают четыре степени микротии:
- I степень — уменьшенная ушная раковина.
- II степень — недоразвитие некоторых структур ушной раковины.
- III степень — ушная раковина представлена в виде бобовидного комочка.
- IV степень — полное отсутствие ушной раковины (анотия).
Патогенез синдрома Конигсмарка
Патогенез синдрома Конигсмарка малоизучен. Поскольку заболевание является хромосомным, нарушение механизма развития наружного и среднего уха происходит в пренатальном (внутриутробном) периоде на этапе формирования структур среднего уха.
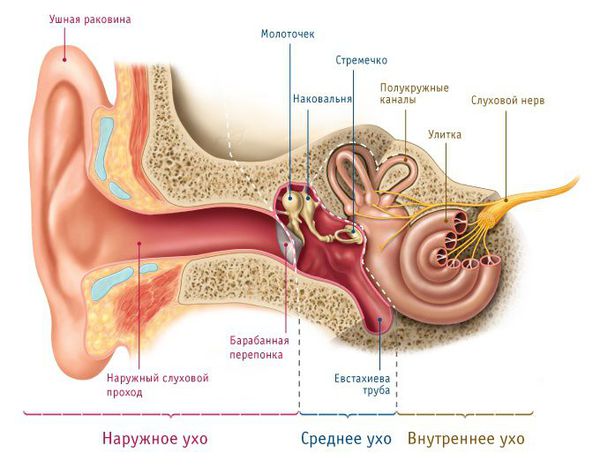
Ухо развивается из двух зародышевых листков:
- из эктодермального слоя формируются кожные покровы, подкожная клетчатка, хрящевая часть уха (ушная раковина), хрящевой отдел наружного слухового прохода, барабанная перепонка и все структуры улитки;
- из мезодермального — цепь слуховых косточек (молоточек, наковальня и стремечко) и височная кость.
Развитие структур наружного, среднего и внутреннего уха человека начинается с момента зачатия и заканчивается к концу беременности. На третьей неделе эмбрионального развития внутреннее ухо представлено слуховой ямкой, а среднее ухо — туботимпанальным карманом. К пятой неделе внутреннее ухо представляет собой слуховой пузырёк, а наружное ухо только начинает формироваться. С восьмой недели в среднем ухе начинают образовываться нижняя часть барабанной полости, барабанная перепонка и все её слои:
- наружный слой, который состоит из эпидермиса и является продолжением кожи наружного слухового прохода;
- средний слой, который состоит из двух слоёв фиброзных волокон (радиарных и циркулярных);
- внутренний слой, который состоит из слизистой оболочки, выстилающей барабанную полость.
В этот же период образуются слуховые косточки — пока ещё хрящевые молоточек и наковальня, которые со временем превращаются в костную ткань, а в наружном ухе формируется хрящевая часть наружного слухового прохода и ушная раковина. Таким образом, нарушение развития наружного слухового прохода и среднего уха возникает именно в период третьей-восьмой недели [14].
Классификация и стадии развития синдрома Конигсмарка
Согласно Международной классификации заболеваний 10-го пересмотра (МКБ-10), патология имеет код Q16.1 — врождённое отсутствие, атрезия и стриктура слухового прохода (наружного). Артезия или стриктура костной части канала [1].
Классификация атрезий наружного слухового прохода по Г. Ф. Шукнехту (Harold F. Schuknecht, американский оториноларинголог) [7]:
- Тип А: атрезия (заращение) хрящевой части наружного слухового прохода.
- Тип В: частичная атрезия с сужением костного и хрящевого отделов наружного слухового прохода.
- Тип С: полная атрезия наружного слухового прохода с нарушением развития всей костной системы среднего уха, отсутствие барабанной перепонки.
- Тип D: повторяет тип С, помимо этого отсутствует пневматизация (воздушность) височной кости.
Осложнения синдрома Конигсмарка
Осложнения синдрома Конигсмарка в основном связаны с психологическими аспектами. Ребёнок осознаёт, что он отличается от других в возрасте 3-3,5 лет, когда начинает активно общаться со сверстниками. Родители могут застать ребёнка у зеркала за рассматриванием своих ушей. В этом случае следует объяснить ребёнку, что он родился с одним большим ухом и одним маленьким, но когда он подрастёт, это можно будет исправить. Не нужно акцентировать внимание ребёнка на деформации. До 6-7 лет дети будут переживать по поводу микротии лишь в том случае, если родители вслух высказывают свои опасения по этому поводу.
Впервые ребёнок испытывает значительное потрясение, когда попадает в большую группу сверстников (например, в первый класс школы). В этот период у детей повышается уровень самосознания и они начинают сравнивать себя друг с другом, формируя представление о себе и своём теле. Пациент с микротией может быть подвержен издёвкам и насмешкам со стороны, тогда он начнёт осознавать, что отличается от остальных.
Вторая волна переживаний по поводу патологии начинается в подростковом возрасте. В этот период ребёнок подвергается давлению со стороны окружающих и стремится получить одобрение сверстников. Внешность становится очень значимой, каждый подросток хочет “вписаться” в окружение. Пациенты с микротией чаще замкнуты по причине своей непохожести на других и наиболее мотивированы к исправлению патологии уха. В то же время они предъявляют завышенные ожидания к исходу операции и могут быть не удовлетворены тем, что достигнуто хирургическим путём [16].
Если заболевание не лечить, при условии сохранности слуха на противоположной стороне никаких осложнений со здоровьем не будет. Но если слух на здоровой стороне снижается (например, из-за травмы, хронических отитов и др.) качество жизни пациента может значительно пострадать. Если эти процессы происходят в период формирования речи у ребёнка, возможно нарушение речевого развития.
Диагностика синдрома Конигсмарка
Диагностика синдрома Конигсмарка основывается на типичной клинической картине, исследовании слуха, данных медико-генетического консультирования с учётом уровня интеллекта и возраста ребёнка, а также данных компьютерной томографии.
Кондуктивную тугоухость III-IV степени определяют посредством аудиометрического исследования, которое направлено на оценку слуха. На аудиограмме отмечается костная и воздушная проводимость. Костная проводимость — это прохождение звуковой волны до внутреннего уха через кости черепа, минуя среднее ухо. Воздушная проводимость — прохождения звуковой волны до внутреннего уха обычным путём — через наружное и среднее ухо.
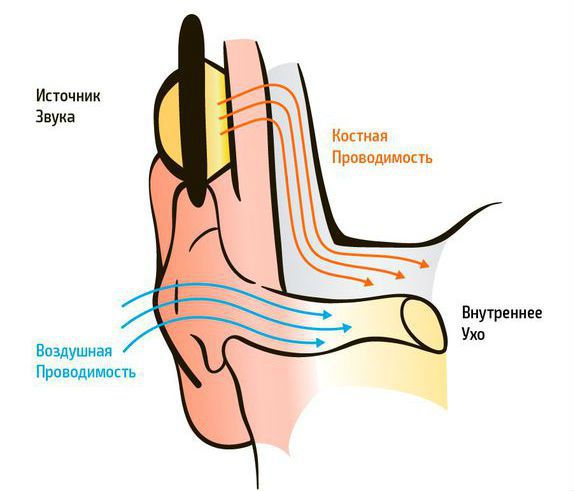
При кондуктивной тугоухости снижение восприятия звука выявляется только при проверке воздушного звукопроведения. Костная проводимость находится в пределах нормы [9].

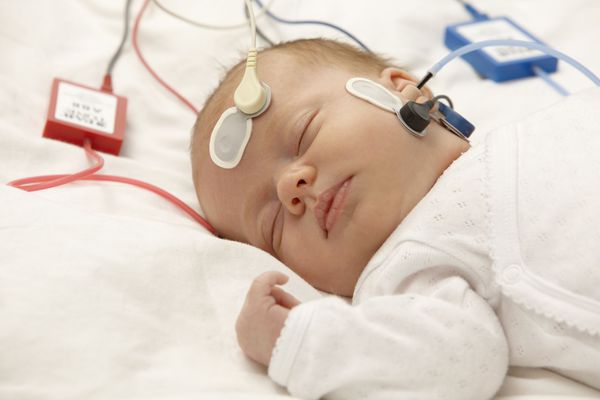
У детей раннего возраста в качестве методов диагностики нарушений слуха используют определение порогов слышимости (минимального уровня звука, который человек может воспринять) с помощью вызванной отоакустической эмиссии (ОАЭ) и коротколатентных слуховых вызванных потенциалов (КСВП)
Отоакустическая эмиссия исследуется путём регистрации сигнала, который посылают неповреждённые рецепторы слуховой системы (волосковые клетки улитки) в ответ на акустический импульс определённой амплитуды (громкости). Исследование безболезненно для ребёнка и занимает нескольких минут. В оба уха по очереди вводится зонд с микрофоном. Результаты исследования отображаются на мониторе компьютера.
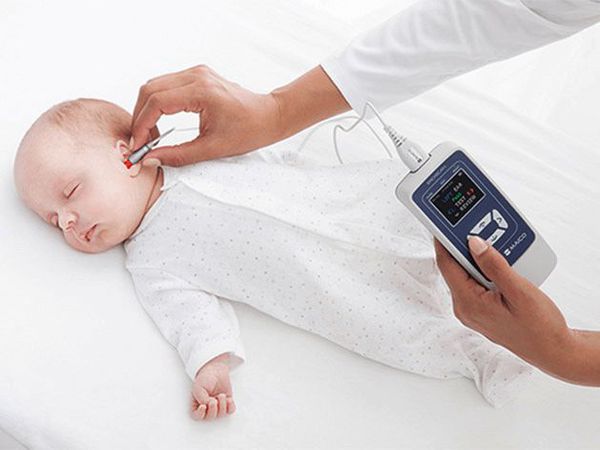
Если результат положительный, значит ребёнок слышит. Если эмиссия не возникает, то, возможно, есть нарушения в среднем или внутреннем ухе. В этом случае рекомендуется провести исследование КСВП.
Этот метод основан на регистрации коротколатентных вызванных потенциалов. Слуховые вызванные потенциалы (СВП) — это колебания электрического напряжения (потенциала), которые возникают в слуховых восходящих путях в ответ на акустическое стимулирование. СВП регистрируют с поверхности кожи с помощью трёх электродов. Два из них закрепляются на лбу, а один на мочке уха. Чтобы подавать звуковые стимулирующие сигналы, в наружные слуховые проходы вводят мягкие поролоновые аудиометрические вкладыши. В ухо ребёнка посылаются щелчки и звуки определённой частоты. Аппарат регистрирует полученные короткие ответные сигналы и выдаёт результаты в виде графиков. Обследование длится около двух часов.
На рентгенологическом исследовании при синдроме Конигсмарка наблюдается: отсутствие наружного слухового прохода, сосцевидный отросток спонгиозного (губчатого) типа, щелевидная барабанная полость, как правило, отсутствие слуховых косточек или их недоразвитие с тугоподвижностью. Внутренний слуховой проход не изменён.
Рентгенологическое обследование детей с синдромом Конигсмарка важно не только для диагностики заболевания: на его основе врач принимает решение о хирургической реконструкции наружного слухового прохода и операции по улучшению слуха.
Для оценки данных мультиспиральной компьютерной томографии височной кости у пациентов с синдромом Конигсмарка и прогнозирования слуховосстанавливающей операции рентгенологами был предложен протокол-таблица результатов МСКТ. Рентгенолог описывает данные компьютерной томографии, а хирург заполняет протокол-таблицу. При отсутствии изменений признаку присваивается 2 балла, при умеренных изменениях — 1 балл. Значительное патологическое изменение оценивается в 0 баллов. То есть максимальное количество баллов — 26, минимальное количество баллов, при котором допускается меатотимпанопластика (операция, направленная на формирование слухового прохода) — 18 [12].
Таблица 1 — Протокол оценки КТ-данных при врождённых пороках развития височных костей.
| КТ-признаки | Баллы | Левое ухо | Правое ухо |
|---|---|---|---|
| Атрезия наружного слухового прохода | 2-0 | ||
| Пневматизация сосцевидного отростка | 2-0 | ||
| Размер барабанной плоскости | 2-0 | ||
| Наковальнемолоточковый комплекс | 2-0 | ||
| Наковальнестременное сочленение | 2-0 | ||
| Стремя, ниша окна преддверия | 4-0 | ||
| Ниша окна улитки | 4-0 | ||
| Канал лицевого нерва | 4-0 | ||
| Сигмовидный синус, ярёменая вена | 4-0 | ||
| Всего баллов | 26 |
Прогрессирование тугоухости при синдроме Конигсмарка не характерно.
Лечение синдрома Конигсмарка
Основным методом лечения синдрома Конигсмарка является оперативное. Оно заключается в проведении пластики ушной раковины и формировании наружного слухового прохода.
Возраст начала проведения первого этапа пластики ушной раковины определяется многими факторами, в основном психологическими и физиологическими. В идеале хирургическое вмешательство следует начать прежде, чем ребёнок попадёт в большой коллектив сверстников (детский сад, школу), чтобы избежать психологических травм.
Хирургическое вмешательство допустимо начинать в 6-7 лет в том случае, если восстановление ушной раковины проводят с использованием силиконового имплантата. Если используется рёберный хрящ пациента, операцию следует отложить до того момента, пока хрящевая часть рёбер не достигнет достаточных размеров для изготовления каркаса ушной раковины. Как правило, это происходит в 9-10 лет. Согласно исследованиям, ушные раковины продолжают активно расти примерно до 10 лет, что говорит о целесообразности проведения оперативного вмешательства в этот период. Тогда созданное искусственно наружное ухо дольше сохранит симметрию со здоровым.
Отмечается, что рёберный хрящ сохраняет рост и при пластике наружного уха. Таким образом восстановленные из рёберного хряща ушные раковины растут вместе с окружающими мягкими тканями в течение жизни пациента.
Отопластика — один из наиболее сложных разделов в пластической хирургии. Это объясняется следующим:
- Наружное ухо имеет тонкий упругий хрящ и сложный рельеф, что делает очень трудоёмким воссоздание его формы.
- Изгибы хряща ушной раковины покрыты тонкой, плотно прилегающей кожей.
- Снабжение кровью этой области может быть не таким хорошим, как кровоснабжение других областей лица.
- В самом хрящевом каркасе есть индивидуальные особенности в соотношении различных компонентов (количество хряща, промежуточная ткань, покрывающая кожа), составляющих здоровую ушную раковину [8].
Главная цель каждой реконструкции — воссоздание анатомических структур таким образом, чтобы они максимально соответствовали здоровым. То же самое касается пластики уха. При отсутствии большей части наружного уха достичь этой цели сложнее, чем при менее значительных дефектах.
Успех оперативного лечения больше зависит от соответствия здоровому уху (по размеру, положению, ориентации и анатомическим параметрам), чем от детального повторения естественных анатомических структур. Воссозданное наружное ухо получится естественным только тогда, когда будут воспроизведены вышеперечисленные характеристики. Однако, если какое-то из этих свойств (например, расположение или размер) не будет соответствовать свойствам здоровой ушной раковины, воссозданное ухо не будет выглядеть естественно [15].
Множество научных работ было посвящено проблемам отопластики, подробному описанию клинической анатомии, особенностям врождённых дефектов уха и способам их коррекции. Благодаря этим трудам была выведена техника отопластики, в которой чётко сформировались определённые этапы. Кроме того, учёные почти единогласно определили, что для воссоздания хрящевых структур ушной раковины лучшим источником опорного материала является рёберный хрящ [8].
Отопластика включает в себя три главных этапа:
- Первый этап: в околоушной области формируется подкожный карман. В этот карман помещается рёберный хрящ, он впоследствии станет основой ушной раковины.
- Второй этап: через 4-6 месяцев мочка уха будет перемещена в такое положение, в котором находится мочка уха на противоположной (здоровой) стороне.
- Третий этап: ещё через 4-6 месяцев создаётся кожно-хряще-фасциальный блок. На внутренней поверхности восстановленной ушной раковины и области сосцевидного отростка формируется дефект кожных покровов, который будет замещён свободным расщеплённым или свободным полнослойным кожным трансплантатом.

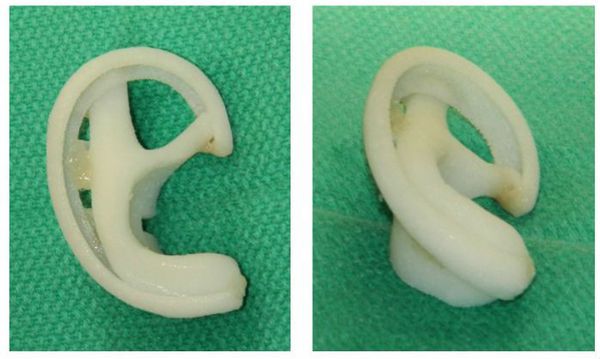
Для лечения микротии может использоваться ещё один вид импланта — “Медпор”. В этом случае новое ухо формируют с помощью пористой полиэтиленовой рамки и аутокожи (кожи с другого участка тела). Такая операция выполняется детям старше трёх лет [2].
Операция с применением медпора менее травматична, так как нет необходимости выполнять надрезы на коже черепа. Это обеспечивает минимальное количество шрамов после восстановления слуха. Протез из медпора делается для каждого пациента индивидуально с учётом формы противоположного уха и небольшим “запасом”, чтобы в процессе роста ухо соответствовало “взрослым” размерам. Затем рамка-имплант покрывается аутокожей.
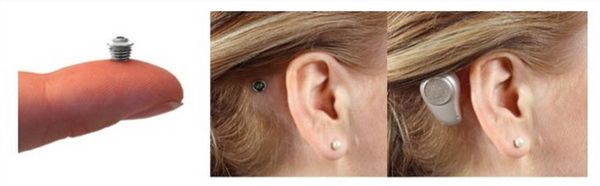
Позже появился ещё один способ лечения микротии в рамках операции — использование для восстановления слуха устройств костной проводимости. Эти устройства именуются BAHA (bone anchored hearing aid). Детям до 5 лет систему BAHA закрепляют на голове при помощи мягкой повязки. С 5-летнего возраста в кости черепа вживляется титановый абатмент или особая магнитная вставка-пластина. После завершения процесса заживления к системе подключается внешний звуковой процессор. Этот процессор при работе непосредственно стимулирует пациенту слуховой нерв во внутреннем ухе. Данная методика позволяет исключить оперативное восстановление анатомических структур наружного и среднего уха.
Новым веянием в лечении атрезии и микротии стало также одновременное оперативное лечение обоих пороков развития.
Реконструктивные операции, производимые отохирургами, являются сложной и не всегда успешно решаемой задачей. Положительный результат оперативного лечения составляет в среднем 12-17 %, около трети больным требуется повторная операция вследствие развития вторичного стеноза (сужения) в области наружного слухового прохода. В случае отсутствия слуховых косточек или при сращении всех слуховых косточек в единый блок требуется оссикулопластика (пластика цепи слуховых косточек). Операция считается успешной, если отмечается прирост слуха. Некоторые отохирурги считают операцию успешной при достижении прироста слуха на 20-25 децибел (дБ), другие видят успех операции в достижении социально-полезного слуха (пороги < 30 дБ) [16].

Послеоперационные осложнения. Так как у пациентов с этой патологией слуховая труба развита нормально, как и у здоровых людей, операция может спровоцировать воспаление среднего уха (средний отит) [6]. В таком случае важна своевременно назначенная системная антибактериальная терапия, так как местное применение антибактериальных препаратов невозможно ввиду отсутствия наружного слухового прохода.
Препаратами выбора являются амоксициллин [3] в дозе 40 мг/кг/сут. или феноксиметилпенициллин в дозе 66 мг/кг/сут. (100000 МЕ/кг/сут). Оба препарата нужно принимать в два приёма. При аллергии на пенициллин в качестве альтернативы можно назначать цефаклор, цефуроксим [4] или сульфаметоксазол+триметоприм в дозе 25+8 мг/кг/сут. в два приёма [5].
Прогноз. Профилактика
Прогноз заболевания и результат операции зависят от степени аномалии барабанной плоскости и возможности создания нового слухового прохода [19].
Как и для большинства редких заболеваний, которые наследуются по аутосомно-рецессивному типу, никаких мер для профилактики синдрома Конигсмарка не разработано. Консультация генетика возможна, но не в качестве рутинного обследования, а скорее для выявления родителя-носителя дефектного гена при свершившемся факте рождения ребёнка с синдромом Конигсмарка. И в этом случае пара может иметь здорового второго ребёнка, так как вероятность повторного случая синдрома в семье составляет 25 %.