Для центрального венозного доступа чаще используют правую внутреннюю яремную вену или правую подключичную вену. Это связано с тем, что слева проходит грудной лимфатический проток и возможно его повреждение во время катетеризации. А также по внутренней левой яремной вене происходит отток крови от доминирующего полушария головного мозга. И в случае возникновения гнойных или тромботических осложнений, неврологические последствия для пациента могут быть более серьезными.
- Пункция правой внутренней яремной вены центральным доступом
- Пункция правой подключичной вены
- Пункция правой бедренной вены
- Введение катетера по Сельдингеру
- Установка катетера под ЭКГ контролем
- Осложнения
Считается, что катетеризация внутренней яремной вены сопровождается меньшим числом осложнений (пневмоторакс, тромбозы, кровотечение) по сравнению с катетеризацией подключичной вены. В то же время в каких-то случаях удобнее использовать подключичный доступ, например: при гиповолемии, двигательном возбуждении, низком артериальном давлении у больного и т.д.
Катетеризация бедренной вены ассоциируется с повышенным риском инфекционных и тромботических осложнений. И используется, как запасной вариант при невозможности выполнить центральную катетеризацию из другого доступа. Облегчить поиск вены, уменьшить риск осложнений позволяет проведение ультразвукового исследования, позволяющее уточнить индивидуальные особенности расположения венозных стволов пациента.
Внимание! Если попытка катетеризации вены закончилась неудачей, не упорствуйте и сразу позовите коллегу на помощь – часто помогает если не решить проблему, то, по крайней мере, избежать неприятностей в дальнейшем.

Пункция правой внутренней яремной вены центральным доступом
Пациента уложите на спину, руки – вдоль туловища, голову поверните влево. Для увеличения наполнения центральных вен и снижения риска воздушной эмболии придайте положение Тренделенбурга (головной конец стола опускают на 15° вниз), если конструкция кровати не позволяет это сделать – горизонтальное.
Определите положение правой сонной артерии. Внутренняя яремная вена располагается поверхностнее, латеральнее и параллельно сонной артерии. Обработайте кожу антисептиком и ограничьте место пункции стерильными салфетками. Инфильтрируйте кожу и подкожную клетчатку над передним краем грудино-ключичнососцевидной мышцы на уровне щитовидного хряща 5 мл 1% раствором лидокаина. Поисковая пункция выполняется внутримышечной иглой с целью локализовать расположение вены с минимальным риском получить значительное кровотечение при непреднамеренной пункции артерии.
Также «поисковой иглой» стоит воспользоваться, если есть коагулопатия, или игла для пункции из набора неудобна для вас, или необходимо ввести катетер большого диаметра. При наличии хороших мануальных навыков, вы, естественно, от использования «поисковой пункции» может отказаться. Левой рукой определите ход сонной артерии. Иглу введите чуть латеральнее (приблизительно 1 см) артерии под углом 45° к коже по направлению к правому соску у мужчины или правой верхней передней подвздошной ости у женщин. Продвигайте иглу медленно, поддерживая разрежение в шприце, до получения крови. Вена расположена поверхностно, поэтому не следует вводить иглу глубже 3-4 сантиметров.
Если вы не обнаружили вену, медленно извлеките иглу под кожу, поддерживая разряжение в шприце (т. к. игла могла случайно проколоть обе стенки вены). Если получить кровь не удалось, повторите попытку, взяв на этот раз направление немного медиальнее. Убедившись, что вы нашли вену, можно удалить поисковую иглу запомнив направление пункции, либо оставить ее на месте, удалив ее после попадания иглы из набора в вену. Пункция вены иглой из набора выполняется в направлении, определенном при поисковой пункции.
Пункция правой подключичной вены
Больного уложите на спину, руки – вдоль туловища, голову поверните влево. Чтобы отвести плечи назад и вниз, между лопатками положите валик. Для увеличения наполнения центральных вен и снижения риска воздушной эмболии придайте положение Тренделенбурга (головной конец стола опускают на 15° вниз), если конструкция кровати не позволяет это сделать – горизонтальное.
Нащупайте яремную вырезку грудины, грудино-ключичное и акромиально-ключичное сочленения. Далее обработайте кожу раствором антисептика и ограничьте место пункции стерильными салфетками. Точка пункции находится на 2-3см ниже ключицы, на границе средней и медиальной трети ее. Инфильтрируйте кожу и подкожную клетчатку вокруг места пункции 5-10 мл 1% раствором лидокаина.
Введите иглу через указанную точку до соприкосновения с ключицей. Постепенно продвиньте конец иглы вниз так, чтобы она оказалась сразу под ключицей. Затем поверните и направьте иглу на яремную вырезку. Медленно продвигайте иглу вперед, поддерживая разрежение в шприце, до получения крови. Срез конца иглы должен быть повернут в сторону сердца – это увеличивает вероятность правильной установки катетера. Старайтесь держать иглу параллельно плоскости кровати (во избежание пункции подключичной артерии или плевры);
Если вы не попали в вену, медленно извлеките иглу под кожу, поддерживая разряжение в шприце. Промойте иглу и убедитесь, что она проходима. Повторите попытку, взяв направление вкола немного краниальнее.
Пункция правой бедренной вены
Положение пациента на спине, с подложенным под ягодицы валиком. Ногу следует несколько отвести и развернуть кнаружи. Определите пульсацию бедренной артерии ниже паховой связки: бедренная вена располагается медиальнее. Обработайте кожу антисептиком и ограничьте место пункции стерильными салфетками. Далее инфильтрируйте кожу и подкожную клетчатку 5 мл 1 % раствором лидокаина. Надсеките кожу скальпелем с небольшим лезвием.
На 2 см ниже паховой связки определите ход бедренной артерии двумя пальцами левой руки. Иглу вводят на 1 см медиальнее бедренной артерии под углом 30° к коже и направляют ее по ходу вены, поддерживая разрежение в шприце, до получения крови. Вена обычно расположена на глубине 2-4 см от поверхности кожи. В качестве иглы удобно использовать периферический венозный катетер G14-16, предварительно убедившись, что он пропускает проводник.
Если вы не обнаружили вену, медленно извлеките иглу, поддерживая разряжение в шприце. Промойте иглу и убедитесь, что она проходима. Повторите попытку, направляя иглу немного правее или левее от первоначального места пункции.
Введение катетера по Сельдингеру
Сразу после пункции вены убедитесь, что кровь легко поступает в шприц. Отсоедините шприц, удерживая иглу на месте. Старайтесь опираться кистью на тело больного, чтобы минимизировать риск миграции иглы из просвета вены. Закройте павильон иглы пальцем во избежание попадания воздуха;
Введите в иглу гибкий конец проводника. Если возникает какое-либо сопротивление продвижению проводника, осторожно поверните его, и попробуйте продвинуть. Если это не помогло – металлический проводник удалите. Снова оцените аспирацию крови из вены. Измените угол наклона иглы или поверните ее, проверьте поступление крови в шприц. Повторите попытку. Если не удалось провести проводник из пластика, во избежание срезания, он должен удаляться обязательно вместе с иглой.
После заведения проводника в вену на половину его длины удалите иглу. Перед введением дилататора надсеките кожу скальпелем с небольшим лезвием; Введите по проводнику дилататор. Старайтесь брать дилататор пальцами ближе к коже, чтобы избежать перегиба проводника и дополнительной травмы тканей, а то и вены. Нет необходимости вводить дилататор на всю длину, достаточно создать туннель в коже и подкожной клетчатке без проникновения в просвет вены. Извлеките дилататор и введите катетер. Удалите проводник. Проведите аспирационную пробу. Свободный ток крови свидетельствует о том, что катетер находится в просвете вены.
Контроль правильного положения дистального конца яремного или подключичного катетера
Конец катетера должен находиться в полой вене. При высоком расположении катетера в верхней части полой вены, конец его может упираться в противоположную стенку вены, что затрудняет проведение инфузий и способствует формированию пристеночного тромба. Нахождение катетера в полостях сердца вызывает нарушения ритма, увеличивает риск перфорации сердца.
Установка катетера под ЭКГ контролем
Установка катетера под ЭКГ контролем позволяет оптимизировать его положение и уменьшить вероятность осложнений.
1.Катетер промывают физиологическим раствором. В катетер вводят металлический проводник, так, чтобы он не выходил за пределы катетера (на некоторых проводниках есть специальная метка). Или через заглушку катетера вводится металлическая в/м игла и катетер заполняют 7,5% раствором натрия хлорида. На иглу надевают заглушку;
2.Присоедините провод грудного отведения ―V‖ электрокардиографа или кардиоскопа к игле или проводнику с помощью зажима типа ―крокодил‖. И включите режим «грудное отведение» на регистрирующем устройстве. Или к дистальному электроду подсоединить провод правой руки и включить второе (II) отведение на кардиоскопе или кардиографе;
3. Если конец катетера находится в правом желудочке, на экране монитора видим высокоамплитудный (в 5-10 раз больше обычного) комплекс QRS. Медленно подтягивая катетер, видим снижение амплитуды комплекса QRS, но при этом зубец P остается очень высоким, что указывает на нахождение катетера в предсердии.
Дальнейшее подтягивание катетера приводит к нормализации амплитуды зубца P. Еще приблизительно на 1 см подтягиваем катетер — это и есть оптимальное положение катетера в верхней полой вене.
4. Зафиксируйте катетер к коже швом или лейкопластырем. Наложите стерильную повязку.
Рентгенологический контроль положения центрального катетера
После катетеризации внутренней яремной или подключичной вены необходимо произвести рентгенографию органов грудной клетки для подтверждения правильного расположения катетера и исключения пневмоторакса. Если больному проводится ИВЛ – рентгенография проводится сразу после катетеризации. При самостоятельном дыхании больного – через 3-4 часа. При признаках гемоторакса, пневмоторакса – рентгенография проводится немедленно.
Определение правильного положения дистального конца катетера на ретгенограмме
На рентгенограмме грудной клетки в передней проекции у взрослых конец катетера должен располагаться не более чем на 2 см ниже линии, соединяющей нижние концы ключицы. Эта линия разделяет верхнюю полую вену на два участка, расположенных ниже верхней границы перикарда и выше нее. Если катетер вводят в нижнюю полую вену, его конец должен располагаться ниже уровня диафрагмы.
Осложнения
Пункция артерии
При случайной пункции артерии прижимайте место пункции в течение 5-10 минут, затем повторите венепункцию.
Пневмоторакс/гидроторакс
У пациента, находящегося на ИВЛ, возможно развитие напряженного пневмоторакса. В этом случае даже при небольшом пневмотораксе необходимо дренирование плевральной полости. Если больной находится на самостоятельном дыхании, при небольшом пневмотораксе осуществляют динамическое наблюдение. При большом, признаках дыхательной недостаточности – дренирование плевральной полости.
Гидроторакс чаще связан с нахождением конца катетера в плевральной полости. Иногда через этот неправильно установленный катетер жидкость удается эвакуировать, опустив головной конец стола или кровати.
Смещение подключичного катетера во внутреннюю яремную вену
Положение катетера следует изменить, так как введение гипертонических растворов во внутреннюю яремную вену может вызвать венозный тромбоз.
Частые желудочковые экстрасистолы или желудочковая тахикардия
Развитие этих аритмий может указывать, что конец катетера находится прямо на трехстворчатом клапане. Подтяните катетер на несколько сантиметров назад.
Инфицирование катетера
Чаще всего происходит инфицирование Staphylococcus aureus и S. epidermidis, но у пациентов с иммунодефицитом возбудителями инфекции могут стать грамотрицательные палочки или грибки.
Явные признаки инфицирования катетера: болезненность, покраснение кожи и гнойное отделяемое в месте стояния катетера.
Возможное инфицирование катетера: при наличии лихорадки или других системных признаков сепсиса, но отсутствии признаков инфицирования в месте стояния катетера.
Во всех случаях катетер необходимо удалить, а его конец отправить на бактериологический посев, назначить антибиотики.
Бедренная артерия
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 13 мая 2018 года; проверки требуют 9 правок.
Бе́дренная арте́рия (лат. arteria femoralis) — крупный кровеносный сосуд, кровоснабжающий область нижней конечности, в частности бедра. Является продолжением наружной подвздошной артерии (лат. arteria iliaca externa)[1].
| Бедренная артерия | |
|---|---|
| лат. arteria femoralis | |
 |
|
| Берёт начало | наружная подвздошная артерия |
| Делится на | поверхностная подчревная артерия, поверхностная артерия, огибающая подвздошную кость, наружные половые артерии, глубкая артерия бедра, мышечные артерии, нисходящая артерия коленного сустава |
| Вена | бедренная вена |
| Каталоги | |
|
|
Путь артерииПравить
Появляется бедренная артерия в передней области бедра из сосудистого углубления и ложится сначала в подвздошно-гребешковую борозду, затем идёт в бедренную борозду, оттуда далее поступает в бедренно-подколенный канал (Гунтеров канал, или приводящий канал) через верхнее его отверстие, и выходит в задней области бедра, в подколенной ямке. В верхнем отделе артерия располагается поверхностно, то есть покрыта только листком бедренной фасции. Именно поэтому в этой области отчётливо прощупывается её пульсация. Затем бедренную артерию прикрывает портняжная мышца (лат. musculus sartorius)[2].
Ветви бедренной артерииПравить
- Поверхностная надчревная артерия (лат. arteria epigastrica superficialis) — артерия, поднимающаяся на переднюю стенку живота, разветвляется в подкожной клетчатке и идёт почти до пупка. Соединяется с верхней надчревной артерией.
- Поверхностная артерия, огибающая подвздошную кость (лат. arteria circumflexa ilium superficialis) — артерия, отходящая общим стволом с предыдущей и направляющаяся к верхней передней подвздошной ости, где она разветвляется в коже, фасции и прилежащих мышцах. Соединяется с глубокой артерией, огибающей подвздошную кость.
- Наружные половые артерии (лат. arteriae pudendae externae) — две или три тонкие ветви, идущие вверх, к наружным половым органам. У мужчин они разветвляются в коже мошонки и называются передними мошоночными ветвями (лат. rami scrotales anteriores). У женщин они разветвляются в больших половых губах и носят название «передние губные ветви» (лат. rami labiales anteriores). Наружные половые артерии отдают 3-4 тонкие паховые ветви (лат. rami inguinales).
- Глубокая артерия бедра (лат. arteria profunda femoris) — крупная ветка бедренной артерии. Начинается на 3-4 сантиметра ниже паховой связки. Она представляет собой главный сосуд, питающий бедро, так как бедренная артерия после отхождения от глубокой бедренной артерии начинает снабжать кровью голень и стопу. Глубокая бедренная артерия лежит сначала латеральнее бедренной артерии, затем идёт позади неё между медиальной широкой мышцей бедра и приводящими мышцами. Её концевая ветвь располагается между большой и длинной приводящими мышцами.
- Мышечные ветви (лат. rr. musculares) направляется к мышцам бедра.
- Нисходящая артерия коленного сустава (лат. arteria genus descendens) отходит выше уровня коленного сустава и перехода бедренной артерии в подколенную артерию. Участвует в образовании артериальной сети коленного сустава (лат. rete articulare genus)[2].
ГалереяПравить
-
Структуры, проходящие за паховой связкой. (Бедренная артерия обозначена вверху справа)
-
Поперечное сечение, показывающее структуры, окружающие правый тазобедренный сустав
-
Бедренная оболочка раскрыта, чтобы показать три её отделения
-
Семенной канатик в паховом канале
-
Передняя часть правого бедра с отметинами на поверхности костей, бедренной артерии и бедренного нерва
-
Бедренная артерия и её главные ветви — правое бедро, вид спереди
-
Иллюстрация, изображающая магистральные артерии ног (вид спереди)
-
Бедренная артерия — глубокое рассечение
ПримечанияПравить
- ↑ Борзяк Э. И. Анатомия человека / под ред. М. Р. Сапина. — М.: Медицина, 1997. — 560 с.
- ↑ 1 2 Привес М. Г. Анатомия человека / под ред. М. Г. Привеса. — М.: Медицина, 1985. — 672 с.
При чрескожной катетеризации бедренной вены анатомические ориентиры используются для проведения венепункции, а при методике Сельдингера – для введения центрального венозного катетера через бедренную вену и в нижнюю полую вену.
Катетеризация бедренной вены имеет процедурные преимущества по сравнению с катетеризацией поверхностной и легко доступной вены. Кроме того, близлежащая анатомия там не такая сложная и отсутствуют жизненно важные структуры, которые есть в области яремной и подключичной вен. Однако центральные венозные катетеры (ЦВК), установленные на бедре, имеют более высокий риск инфицирования и тромбоза, поэтому подходят только для лежачих пациентов.
-
Безопасный или долгосрочный венозный доступ, недоступный при использовании других участков
-
Внутривенное вливание жидкостей и препаратов для пациентов с остановкой сердца
-
Внутривенное вливание концентрированных или раздражающих жидкостей
-
Внутривенная инфузия на высокой скорости или больших объемов жидкости, если постановка периферических венозных катетеров большого диаметра (например, 18 или 16 калибра) или других центральных венозных катетеров (ЦВК) невозможна
-
Установка фильтра нижней полой вены
-
Необходимость центрального венозного доступа у пациентов с синдромом верхней полой вены
Центральный венозный доступ над диафрагмой, если нет противопоказаний, как правило, предпочтительнее доступа через бедренную вену для тех пациентов, которым требуется центральный венозный доступ. Катетеры бедренной вены или артерии обычно используются только в качестве временного доступа, поскольку они имеют высокий риск инфицирования. Как можно скорее их следует заменить на катетеры, расположенные выше диафрагмы.
Абсолютные противопоказания
-
Интраабдоминальное кровоизлияние или региональная травма
-
Тромбоз бедренной вены
-
Локальная инфекция в месте введения
-
Катетер, пропитанный антибиотиком, для пациента с аллергией
При интраабдоминальном кровотечении или локальной травме для катетеризации следует использовать места, относящиеся к бассейну верхней полой вены.
Относительные противопоказания
-
Коагулопатия, включая терапевтическую антикоагуляцию*
-
Локальные искажения анатомических структур, травматические или врожденные, или выраженное ожирение
-
Анамнез предшествующей катетеризации предполагаемой центральной вены
-
Неконтактный пациент (при необходимости следует воздействовать седативным средством)
-
Амбулаторный пациент
* Антикоагулянтная терапия (например, при тромбоэмболии легочной артерии) увеличивает риск кровотечения при катетеризации бедренной вены, однако это должно сопоставляться с повышенным риском тромбоза (например, инсульта) при отмене антикоагулянтной терапии. Обсудите все предполагаемые изменения с лечащим врачом, назначившим антикоагулянтную терапию, а затем с пациентом. Катетеризация бедренной вены может быть предпочтительна для пациентов с коагулопатией, поскольку, в отличие от подключичной или внутренней яремной локализации, бедренный треугольник легко поддается пальпации и жизненно важные структуры (дыхательные пути, плевральный купол, средостение, кровеносные сосуды, идущие к мозгу) находятся далеко от места венепункции.
Осложнения включают:
-
Инфекция
-
Тромбоз
-
Артериальная пункция
-
Гематома
-
Ретроперитонеальные кровотечения
-
Повреждение вены
-
Воздушная эмболия
-
Смещение катетера*
-
Повреждение нерва
-
Перфорация мочевого пузыря или кишечника (редко)
* Редкие осложнения, связанные с неправильным положением или смещением бедренного катетера, включают катетеризацию артерий и инфузию в забрюшинное пространство.
Эмболия по причине проволочного направителя или катетера также встречается редко.
Чтобы снизить риск венозного тромбоза и сепсиса, ЦВК следует удалять сразу же по мере отсутствия в нем необходимости.
-
Раствор антисептика (например, спиртовый раствор хлоргексидина, хлоргексидин, повидон-йод, этаноловый спирт)
-
Стерильные хирургические простыни (большие), полотенца
-
Стерильные головные уборы, маски, медицинские халаты, перчатки
-
Защитные лицевые щитки
-
Мониторинг сердечной деятельности
-
Местный анестетик (например, 1% раствор лидокаина без адреналина объёмом около 5 мл)
-
Небольшая игла для анестезии (например, 25–27 калибра, около 1 дюйма [3 см] длиной)
-
Большая игла для анестезии/поиска * (22 калибра, около 1,5 дюйма [4 см] длиной)
-
Игла-интродьюсер (например, тонкостенная, 18 или 16 калибра, с соединительной втулкой со снятой внутри фаской, около 2,5 дюймов [6 см] длиной)
-
3- и 5-мл шприцы (используйте шприцы с соответствующим наконечником для надевания поисковых игл и игл-интродьюсеров)
-
Проволочный направитель, наконечник в форме буквы J
-
Скальпель (#лезвия 11)
-
Расширитель
-
Центральный венозный катетер (взрослый: 8 по французской шкале диаметра катетеров или более, минимальная длина для бедренного катетера составляет 24 см)
-
Стерильная марля (например, квадраты 4 × 4 дюйма [10 × 10 см])
-
Стерильный солевой раствор для промывки катетерного порта или портов
-
Невсасывающий шелк или нейлон (например, 3-0 или 4-0)
-
Хлоргексидиновый пластырь, прозрачная окклюзионная повязка
* Поисковая игла – это более тонкая игла, используемая для определения местоположения вены перед введением проводниковой иглы. Он обычно не используется, но является необязательным (например, при ожирении) для катетеризации бедренной вены.
Полезно иметь при операции одного или двух помощников.
-
Иногда попытки катетеризации оказываются безуспешными. Не следует повторять более 2 или 3 попыток (что увеличивает риск осложнений), и с каждой новой попыткой следует использовать новое оборудование (т.е. не использовать повторно иглы, катетеры или другое оборудование, поскольку оно может быть закупорено тканью или кровью).
-
Во время остановки сердца или даже при низком кровяном давлении и гипоксии артериальная кровь может быть темной и не пульсирующей, поэтому ошибочно может быть принята за венозную кровь.
-
Если бедренная артерия канюлирована либо расширителем ткани, либо ЦВК, оставьте расширитель или катетер на месте и получите консультацию хирурга о возможности хирургического удаления.
-
Бедренные артерия и вена доступны в пределах бедренного треугольника, который ограничен сверху паховой связкой, медиально длинной приводящей мышцей и латерально портняжной мышцей.
-
Паховая связка определяется как линия, проведенная между лонным сочленением и передней верхней подвздошной остью.
-
Бедренную артерию пальпируют ниже паховой связки, как правило, в средней точке или медиальнее от нее. При отсутствии пальпируемого пульса на бедренной артерии предполагается, что бедренная артерия лежит в этой области.
-
Бедренная вена лежит медиально прилегающей к бедренной артерии. С увеличением расстояния от паховой связки вена проходит под артерией.
-
Желаемая точка пункции бедренной вены – 1–2 см ниже паховой связки. Кровотечение из-за прокола стенки сосуда в этом месте можно контролировать путем внешнего прижатия сосудов к головке бедренной кости.
-
Забрюшинное пространство располагается выше паховой связки. Кровотечение из-за прокола стенки сосуда в этом месте становится причиной забрюшинного кровотечения, а внешнее прижатие сосудов может оказаться невозможным.
-
Необходимо поднять кровать пациента на удобную для оператора высоту (чтобы во время выполнения процедуры можно было стоять прямо).
-
Для наполнения бедренной вены кровью уложите пациента на спину или в легкое обратное положение Тренделенбурга (с немного приподнятым кверху головным концом кровати).
-
Комфортно отведите и поверните ногу наружу путем вращения.
-
Отведите паннус или уретральный катетер от паховой области (используя пластырь или, при необходимости, помощь ассистента).
-
Следует провести предварительный (нестерильный) осмотр для идентификации лобкового симфиза, переднего верхнего подвздошного гребня, пульса на бедренной артерии и пупка.
-
Присоедините пациента к кардиомонитору и включите его.
-
Избыточные волосы в области проведения вмешательства можно состричь, но не сбривать. Бритье увеличивает риск инфицирования.
-
Поместите стерильное оборудование на стерильно закрытые лотки.
-
Оденьте стерильную одежду и используйте барьерную защиту.
-
Наберите местный анестетик в шприц.
-
Необязательно: присоедините поисковую иглу к 5-мл шприцу с 1–2 мл стерильного физиологического раствора.
-
Прикрепите иглу для введения к шприцу на 5 мл с 1–2 мл стерильного физиологического раствора. Расположите на одной линии срез иглы и маркировку объема на шприце.
-
Предварительно промойте все каналы ЦВК стерильным физиологическим раствором (3–5 мл), а затем закройте просветы колпачками или шприцами.
При промывании центральной линии используйте шприц объёмом 10 мл (или эквивалентный ему, либо же шприц большего диаметра) и не давите на поршень шприца слишком сильно во избежание разрыва линии.
-
Обработайте тампоном с раствором антисептика обширный участок кожи от передне-верхней ости подвздошной кости до средней линии, охватывая участок на 15 см ниже паховой связки.
-
Дайте раствору антисептика высохнуть в течение по крайней мере 1 минуты.
-
Поместите стерильные полотенца вокруг места операции.
-
Постелите большие стерильные простыни (например, полноразмерную хирургическую простыню), чтобы создать большое стерильное поле.
-
Осторожно пальпируйте пульс на бедренной артерии 2 или 3 пальцами. Пальпировать следует осторожно, чтобы не сдавливать прилегающую бедренную вену (к сжатому венозному просвету затруднен доступ).
-
Путь введения иглы: процедурные иглы (иглы для местной анестезии, поисковые и интродьюсерные иглы) вводятся на 2–4 см ниже паховой связки, на 1 см медиальнее бедренной артерии, под углом 45–60° в кожу и направляются в сторону пупка.
Во время введения иглы постоянно пальпируйте бедренную артерию, а саму иглу держите медиально к артерии, чтобы избежать прокола последней.
-
Нанесите каплю анестетика на место введения иглы, а затем введите анестетик в кожу и мягкие ткани вдоль предполагаемого пути введения иглы. При продвижении шприца поддерживайте мягкое отрицательное давление на поршень для распознавания попадания в сосуд и предотвращения внутрисосудистой инъекции.
-
Вводите иглу-интродьюсер (или, при необходимости, поисковую иглу) скосом вверх, вдоль пути продвижения иглы.
-
Во время продвижения иглы поддерживайте легкое отрицательное давление на поршень шприца.
-
Прекратите продвижение иглы вперед, когда в шприце появится кровь (вы можете почувствовать, как игла проникает сквозь стенку во время вхождения в просвет сосуда). Держите шприц неподвижно в этом месте. Даже небольшое движение может сместить кончик иглы в вене.
Если после 2–4 см введения в цилиндре шприца не появляется кровь, медленно извлеките иглу. Если игла изначально полностью прошла через вену, то при извлечении кончика иглы обратно в просвет могут появиться брызги. Если брызги все еще не появляются, следует извлечь иглу почти на поверхность кожи, изменить направление и попробовать продвинуть иглу в вену еще раз. Не меняйте направление иглы, пока она не будет полностью введена.
-
Продолжайте держать шприц в неподвижном положении.
-
Надежно возьмитесь за канюлю иглы и удерживайте ее неподвижно.
-
Удалите шприц из канюли иглы и дайте крови немного вытечь, чтобы убедиться, что она венозная (т.е. темно-красная и спокойно вытекающая, а не пульсирующая). Затем следует немедленно закрыть втулку большим пальцем, чтобы остановить кровоток и предотвратить воздушную эмболию.
Однако, если кровь ярко-красного цвета и пульсирующая (артериальная), следует прекратить процедуру. Удалите иглу, для уменьшения кровотечения из места прокола прижмите пальцем к месту инъекции марлевый квадрат размером 4 × 4 и удерживайте его в течение 10 мин.
Если до этого момента вы вводили иглу для поиска вены (или иглу для введения анестетика, которая находила вену), то теперь эта игла будет использоваться в качестве ориентира для введения иглы-интродьюсера.
-
Держите шприц-манипулятор так, чтобы срез иглы был направлен вверх.
-
Необходимо использовать один из двух методов введения: либо вынуть поисковую иглу и немедленно ввести интродьюсерную иглу по тому же пути, либо держать поисковую иглу на месте и вставить интродьюсерную иглу ниже и примерно параллельно ей (под немного меньшим углом к коже).
-
Как только в цилиндре шприца появится кровь, прекратите продвижение иглы-интродьюсера и удерживайте ее неподвижно.
-
Если поисковая игла не была удалена, немедленно извлеките её.
-
Продолжайте держать иглу-интродьюсер в неподвижном положении.
-
Вставьте J-изогнутый конец проволочного направителя в иглу-интродьюсер так, чтобы J-образная кривая была направлена вверх.
-
Продвигайте проволочный направитель через иглу в вену. Не проталкивайте проволоку силой; она должна скользить плавно. Продвиньте проволоку на 20–30 см.
При наличии какого-либо сопротивления во время продвижения проволочного направителя, необходимо прекратить введение. Следует постараться осторожно слегка извлечь проводник, немного повернуть его, а затем снова продвинуть его вперед, или попытаться осторожно извлечь проводник полностью, повторно установить кончик иглы в вене (подтверждается венозным возвратом крови), а затем повторно ввести проводник.
Однако, при наличии какого-либо сопротивления, при извлечении проволочного направителя, следует остановить процедуру и вынуть иглу вместе с проволочным направителем (для предотвращения разрезания кончиком иглы проволочного направителя внутри пациента). Затем, для предотвращения кровотечения и гематомы удерживайте внешнее давление на эту область с помощью марлевых квадратов размером 4 × 4 в течение 10 минут.
После того, как проволочный направитель был введен, продолжайте одной рукой прочно удерживать его на месте и контролировать его положение в течение оставшейся части процедуры.
-
Во-первых, надежно удерживайте проволочный направитель дистальнее иглы во время вывода иглы из кожи.
-
Затем, плотно придерживая проволочный направитель у поверхности кожи, продвигайте иглу вдоль по оставшейся длине проволочного направителя до того момента, пока полностью не удалите иглу.
-
Увеличение инъекционного поля: с помощью скальпеля сделайте небольшой надрез (около 4 мм) в месте инъекции, избегая контакта с проволочным направителем катетера, для увеличения участка и возможности размещения расширителя тканей и катетера большего диаметра.
-
Передвиньте тканевой расширитель по проволочному направителю: сначала возьмите проволочный направитель на коже и продвиньте расширитель по длине проволочного направителя к коже. Затем возьмитесь за проводник чуть дистальнее расширителя, поднесите расширитель к поверхности кожи и, при необходимости используя вкручивающие движения, постепенно установите расширитель. Во всё время проведения процедуры всегда держитесь за проволочный направитель.
-
Удалите расширитель: во-первых, надежно удерживайте проволочный направитель дистальнее расширителя и вытяните расширитель из кожи. Когда проволочный направитель визуализируется на поверхности кожи, полностью удалите расширитель, продвигая его вдоль оставшейся длины проволочного направителя.
-
Продвиньте катетер по проволочному направителю к поверхности кожи: удерживайте проволочный направитель неподвижно у поверхности кожи, протолкните наконечник катетера в проволочный направитель через дистальный конец проволочного направителя и продвигайте катетер вниз к поверхности кожи. Дистальный конец проволочного направителя теперь должен выступать из канюли порт-системы.
-
Если дистальный конец проволочного направителя не выступает из центра порта, медленно продвигайте его наружу от поверхности кожи, удерживая наконечник катетера близко к поверхности, пока проволочный направитель не начнет выступать.
-
Продолжайте продвигать катетер в вену: сожмите и направляйте проволочный направитель в тех местах, где он отклоняется от своего пути продвижения. Держа катетер возле кончика, введите его через кожу. Затем, с шагом в несколько сантиметров, используя при необходимости штопорообразные движения, поэтапно продвигайтесь вперед по всей длине бедренного катетера.
-
Держите руку одновременно на проволочном направителе и на катетере.
-
Удаление проволочного направителя: извлеките проволочный направитель, надежно удерживая катетер установленным на поверхности кожи.
-
Промойте каждый порт катетера физиологическим раствором: во-первых, откачайте весь воздух из линий катетера и убедитесь, что катетер обеспечивает венозный доступ. Затем, используя шприц объемом 10 мл (либо же эквивалентный ему, или шприц большего диаметра), без форсированного усилия введите 20 мл солевого раствора в линию для того, чтобы её очистить.
-
Если пациент в сознании или ему дали успокоительное, чтобы обезболить кожу в местах наложения швов, используйте 1% раствор лидокаина.
-
Поместите пропитанный хлоргексидином диск на кожу в месте введения катетера.
-
Подшейте кожу к фиксирующему зажиму на катетере.
-
Для предотвращения натяжения в месте введения, подшейте катетер ко второй точке раны так, чтобы между двумя точками находился изогнутый или петлевой сегмент катетера.
-
Наложите стерильную окклюзионную повязку. Обычно используются прозрачные мембранные повязки.
-
При необходимости (например, если катетер бедренной кости не функционирует) проводят рентгенографию грудной клетки, чтобы подтвердить, что кончик катетера находится в нижней полой вене дистальнее правого предсердия.
-
Продолжайте удерживать проволочный направитель катетера все время данной операции.
-
Во время остановки сердца или даже при низком кровяном давлении и гипоксии артериальная кровь может быть темной и не пульсирующей, поэтому ошибочно может быть принята за венозную кровь.
-
Для предотвращения воздушной эмболии ЦВК следует вводить (и удалять) так, чтобы место сосудистой канюляции располагалось ниже уровня сердца.
-
Катетеры бедренной вены или артерии обычно используются только в качестве временного доступа, поскольку они имеют высокий риск инфицирования. Как можно скорее их следует заменить на катетеры, расположенные выше диафрагмы.
Все лекции для врачей удобным списком
Методика УЗИ вен нижних конечностей. Анатомия вен нижних конечностей. Лекция для врачей

15 июля 2022
Лекция для врачей “Методика УЗИ вен нижних конечностей”. Лекцию для врачей проводит профессор В. А. Изранов
На лекции для врачей рассмотрены следующие вопросы:
- Датчики и УЗ срезы
- Линейный датчик 5-7 мГц используется для УЗИ поверхностных и глубоких вен бедра и голени
- Для исследования нижней полой вены и подвздошных вен используется конвексный датчик с частотой 3-5 мГц
- Этот же конвексный датчик можно использовать для визуализации берцовых вен в трудных случаях, например при отеке нижних конечностей
- Диаметр просвета вен измеряют в поперечном сечении, а параметры кровотока в продольном
- Положение пациента
- Отличается в зависимости от цели исследования
- При остром венозном тромбозе, аномалиях вен исследования проводят в положении лежа
- Важнейшее отличие от УЗИ артерий – минимизировать давление датчиком (даже небольшое давление может вызвать полное спадение вены и невозможность ее визуализации)
- Минимизация давления достигается опорой на мизинец кисти, держащей датчик
- Положение пациента (II)
- При варикозной болезни необходимо исследование стоя для оценки градиента давления на клапанах, необходимого для их закрытия. (При ретроградной скорости менее 30 см/сек закрытия клапана не происходит и рефлюкс продолжается. Поэтому исследование венозных рефлюксов ведет к гипердиагностике клапанной недостаточности)
- Оптимальное положение – исследование стоя с максимальным расслаблением исследуемой конечности
- Положение ног соответствует второй хореографической позиции – исследуемая конечность ротирована наружу, пятка касается опоры, ноги на ширине плеч
- Вертикальное исследование вен НК с использованием «венозного пьедестала»:
- а – поперечное сканирование в паховой области для исследования сафено-феморального соустья
- б – исследование подколенной вены, суральных вен и сафено-поплитеального соустья
- в – исследование МПВ на голени
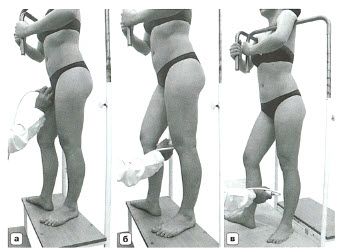
- Исследование в вертикальном положении (1)
- 1. Исследование начинают в паховой области в поперечном сечении на уровне сафено-феморального соустья
- Определяют симптом головы Микки Мауса (БПВ, ОБА и ОБВ). ОБА (латеральное ухо Микки Мауса) располагается более поверхностно и латерально от ОБВ
- БПВ (медиальное ухо Микки) – поверхностно и медиально от ОБВ
- В этом сечении измеряют диаметр просвета, оценивают компрессивность вен и реакцию на натуживание
- Поперечное сканирование левого бедра дистальнее паховой складки:
- 1 – ОБВ
- 2 – БПВ (правое ухо)
- 3 – ОБА (левое ухо)
- Исследование в вертикальном положении (2, 3, 4)
- 2. Датчик переводят в продольное сечение и лоцируют сафено-феморальное соустье:
- 1 – ОБВ
- 2 – БПВ
- Оценивают кровоток в венах и наличие рефлюкса в устье БПВ
- 3. Из этого же доступа визуализируют слияние поверхностей и глубокой бедренных вен:
- 1 – ОБВ
- 2 – ПБВ
- 3 – ГБВ
- 4. Исследуют ПБВ на протяжении в продольном сечении до Гунтерова канала, переходя в поперечное сечение в местах измерения диаметра и компрессивности вены
- 2. Датчик переводят в продольное сечение и лоцируют сафено-феморальное соустье:

- Исследование в вертикальном положении (5)
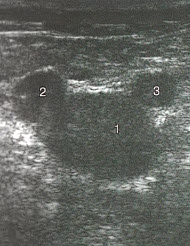
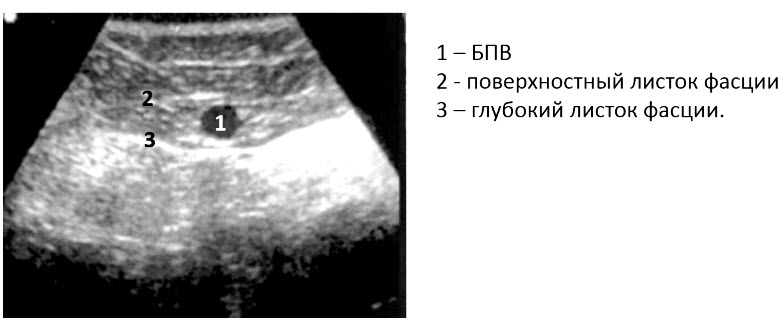
- 5. Завершив исследование ПБВ, возвращаются к сафено-феморальному соустью и визуализируют БПВ в поперечном сечении в виде УЗ-симптома «глаз сафены». Вена залегает между листками фасции бедра (веки) и напоминает зрачок. В такой проекции вену исследуют на протяжении бедра, перемещая датчик и в продольное сечение в точках оценки венозного рефлюкса
- Исследование в горизонтальном положении
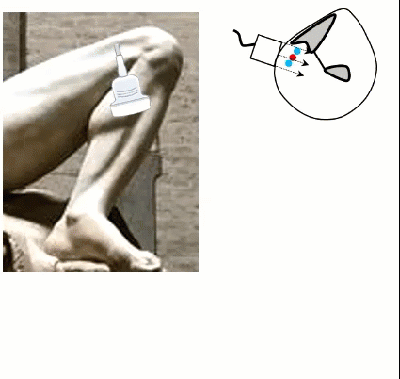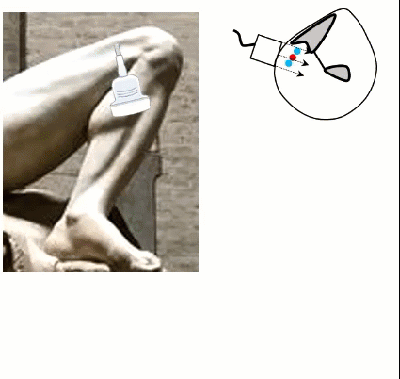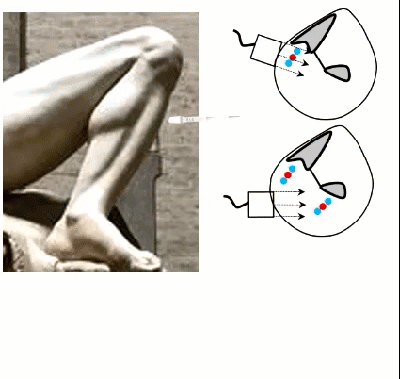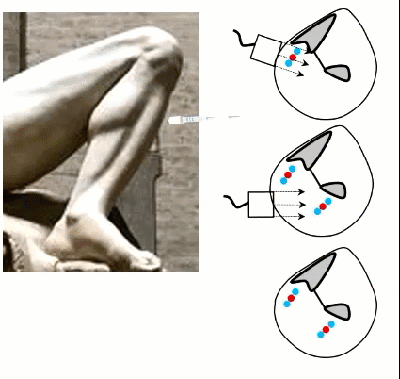
- Для доступа к венам подколенной области из положения на спине пациента просят согнуть конечность на 90 градусов и ротировать ногу латерально (супинировать в бедре)
- Допускается также перевернуть пациента на живот с упором ступней на пальцы
- В подколенной области визуализируют ПкВ и суральные вены
- Подколенная артерия залегает глубже одноименной вены
- Дифференцировать МПВ и суральную вену помогает идущая параллельно вене суральная артерия
- 1-МПВ
- 2 – суральная вена
- 3 – ПкВ
- 4 – ПкА

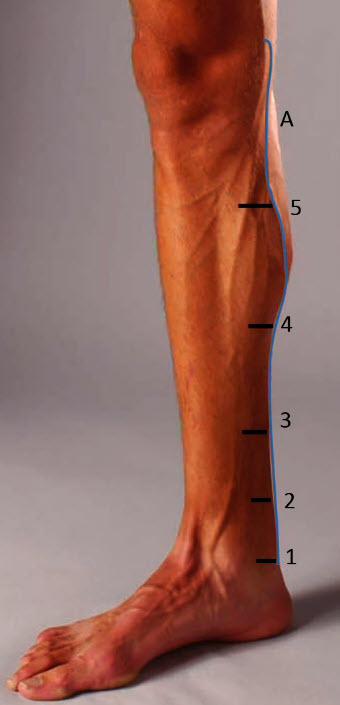
- Исследование поверхностных вен голени
- Начинают исследование с выведения БПВ, учитывая особенность ее хода в дистальном отделе – огибает спереди медиальную лодыжку
- Прослеживают БПВ в проксимальном направлении вплоть до впадения вены Леонардо (А – Задняя ветвь БПВ (вена Леонардо)
- После нахождения вены Леонардо начинают поиск перфорантов медиальной группы:
- 1 – Кокетт I (7 см)
- 2 – Кокетт II (14 см)
- 3 – Кокетт III (18 см)
- 4 – Шерман (средняя треть голени)
- 5 – Бойд (10 см ниже коленного сустава)

- Проекция глубоких вен совпадает с проекцией артерий (УЗ симптом «строя»)
- ЗББВ (vv. tibialis posterior) лоцируют из переднемедиального доступа между большеберцовой костью и икроножной мышцей
- МБВ (vv. peroneae) лоцируют из этой же позиции, смещая датчик к икроножной мышце и ориентируя скан в направлении малоберцовой кости
- ПББВ (vv. tibialis anterior) визуализируют из передне-латерального доступа между большеберцовой и малоберцовой костями.
Дополнительный материал
Анатомия вен нижних конечностей
- Поверхностные – подкожные:
- Подошвенная венозная сеть
- Тыльная венозная дуга стопы
- Тыльные плюсневые вены
- Большая подкожная вена
- Малая подкожная вена
- Глубокие:
- Пальцевые вены
- Подошвенные вены
- Тыльные плюсневые вены, образуют дугу стопы
- Задние большеберцовые вены
- Подколенные вены
- Бедренные вены
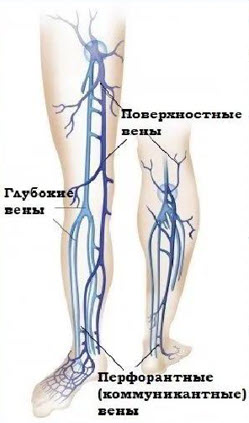
- Отток венозной крови от нижних конечностей
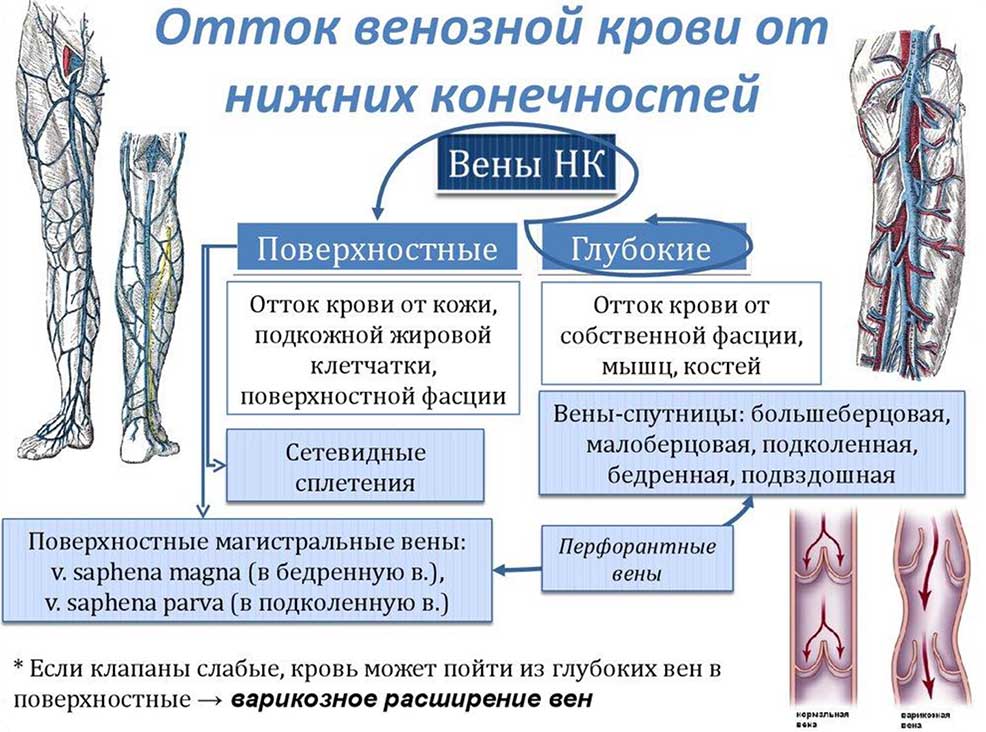
- Перфорантные вены (коммуниканты) – тонкостенные венозные сосуды, соединяющие систему поверхностных и глубоких вен и обеспечивающие однонаправленный ток крови из поверхностных вен в глубокие
- Различают несколько основных топографических групп коммуникантных вен: медиальные, латеральные и задняя
- На голени и бедре медиальные и латеральные группы вен подразделяются на три подгруппы (передняя, промежуточные, задняя)
- В практической хирургии наиболее известны (из-за частого их поражения) коммуникантные вены медиальной поверхности ног: в нижней трети голени это вены Кокетта, в верхней трети – вены Бойда, а в нижней трети бедра – вены Додда
- Топография перфорантных вен
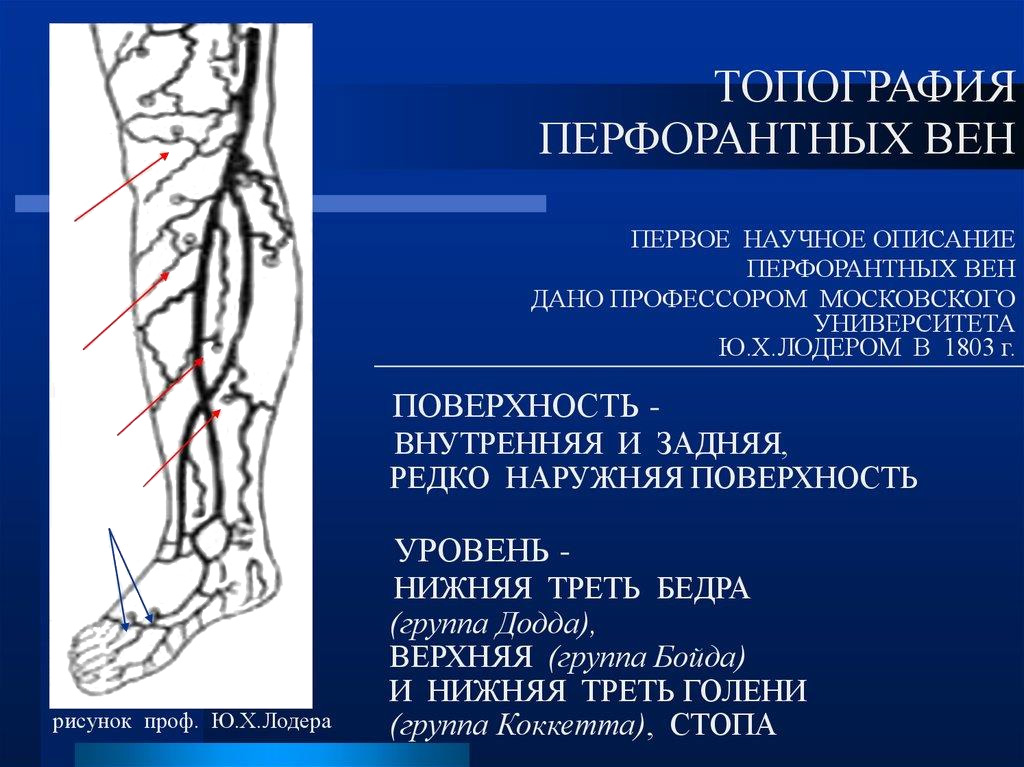
- Основные перфоранты
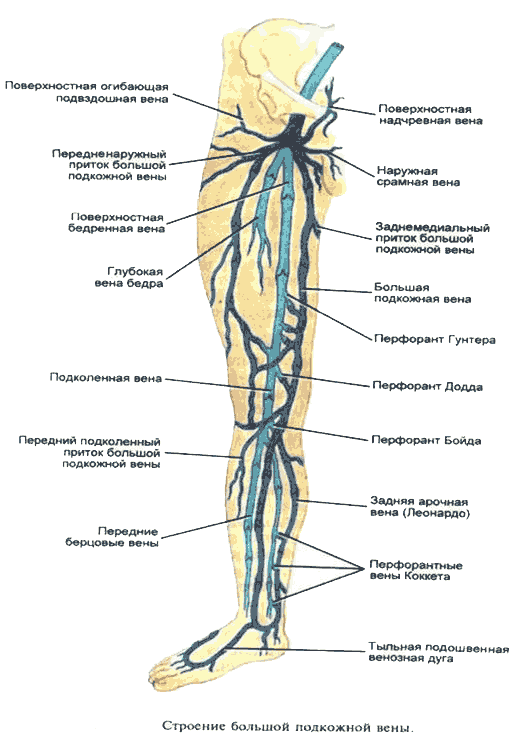
- Формирование подкожных и глубоких вен голени
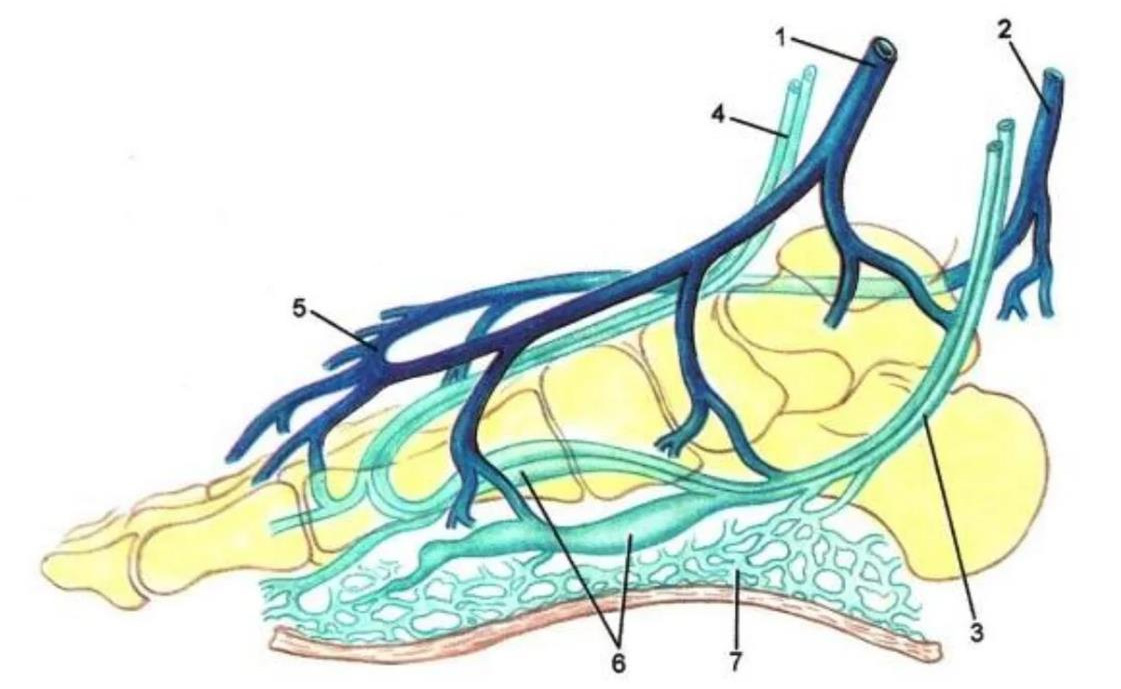
1 – большая подкожная вена; 2 – малая подкожная вена; 3 – задние большеберцовые вены; 4 – передние большеберцовые вены; 5 – венозная дуга тыла стопы; 6 – подошвенные вены; 7 –подошвенное венозное сплетение
- Перфорантные вены
- наиболее многочисленны в области стопы и голени
- кровь по коммуникантным венам направляется из поверхностных вен в глубокие
- перфорантные вены стопы обеспечивают возможность кровотока в обоих направлениях 50% перфорантных вен стопы не содержат клапанов
- Варианты СФС
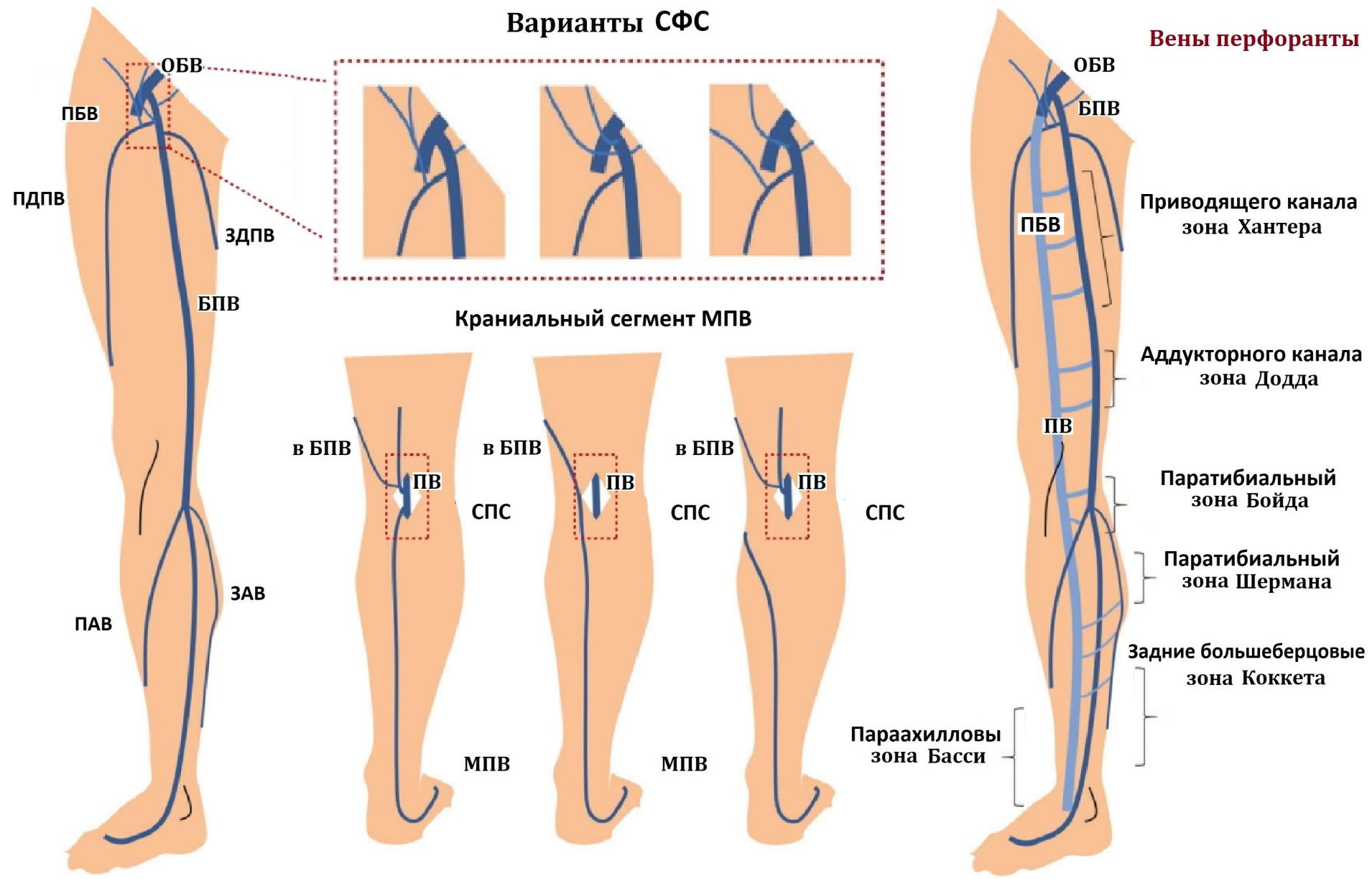
- Бедренно-подколенный венозный сосуд или вена Джиакомини (v. Femoropoplitea), крупнейший постоянный приток большой поверхностной вены
- Суральные мышечные вены и венозные синусы
- Это вены, расположенные в толще камбаловидной и икроножной мышцы
- Вены являются важным звеном венозного кровотока в области голени и во всей конечности:
- их травматические повреждения нередко вызывают последующие тяжелые поражения глубоких магистралей
- часто локализуются бессимптомные и эмбологенные тромбы
- Диаметр (до 1,5-2 см) и тонкую стенку. Это явилось основанием для введения специального термина «венозные синусы голени». Их основная локализация – толща камбаловидной мышцы
- Механизмы венозного оттока из нижних конечностей
- Функция клапанного аппарата вен
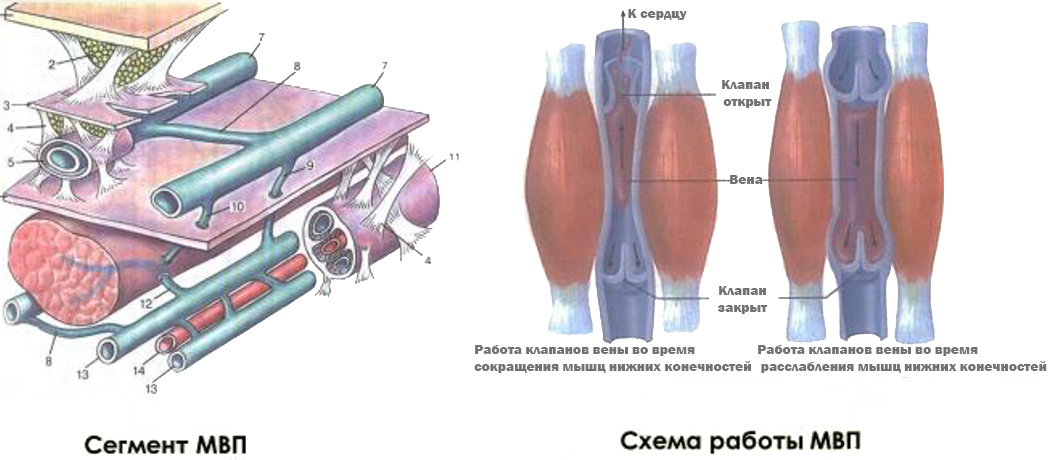
- Работа «мышечной помпы»
- Остаточное артериальное давление после прохождения крови через систему микроциркуляции (vis a tergo)
- Пульсация соседних артерий
- Присасывающее действие грудной клетки и диафрагмы при дыхании, правых отделов сердца в фазу диастолы (vis a fronte)
- Присасывающее действие сердца во время диастолы
- Венозный тонус
- Гравитационный фактор
- Присасывающее действие сердца и грудной клетки в обеспечении венозного оттока (Vis a fronte)
- Венозные клапаны
- Расположены на всем протяжении вен нижних конечностей
- При нормальном венозном возврате ток крови всегда однонаправленный, восходящий
- Венозные клапаны предотвращают обратный ток крови книзу
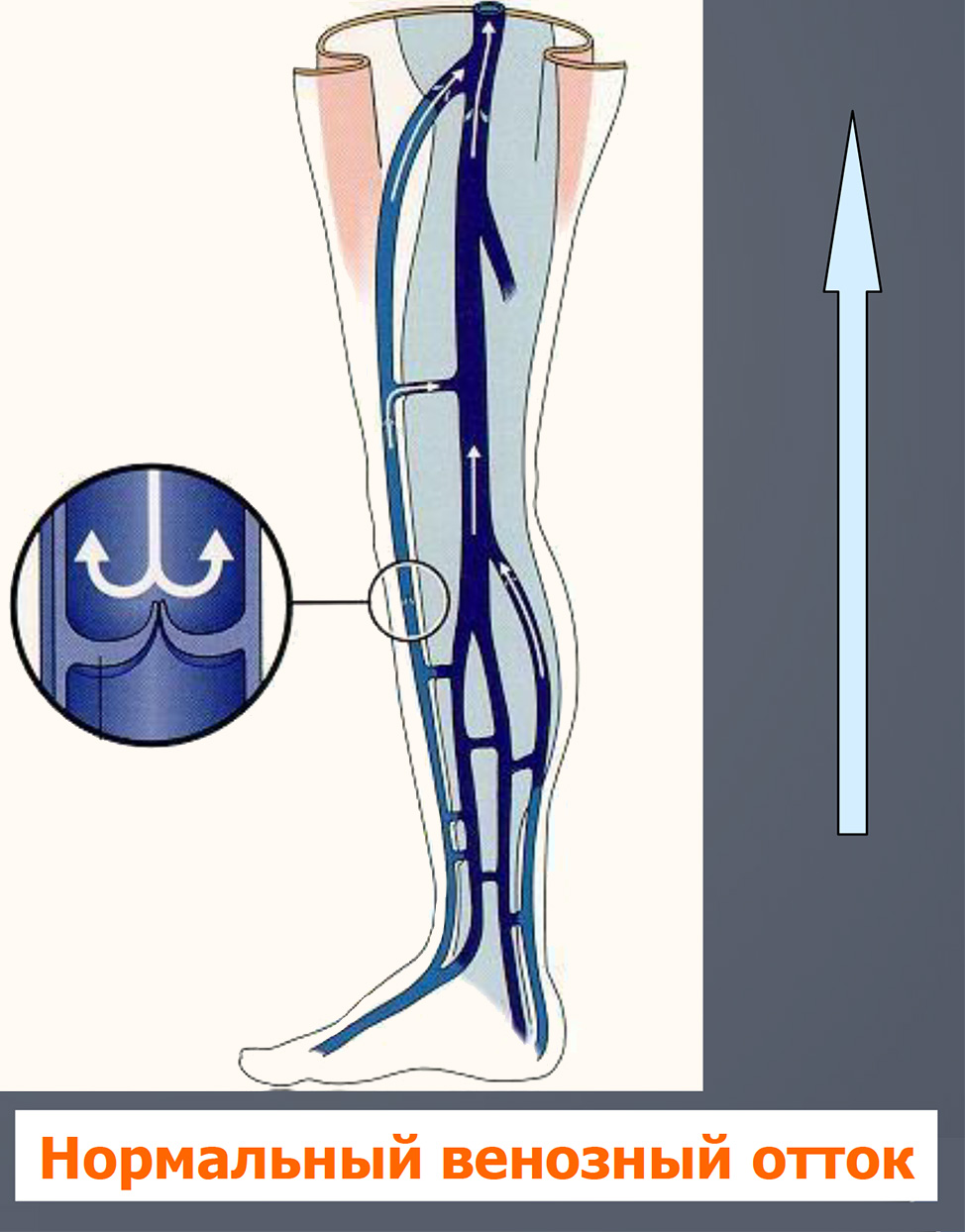
- Мышечная помпа голени обеспечивает снижение венозного давления в ортостазе до 30-40 мм Hg
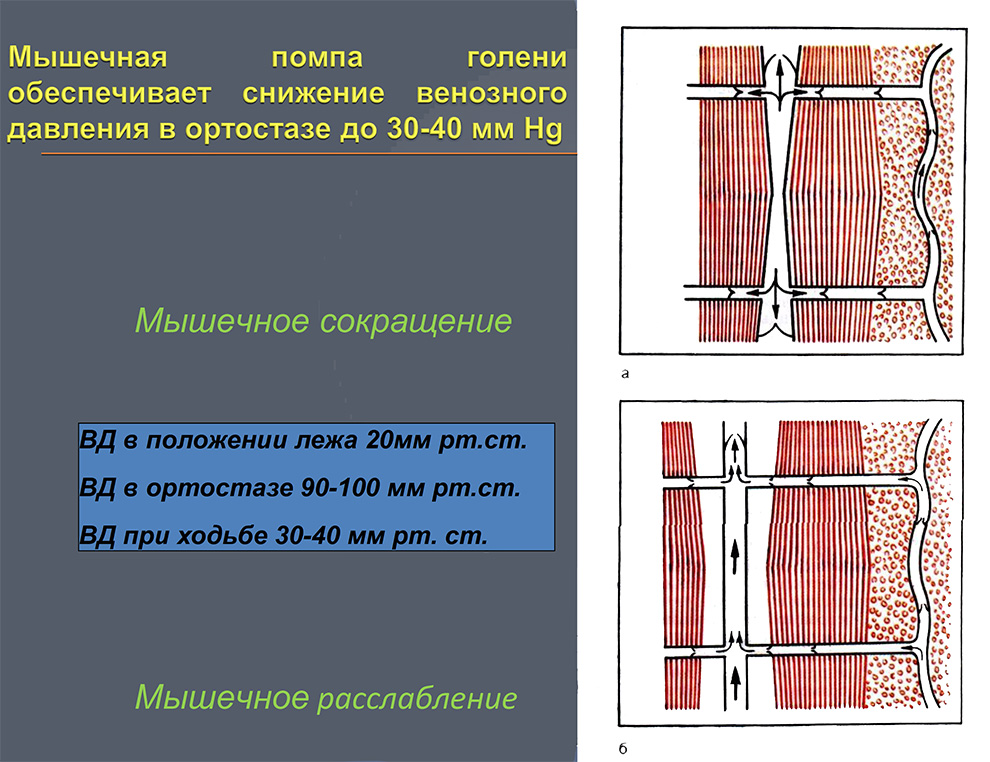
- Мышечно-венозная помпа голени – один из основных факторов венозного возврата (периферическое «сердце»)
Интернет-магазин медицинской литературы
Бесплатные лекции для врачей. Удобным списком
Покупайте книги по УЗИ сосудов с доставкой по Москве и всему миру
-
В руководстве представлена современная неинвазивная диагностика в клинической практике, основанная на ультразвуковых методах исследования, у пациентов с патологией органов брюшной полости, поверхностных органов, при травмах у взрослых и детей. Целью авторов было описание комплексного обследования, объединяющего современные диагностические подходы, с применением ультразвуковых технологий.
5 481 Р
-
Руководство освещает основные аспекты ультразвуковой диагностики патологии брахиоцефальных артерий. Его цель и задача – помочь врачу правильно определить не только показания к ультразвуковому исследованию каротидного русла, но и выделить группу пациентов, которым показано хирургическое вмешательство на месте, не прибегая к дополнительным методам диагностики, оптимизировав выбор пациентов для госпитализации в стационар.
1 783 Р
-
Уникальный учебник. С помощью специального приложения, установленного на смартфон, можно оживлять иллюстрации, которые объясняют процесс ультразвукового исследования вен нижних конечностей с момента включения ультразвукового сканера.
Опытные специалисты ультразвуковой диагностики найдут много нового для себя, ведь двух одинаковых ультразвуковых картинок не существует! Книгу можно считать №1 и пока в медицине нет подобных атласов.2 751 Р
-
Когда врач решает освоить УЗИ вен нижних конечностей, первое, с чем он сталкивается — их анатомия представляет собой сеть, в которой легко запутаться. Кроме этого, в венах есть правильное направление течения крови, а есть неправильное — рефлюкс, и его нужно уметь определять в нужных местах. Кроме рефлюксов, в венах встречается опасное состояние — тромбоз. Нужно уметь разбираться, где ситуация критическая и с тромбом нужно срочно что-то делать, а где — ничего страшного, больному можно улыбнуться и сказать: «пройдет само». Кроме этого, в венах (в отличие от артерий) очень выражена индивидуальная изменчивость, нет понятия «нормальных» размеров и «гемодинамически значимого стеноза».
1 598 Р
-
В книге внимание уделено описанию результатов дуплексного сканирования пациентов многопрофильной клиники с разнообразной сосудистой патологией. Авторы руководствовались стремлением облегчить работу врачей-исследователей, поделившись принципами и подходами к проведению дуплексного сканирования сосудов с формированием заключений.
3 373 Р
-
В работе отражены актуальные на момент издания нормативы и критерии диагностики основных патологических состояний, оцениваемых при помощи эхокардиографии. Для удобства восприятия материал представлен в виде таблиц, схем и диагностических алгоритмов. На каждой странице указаны источники литературы. Книга предназначена специалистам в области эхокардиографии, ультразвуковой и функциональной диагностики, кардиологам, сердечно-сосудистым хирургам, терапевтам, педиатрам и студентам высших медицинских учебных заведений.
1 984 Р
-
Книга посвящена вопросам ультразвуковой диагностики хронических заболеваний вен нижних конечностей. Со времени выхода первого издания этой книги подходы к лечению значительно изменились, появились новые технологии, требующие выработки современных принципов проведения ультразвукового исследования и интерпретации его результатов.
4 340 Р
-
Руководство предлагает краткие тексты, ультразвуковые изображения с соответствующими фотографиями трупов, цветные анатомические и технические иллюстрации, которые дадут читателям прочную основу в области методик проведения УЗИ и знания региональной ультразвуковой анатомии.
6 469 Р
-
В книге отражены современные взгляды на артериальные и венозные дисциркуляции головного мозга. Представлена концепция о ведущей роли артериовенозного дисбаланса при некоторых формах головных болей, в формировании структурной патологии мозга. Впервые представлена классификация патологии брахиоцефальных вен, подробно описана ультразвуковая диагностика нарушений церебрального венозного кровотока.
1 335 Р
-
Подробно иллюстрирован алгоритм ультразвукового исследования артерий и вен нижних конечностей. Внимание уделено описанию результатов дуплексного сканирования пациентов многопрофильной клиники с разнообразной сосудистой патологией.
2 608 Р
-
УЗИ диагностика патологии брахиоцефальных артерий. Патологии аорты, артерий нижних конечностей, висцеральных ветвей аорты. Ультразвуковая диагностика патологии системы нижней полой вены. Системные васкулиты
3 990 Р
-
Доступно и наглядно. Экстракардиальные сосуды. Интракардиальные сосуды. Артерии нижних конечностей. Комплексные критерии для классификации стеноза внутренней сонной артерии.
1 590 Р
-
Комплекс кратких и четко сформулированных предложений по неинвазивной диагностике артериальной патологии нижних конечностей. Методика комплексного ультразвукового обследования, основанная на использовании диагностических преимуществ ультразвуковой допплерографии и дуплексного сканирования с цветовым картированием кровотока
1 480 Р
-
Концепция комплексного ультразвукового обследования мозгового кровообращения, представлен алгоритм обследования брахиоцефальных артерий и вен. Рассматриваются критерии гемодинамической значимости поражений и требования к их исследованию.
1 480 Р
-
Концепция комплексного обследования брахиоцефальных сосудов (артерий и вен). Ультразвуковое обследование брахиоцефальных вен. Требования к ультразвуковой диагностике брахиоцефальных сосудов
3 390 Р
-
Рассмотрены все основные аспекты практического освоения материала для проведения ультразвуковых исследований в I, II и III триместрах беременности. Уделено внимание аспектам ультразвукового исследования при многоплодной беременности. Отдельная глава посвящена базовым вопросам проведения ультразвукового исследования в гинекологической практике.
5 733 Р
-
Приведена методика проведения исследований и правила измерений. Также рассмотрены вопросы ультразвуковой диагностики заболеваний, обусловленных нарушениями артериального и венозного кровообращения верхних конечностей, в том числе при формировании артериовенозной фистулы как постоянного сосудистого доступа для проведения программного гемодиализа.
2 608 Р
-
Простые, наглядные иллюстрации и понятный язык изложения материала делают издание практичным и легким для усвоения. Каждая глава содержит поэтапный план исследования, дополненный схемами и иллюстрациями высокого качества. Издание дополнено главами по сканированию молочной железы, скелетно-мышечной системы и целенаправленному УЗИ при травме.
4 171 Р
-
Книга содержит высокоинформативные иллюстрации, наглядно демонстрирующие возможности ультразвука при различной сосудистой патологии и потенциал современной хирургии в ликвидации выявленных поражений. Приведены фрагменты клинических рекомендаций по диагностике и лечению ряда сосудистых заболеваний, что позволяет лучше оценить место и значение ультразвукового исследования в клинической практике.
6 052 Р
-
Рассматриваются вопросы ультразвуковой диагностики венозных тромбозов с атипичным источником формирования как причины диагноза «ТЭЛА из неясного источника». Подробно описаны принципы динамического ультразвукового исследования, в том числе при хирургической профилактике тромбоэмболии легочной артерии. В главе, посвященной частным случаям венозных тромбозов, рассматриваются вопросы диагностики данной патологии интервенционного генеза. В издании приведены клинические примеры, а также иллюстрированные и дополненные комментариями протоколы ультразвукового исследования при различных вариантах венозных тромбозов.
4 068 Р
-
Заболевания атеросклерозом и хронические заболевания вен нижних конечностей. Клинические ситуации позволяющие расширить возможности ультразвуковой диагностики в ангиологии
3 080 Р
-
Допплеровское внутриутробное обследование плодов с задержкой развития. Доброкачественные и злокачественные поражения придатков матки. УЗИ органов брюшной полости. УЗИ в педиатрической практике. Ультразвуковое исследование сосудов
3 043 Р
-
Данная книга представляет собой собрание ультразвуковых изображений, выполненных в В-режиме, и допплеровских изображений, снабженных описаниями и комментариями. Также в издании представлен ряд примеров применения ультразвукового исследования с усилением контрастности.
3 690 Р
-
В книги рассмотрены тромбозы глубоких и подкожных вен, хронической венозной недостаточности, ангиодисплазии, содержат большое количество авторских ультразвуковых изображений, клинических примеров. Все принципы проведения исследований и критерии патологии, изложенные в руководстве, основываются на актуальных российских и международных клинических рекомендациях.
2 519 Р
-
Подробно изложены основные принципы трансторакального ультразвукового исследования магистральных коронарных артерий, включая методические и технические особенное визуализации, обсуждены параметры ламинарного, турбулентного и коллатерального коронарного кровотока, способы оценки и алгоритмы диагностики коронарных стенозов и окклюзий.
3 565 Р
-
Представлены основные принципы УЗ-диагностики, а также базовые сведения о цереброваскулярных заболеваниях. Детально описаны и проиллюстрированы анатомия, патология и патофизиология артерий головы и шеи. Кроме того, подробно освещены и другие методы визуализации сосудов (в частности, КТ и МРТ с контрастированием).
4 803 Р
-
Грамотное ведение ребенка в раннем возрасте с использованием скрининговой нейросонографии. При неврологической патологии нейросонография используется как основной метод лучевой УЗИ диагностики.
3 207 Р
-
Содержание книги. Сосуды и нервы переднего средостения.
Сосуды и нервы заднего средостения. Поверхностные сосуды и нервы шеи. Глубокие сосуды и нервы шеи (1-е занятие). Глубокие сосуды и нервы шеи (2-е занятие).
Поверхностные сосуды и нервы головы. Глубокие сосуды и нервы головы (1-е занятие).
Глубокие сосуды и нервы головы (2-е занятие). Сосуды и нервы подмышечной полости и плеча.
Сосуды и нервы предплечья. Сосуды и нервы кисти.1 607 Р
-
Все аспекты применения допплеровских ультразвуковых исследований, такие как ультразвуковое исследование сосудов головного мозга, артерий и вен верхних и нижних конечностей, сосудов брюшной полости и малого таза у мужчин и женщин.
4 790 Р
-
Раздел головной мозг: Венозная ангиома. Мальформация вены Галена. Церебральная артериовенозная мальформация. Гемангиобластома. Интракраниальный васкулит. Раздел голова шея: Опухоль каротидного гломуса. Гигантоклеточный артериит. Тромбоз яремной вены. Стеноз экстракраниального сегмента сонной артерии
2 522 Р
-
Важнейшие сведения о технике исследования, ультразвуковых критериях нормы и патологии кровеносных сосудов, основанные на международных согласительных документах и практическом опыте
3 887 Р
Обзор общего кровообращения поможет понять компоненты венозной системы. Под малым кругом кровообращения понимается кровообращение в легких. Неоксигенированная кровь течет по легочным артериям в легкие. Вновь насыщенная кислородом кровь течет в левое предсердие через легочные вены. Системное кровообращение описывает центральное или периферическое кровообращение. Портальное кровообращение относится к возвращению крови из внутренних органов в печень, где она затем перемещается в нижнюю полую вену (НПВ), которая транспортирует кровь в правое предсердие сердца. Под глубокими венами понимаются глубокие вены верхних и нижних конечностей. Эти сосуды прилегают к артериям и имеют то же название, что и сопутствующая артерия. Глубокие вены расположены глубоко в тканях под фасцией и окружены мышцами. Количество сосудов может варьироваться при сравнении вен с артериями. Глубокие вены имеют прямое сообщение с НПВ и ВПВ.
Поверхностная венозная система расположена между слоями поверхностной фасции под кожным покровом. Эти сосуды возвращают кровь из этих областей и сообщаются с глубокими венами через перфорантные (перфорирующие) или коммуникантные вены. Перфорантные вены соединяют поверхностную систему с глубокой. Их называют перфорирующими венами, потому что они перфорируют фасцию при соединении двух систем.
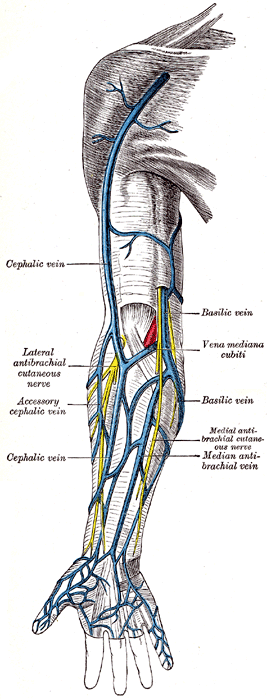
Вены верхней конечности
Глубокая венозная система верхней конечности расположена ниже фасции, окружена мышцами и прилегает к сопутствующей артерии. Начиная с руки, глубокие ладонные вены сопровождают глубокую ладонную дугу, сообщаясь с глубокими локтевыми венами. Они соединяются с лучевыми венами на запястье. Межкостные вены сопровождают переднюю и заднюю межкостные артерии. Они начинаются на запястье и соединяются с лучевой и локтевой венами.
Общая локтевая вена — это короткий ствол, образованный передней и задней локтевыми венами, и их анатомия вариабельна. Когда присутствует ответвление, то она присоединяется к медиальной подкожной вене, образуя медиальную вену поверхностной системы. Лучевая и локтевая вены соединяются в локтевом суставе, образуя плечевую вену. Лучевая и локтевая вены различаются по течению как над, так и под фасцией. Плечевая вена начинается от передней локтевой ямки. Он проходит рядом с плечевой артерией по всей длине плечевой кости. Она заканчивается образованием подмышечной вены.
Подмышечная вена расположена на уровне подмышечной впадины и содержит около двух клапанов. Подключичная вена является продолжением подмышечной вены. Он идет от внешней границы первого ребра к внутреннему концу яремной вырезки. Она соединяется с внутренней яремной веной, образуя безымянную (плечеголовную) вену.
В отличие от артерий, здесь две безымянные вены, по одной с каждой стороны. Правая безымянная вена начинается у внутреннего медиального конца ключицы. Она соединяется с левой безымянной веной чуть ниже первого ребра, образуя верхнюю полую вену. Она также получает кровь из правой позвоночной вены, правой внутренней молочной железы, правой нижней щитовидной железы и иногда из правой верхней межреберной вены. Левая безымянная вена больше правой безымянной вены. Он проходит слева направо через верхнюю переднюю часть грудной клетки. Она соединяется с правой безымянной веной, образуя верхнюю полую вену.
Верхняя полая вена получает кровь из безымянных вен и транспортирует ее к сердцу. Она начинается чуть ниже первого ребра с правой стороны, входит в перикард и заканчивается в правом предсердии сердца.
Поверхностная система вен верхних конечностей
Обсуждение поверхностной системы верхней конечности начнется с руки. Поверхностные вены располагаются на тыльной поверхности кистей рук. Внутреннее и внешнее сплетения соединяются, образуя поверхностную арку на тыльной стороне кисти. Срединная вена проходит по внутренней стороне предплечья и соединяется с передними локтевыми и лучевыми венами. В локтевой ямке она соединяет латеральную (v.cefalica)) и медиальную (v.basilica) вены. Срединная латеральная вена проходит через бороздку между мышцей длинного супинатора и двуглавой мышцей, затем сливается с лучевой и латеральной венами. Срединная локтевая вена соединяет базиликовую и головную вены на уровне локтя.
Медиальная вена – самая крупная поверхностная вена верхней конечности. Он проходит медиально вверх по руке и перфорирует глубокую фасцию, переходя в подмышечную вену. Латеральная (головная) вена проходит вдоль боковой стороны руки и соединяется с глубокой системой выше подмышечной вены, образуя подключичную вену. Головная (латеральная) вена может оканчиваться у подмышечной вены у некоторых пациентов.
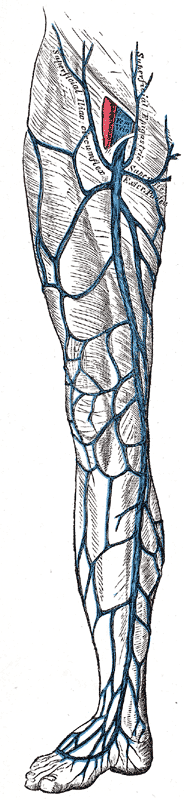
Глубокая система вен нижних конечностей
Глубокая венозная система нижних конечностей транспортирует кровь от ног к сердцу по нижней полой вене. Общие подвздошные вены начинаются примерно на 4 м поясничном позвонке на уровне бифуркации НПВ. Они разделяются на внутреннюю и наружную подвздошные вены и не содержат клапанов. Внутренние подвздошные вены отводят кровь от таза и соединяются с наружными подвздошными венами, чтобы отдать кровь в общие подвздошные вены.
Внутренние подвздошные вены обычно не содержат клапанов. Левая наружная подвздошная вена проходит по внутренней стороне соответствующей артерии. Правая наружная подвздошная вена проходит по внутренней стороне подвздошной артерии, а затем продолжается по пути позади артерии. В наружные подвздошные вены поступает кровь из глубоких надчревных и огибающих вен. Эти вены содержат до двух клапанов. Общая бедренная вена расположена на уровне паховой связки в паховой складке и лежит медиальнее общей бедренной артерии. Область сафено-бедренного соединения находится там, где большая подкожная вена впадает в общую бедренную вену. Общая бедренная вена делится на бедренную (ранее известную как поверхностная бедренная) и глубокие бедренные вены.
Бедренная вена прилегает к поверхностной бедренной артерии. Он начинается чуть ниже паховой связки и распространяется по всей длине бедра. В дистальной части он проходит кзади через приводящий канал, образуя подколенную вену. Примерно у 25% населения бедренные вены дублируются. Этот сосуд содержит до 4 клапанов. Подколенная вена располагается в подколенной ямке, прилегающей к подколенной артерии. Она получает кровь из икроножных вен от икроножной мышцы, суставных вен и малых подкожных вен. Двойная подколенная вена встречается примерно у 25% населения. В подколенной вене примерно 4 клапана.
Передние большеберцовые вены образованы венами тыльной стороны стопы и проходят между большеберцовой и малоберцовой костью над межкостной перепонкой. На каждую артерию голени приходится как минимум две вены. В большеберцовых и малоберцовых венах клапаны расположены примерно через каждые 2 см по длине сосудов. Задние большеберцовые вены образованы наружными и внутренними подошвенными венами. Они расположены кзади от медиальной лодыжки, продолжаясь вдоль медиальной стороны голени, образуя большеберцовый и малоберцовый ствол примерно на три пальца ниже колена. В задние большеберцовые вены также поступает кровь из подошвенных пазух икроножной мышцы. Малоберцовые вены проходят вдоль заднебокового ствола на том же уровне, что и задние большеберцовые вены.
Поверхностная венозная система нижних конечностей
Поверхностная венозная система нижней конечности состоит из большой и малой подкожных вен. Большая подкожная вена (длинная подкожная вена), сокращенно БПВ, начинается спереди от медиальной лодыжки и проходит по внутренней стороне голени за большеберцовой костью. Он заканчивается у общей бедренной вены чуть ниже паховой связки. В большую подкожную вену кровь поступает из перфорирующих вен голеностопного сустава и множества других притоков. Есть много анатомических вариаций нормальной анатомии. В большой подкожной вене от 10 до 12 клапанов.
Малая подкожная вена (короткая подкожная вена) или МПВ, начинается на наружной тыльной стороне стопы и проходит за боковой лодыжкой, заканчиваясь подколенной веной. Он содержит примерно от 3 до 9 клапанов. Перфорантные вены соединяют глубокую и поверхностную венозные системы, прободая глубокую фасциальную поверхность. Обычно поток должен перемещаться из поверхностной системы в глубокую.
В ноге обычно более 100 перфораторов, но четыре основные группы наиболее клинически значимы для лечения венозной недостаточности БПВ. Один из них – перфоратор Хантера, расположенный в середине верхней части бедра. Задние большеберцовые перфораторы (Cockett’s) соединяют заднюю большеберцовую вену с задней арочной веной в области лодыжки. Перфораторы Бойда (паратибиальные) соединяют БПВ с задними большеберцовыми венами в верхней части голени, а перфораторы Додда (бедренный канал), которые соединяют БПВ с бедренной веной в медиальной части бедра выше колена.
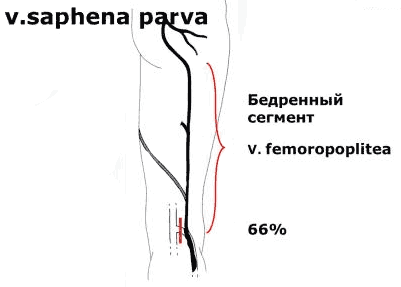
Вена Джакомини — это название, данная вена часто встречается при расширении малой подкожной вены за пределы подколенной вены, и прилегает к глубокой вене бедра. Эта вена может иметь альтернативный путь, поверхностно изгибаясь вокруг ноги, чтобы присоединиться к БПВ его заднемедиальной ветвью в верхней части бедра.
Центральные вены
Нижняя полая вена (НПВ) начинается на уровне 4-го поясничного позвонка и проходит по правой стороне позвоночника и заканчивается в правом предсердии сердца. Он получает кровь из вен нижних конечностей, почек и печени. Система воротной вены образована слиянием селезеночной, нижней брыжеечной и верхней брыжеечных вен. Портальная вена расположена кпереди от нижней полой вены, переходя в печень, где она разветвляется на правую и левую воротные вены. По воротной вене кровь насыщена кислородом на 75%. Он получает кровь из селезенки, поджелудочной железы, желудка и других органов брюшной полости. Почечные вены переносят кровь от почек к НПВ. Левая почечная вена проходит кпереди от аорты и кзади от верхней брыжеечной артерии, прежде чем оканчивается в нижней полой вене. Правая почечная вена проходит непосредственно от почки в НПВ. Почечные вены в большинстве случаев проходят кпереди от почечной артерии.
Микроскопическая венозная анатомия
Венозные капилляры состоят из однослойной эндотелиальной стенки, которая обеспечивает всасывание газов и биохимических соединений в кровь. Кровь течет из капиллярного русла в венулы. Венулы состоят из двух слоев: внешней адвентиции и эндотелия. Адвентиция намного тоньше и менее прочна по сравнению с артериями. Это позволяет венам расширяться при изменении положения или силы тяжести. Стенки артерий и вен питаются внутренними сосудами, называемыми Vasa Vasorum.
Венозная гемодинамика
Вены выполняют четыре основные функции:
- Вены регулируют температуру тела.
- Вены контролируют скорость возврата крови к сердцу и тем самым регулируют сердечный выброс.
- Вены хранят от 2/3 до3/4 общего объема крови тела.
- Вены действуют как магистраль для транспортировки крови от органа или конечности к сердцу.
Понимание функции вен помогает понять структуру. Расположение вен помогает регулировать температуру. Поверхностные вены, перевязанные под кожей, отлично подходят для охлаждения, а вены глубоко внутри мышц согревают кровь. Способность вен сжиматься или набухать без значительного изменения давления также важна для терморегулирования. Кровь может оставаться там, где может происходить обмен тепловой энергией. Эта способность удерживать большое количество крови помогает выполнять все четыре функции, и поэтому вены называют емкостными сосудами.
Венозное сопротивление. Три основных фактора, способствующих кровотоку в верхних и нижних конечностях, включают:
- Сердечное сокращение.
- Внутрипросветное артериальное давление.
- Периферическое сопротивление в капиллярном ложе
Для кровотока необходим градиент давления, и кровь будет течь только из области высокого давления в область низкого давления. Потеря энергии происходит при градиенте давления. Другие факторы, способствующие потере энергии, включают вязкость, объем крови, длину и диаметр сосуда. У пациента в вертикальном положении также возникает внутрипросветный градиент венозного давления около 15 мм / рт.ст., но постоянно снижается до нуля на уровне правого предсердия. Градиент давления существует через капиллярные русла с самым высоким давлением в артериолах и самым низким давлением в венулах. Эта разница давлений позволяет крови проходить через ткань. Кровь течет из венулы в вену из-за большего размера вены и более низкого сопротивления.
Соотношение давление / объем. Стенки вен не очень эластичны, в отличие от очень эластичных стенок артерий, так как они не имеют такого количества эластичных волокон, как стенки артерий. Стенки вен имеют больше коллагеновых волокон. Если провести аналогию с тканью, стенки жилок похожи на тканый хлопковый перкаль. Артериальные стенки похожи на трикотажный полиэфирный спандекс. Это не значит, что вены жесткие. Вы можете сжать вену на тыльной стороне ладони, чтобы увидеть, насколько вены сжимаются. Они спадаются или меняют форму иначе, чем артерии.
Представьте себе артерию и вену в поперечном сечении, расширенные и круглые. По мере уменьшения объема в каждом сосуде артерия остается круглой, а вена принимает продолговатую форму в поперечном сечении. Когда происходит это изменение объема, артериальное давление падает, а венозное давление нет. Изменения внутрипросветного венозного давления мало различаются с большими изменениями венозного объема.
Гидростатическое давление. Гравитация также заставляет клетки крови двигаться к ногам у стоящего пациента. Ранее мы рассматривали концепцию полной энергии жидкости, один из компонентов которой является потенциальной энергией. Потенциальная энергия состоит из гравитационной потенциальной энергии и внутрисосудистого давления. Давайте посмотрим на внутрисосудистое давление. Как в артериях, так и в венах внутрисосудистое давление складывается из статического давления наполнения, динамического давления от сокращения левого желудочка и гидростатического давления. В отличие от системы артериального давления, динамическое давление от выброса левого желудочка не имеет значения, тогда как гидростатическое давление весьма важно для оценки венозного внутрисосудистого давления. Когда кровь течет к венулам, возникает значительное сопротивление венозному возврату в сердце из-за гидростатического давления.
Под гидростатическим давлением обычно понимается внешнее давление во всех направлениях внутри жидкости. Он имеет одинаковое значение как для артерий, так и для вен на любом уровне. Он рассчитывается как произведение удельного веса крови, ускорения свободного падения и вертикального расстояния от сердца. Поскольку гравитационное ускорение на этой планете относительно фиксировано, а удельный вес крови относительно постоянен, гидростатическое давление становится основным фактором внутрисосудистого венозного давления. Чем дальше вертикальное расстояние от сердца, тем больше внешняя сила, действующая на стенки вены. Наибольшее расстояние по вертикали достигается у лодыжек стоящего пациента. Соответственно, это создает наибольшее гидростатическое давление. Величина гидростатического давления в поднятой руке может быть аналогична таковой в ноге из-за аналогичного вертикального расстояния, но над сердцем эта сила имеет отрицательное значение, а под сердцем – положительное значение. Когда пациент лежит на спине, расстояние по вертикали от сердца незначительно, как и сила, обусловленная гидростатическим давлением во всем теле.
Отек из-за заболевания вен в основном возникает в дистальных отделах нижних конечностей. Неслучайно именно здесь наибольшее гидростатическое давление, а для вен – самое высокое внутрисосудистое давление. Отек возникает, когда внутрисосудистое давление превышает давление ткани. Когда человек стоит, давление в артериях и венах увеличивается. Это приводит к вытеснению жидкости через стенки капилляров в окружающую ткань.
Венозная кровь возвращается к сердцу за счет сокращения икроножной мышцы (вено-моторный насос). Эффективность помпы зависит от силы венозного сокращения и работоспособности венозных клапанов, которые направляют поток в одном направлении: к сердцу. Он работает путем отвода крови из глубоких мышечных пазух в глубокие вены бедра, вперед и вверх в сердце. По мере того, как кровь выводится из вен голени, внутримуральное и трансмуральное давление падает. Это уменьшает количество жидкости, поступающей в ткани, окружающие капилляры. Если сокращение мышц слабое, из ноги выводится меньше крови. Другой фактор, влияющий на отказ насоса икроножных мышц, — это некомпетентные венозные клапаны. Икроножные мышцы качают с большой силой, выталкивая большое количество крови из ноги, но, если клапан не удерживает кровь в голени, сила тяжести будет тянуть кровь обратно вниз. Чистого оттока из ноги не будет. Фактически, кровь будет поступать в ногу через артерии быстрее, чем она может выйти из ноги через вены, и это приведет к отеку.
С эффективным мышечным насосом мы ожидаем отсутствия потока или слабого потока во время отдыха, увеличения прямого потока при сокращении и отсутствия потока или низкого потока при расслаблении. При неэффективной мышечной помпе из-за венозной недостаточности мы ожидаем рефлюкса в состоянии покоя, увеличения кровотока при сокращении и рефлюкса при расслаблении. Кровь поднимается вверх, а затем снова падает.
Эффекты дыхания. Сжимаемость вен можно рассматривать с точки зрения градиентов давления. Существует градиент между внутренним давлением, выталкивающим наружу, и давлением ткани, давящим снаружи вены. Трансмуральное давление — это разница или градиент между интрамуральным и тканевым давлением. Выталкивание из-за увеличения интрамурального давления приводит к увеличению трансмурального давления и расширению вены. Снижение интрамурального давления снижает трансмуральное давление в вене. Если давление ткани превышает интрамуральное давление, вена спадается.
Давайте посмотрим, как это относится к венам живота и нижних конечностей, когда лежащий на спине пациент делает вдох. При вдохе диафрагма опускается, вызывая повышение абдоминального давления и давления тканей вокруг нижней полой вены. Трансмуральное давление падает, и НПВ спадается. Поскольку НПВ коллапсирует, общая бедренная вена испытывает повышенное сопротивление потоку. Здесь повышается интрамуральное давление, как и трансмуральное давление, заставляя вену расширяться. Если предположить, что венозные клапаны расположены дистальнее общей бедренной вены (бедренная вена и подколенная вена), в венах голени не должно быть изменений давления или объема.
Фазность. Соответствующая форма волны отражает эти изменения давления и дает фазовую форму волны. При вдохе увеличивается давление в брюшной полости и увеличивается сопротивление потоку, поэтому профиль скорости становится меньше. Затем с выдохом трансмуральное давление выше, и профиль скорости немного ускоряется назад к сердцу. Заболевание вен возникает, когда кровоток по венам затруднен. Это может произойти в конечной точке венозного кровотока или в правом предсердии. Все, что вызывает повышение давления в правом предсердии или центрального венозного давления, будет препятствовать току в сердце. Они могут быть вызваны регургитацией трехстворчатого клапана, стенозом трехстворчатого клапана и застойной сердечной недостаточностью. Двигаясь от сердца к венам нижних конечностей, мы видим, что коллабирование НПВ или подвздошных вен во время пробы Вальсальвы или на вдохе затрудняет венозный кровоток в нижних конечностях. Экстравазальное сжатие этих вен образованием в малом тазу или ручное сжатие дает те же результаты. Все это примеры пониженного трансмурального давления, поскольку внешнее давление ткани, вызывающее коллапс вены, превышает интрамуральное давление, удерживающее вену в расширенном состоянии. Венозный тромб проксимальнее интересующей точки на нижней конечности также будет препятствовать венозному току.
Еще статьи по теме: