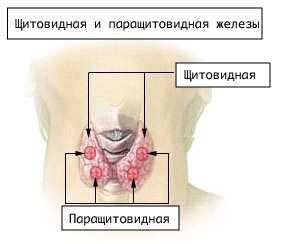
Паращитовидные железы – железы внутренней секреции, расположенные на
задней стенке капсулы щитовидной железы. Более правильным названием
является термин «околощитовидные железы».
Расположение и количество паращитовидных желез
Размер паращитовидных желез – около 4х5х5 мм. В норме у человека
может быть от 2 до 8 желез (типичное количество – 4, по две с каждой
стороны – одна у верхнего полюса доли щитовидной железы, вторая – у
нижнего полюса). Характерной и очень важной особенностью паращитовидных
желез является изменчивость их расположения и количества. Существует
значительное число возможных мест расположения желез – они могут
находится и в вилочковой железе, и рядом с основным сосудисто-нервным
пучком шеи, и за пищеводом, на передней поверхности позвоночника.
Исключительная вариабельность расположения является важной особенностью,
которую обязаны учитывать хирурги при проведении операций.
Функция паращитовидных желез
Основной функцией паращитовидных желез является выработка
паратгормона – основного гормона, регулирующего уровень кальция в крови
человека. Паратгормон представляет собой полипептидный (т.е. состоящий
из аминокислот, в количестве 84 аминокислотных остатков) гормон. На
поверхности клеток паращитовидной железы находятся рецепторы, которые
способны определять концентрацию кальция в сыворотке крови. При снижении
концентрации кальция паращитовидные железы начинают вырабатывать
повышенные количества паратгормона, который оказывает три основных
эффекта в организме. Первый эффект – снижение выделения кальция с мочой.
Второй эффект – усиление гидроксилирования витамина D в почках и, как
следствие, повышение концетрации активной формы витамина D
(кальцитриола) в крови, который повышает выработку в стенке кишечника
кальмодулина – транспортного белка, обеспечивающего всасывание кальция в
кровь. Третий эффект – активация разрушающих кость клеток,
остеокластов, с разрушением костной ткани и выделением содержащегося в
ней кальция в кровь. Все три эффекта (уменьшение выделения кальция,
усиление всасывания кальция, перевод костного кальция в плазму крови)
направлены на повышение концентрации кальция в крови. Паратгормон
является главным веществом, обеспечивающим нормальную концентрацию
кальция в крови. Его антагонист – кальцитонин, вырабатываемый С-клетками
щитовидной железы и некоторыми клетками кишечника, является достаточно
слабым, поэтому значимого участия в регуляции фосфорно-кальциевого
обмена не принимает.
Значение паращитовидных желез
Такой маленький орган, как паращитовидная железа, крайне важен для
человеческого организма. Удаление паращитовидных желез приводит к
резкому снижению концентрации ионизированного кальция в крови с
последующим развитием судорог, приводящих к смерти. В XIX веке
французская медицинская академия даже запретила проведение операций на
щитовидной железе, поскольку все они заканчивались гибелью пациентов –
дело в том, что в то время значение паращитовидных желез еще не было
установлено, и хирурги всегда удаляли их при операции, что заканчивалось
фатально. Только после открытия этих желез, описания особенностей их
анатомического расположения и выяснения их функции стало понятно,
насколько они важны. В настоящее время хирургия щитовидной железы ставит
одной из важнейших задач обязательное сохранение паращитовидных желез и
их кровоснабжения – именно эта задача является одной из наиболее
сложных для хирурга-эндокринолога.
Как недостаточная (гипопаратиреоз), так и избыточная функция
паращитовидных желез (гиперпаратиреоз) вредны для пациента. При
гиперпаратиреозе, который чаще всего развивается вследствие образования
доброкачественной опухоли паращитовидной железы (аденомы), паратгормон
поступает в кровь бесконтрольно, в больших количествах. Вследствие
избытка паратгормона происходит усиление работы остеокластов в костях,
которое приводит к разрушению костей со снижением их прочности
(остеопороз). Вследствие разрушения костной ткани и поступления в кровь
больших количеств кальция возникает ряд осложнений – переломы даже при
незначительной нагрузке, образование камней в почках, кальцификация
сосудов и клапанов сердца, образование язв в желудке и
двенадцатиперстной кишке и т.д. В тяжелых случаях уровень кальция
достигает таких высоких значений, что приводит к ухудшению интеллекта
вплоть до развития комы.
История открытия паращитовидных желез
Впервые паращитовидная железа была обнаружена при проведении вскрытия
индийского носорога, который умер в зоопарке Лондона в 1850 г.
Анатомировать носорога было поручено молодому исследователю Ричарду
Оуэну, который после многомесячных исследований сумел обнаружить в туше
животного паращитовидную железу весом 8 г. Это был первый случай
выявления паращитовидной железы. С тех пор символом хирургии
паращитовидных желез является носорог. У человека этот орган был выявлен
позднее, в 1880 году, студентом медицинского университета г. Уппсала
Иваром Сандстромом. Однако, только в 1925 году в Вене хирург Феликс
Майндль сумел успешно удалить аденому паращитовидной железы у пациента с
поражением костей и тем самым вылечить больного.
Заболевания паращитовидных желез
Наиболее частыми болезнями являются:
– первичный гиперпаратиреоз (связан с развитием аденомы –
доброкачественной опухоли, которая может быть одиночной или
множественной);
– вторичный гиперпаратиреоз (развивается при дефиците витамина D –
эта форма лечится устранением дефицита путем приема соответствующих
препаратов; другая форма вторичного гиперпаратиреоза развивается при
хронической почечной недостаточности и лечится консервативно или
хирургическим путем);
– третичный гиперпаратиреоз (развивается при длительно существующей
хронической почечной недостаточности и корректируется только
хирургически).
Операции на паращитовидных железах
Лечением болезней паращитовидных желез занимаются эндокринологи, а
операции на этом органе проводят хирурги-эндокринологи, причем только
имеющие достаточный опыт в данной области хирургии. Проведение операций
хирургами, не имеющими достаточного опыта в области хирургии
паращитовидных желез, в значительном проценте случаев приводит к
сохранению заболевания, а также к ряду опасных осложнений.
В настоящее время российским лидером в области подобных операций
является Северо-Западный центр эндокринологии, специалисты которого
ежегодно выполняют более 300 вмешательств данного типа. В подавляющем
большинстве случаев операции проводятся малотравматичным доступом с
использованием видеотехники, что позволяет сократить длину кожного шва
до 1,5-2,5 см, а время операции – до 10-20 минут. Безусловно, подобные
результаты достигаются только при использовании современных принципов
диагностики и такого же современного оборудования.
К сожалению, часто к хирургу-эндокринологу направляются для операции
пациенты, которых хирургическое лечение вообще не требуется. Наиболее
частой ошибкой является назначение операции пациентам с дефицитом
витамина D, который приводит к повышению уровня паратгормона крови. В
подобных случаях опытный хирург-эндокринолог рекомендует пациенту вместо
операции начать прием препаратов кальция или витамина D и тем самым
полностью устранить имеющуюся проблему.
-
Паратгормон
Всё о паратгормоне – что это такое, структура паратгормона и его действие, механизм выработки, взаимодействие с другими веществами (кальцием, кальцитонином, витамином Д), причины повышения и снижения паратгормона, информация где сдать парагормон
-
Синдром множественных эндокринных неоплазий I типа (синдром МЭН-1)
Синдром множественных эндокринных неоплазий 1 типа, именуемый иначе синдромом Вермера, представляет собой сочетание опухолей или гиперплазий в двух и более органах эндокринной системы (как правило, в опухолевый процесс вовлечены паращитовидные железы, наряду с которыми обнаруживаются островково-клеточные новообразования поджелудочной железы и аденома гипофиза)
-
Аденома паращитовидной железы (первичный гиперпаратиреоз, вторичный и третичный гиперпаратиреоз)
Аденома паращитовидной железы — информация о причинах возникновения, симптомах, методах диагностики и лечения.
-
Если кальций в крови повышен…
Что делать, если кальций крови повышен? О каких заболеваниях может говорить повышенный кальций крови? Какие дополнительные обследования необходимо сделать пациентам с высоким кальцием? Куда обратиться для консультации по поводу повышенного содержания кальция в крови? На все эти вопросы отвечает данная статья.
-
Псевдогипопаратиреоз
Псевдогипопаратиреоз или болезнь Олбрайта – редкое наследственное заболевание, характеризующееся поражением костной системы вследствие нарушения фосфорно-кальциевого метаболизма, возникающего из-за резистентности тканей к паратгормону, вырабатываемому паращитовидными железами
-
Анализы в Санкт-Петербурге
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
-
Консультация эндокринолога онлайн
Если вам необходимо получить консультацию эндокринолога, но возможности очно посетить специалиста нет, то оптимальным решением станет оформление дистанционной консультации.
-
Операции на паращитовидных железах (удаление аденомы паращитовидной железы)
Северо-Западный центр эндокринологии и эндокринной хирургии проводит операции по удалению аденом паращитовидных желез при всех видах гиперпаратиреоза. Ежегодно нашими пациентами становятся более 800 пациентов с данным заболеванием
-
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
-
Экспертное УЗИ щитовидной железы
УЗИ щитовидной железы является главным методом, позволяющим оценить строение этого органа. Благодаря своему поверхностному расположению, щитовидная железа легко доступна для проведения УЗИ. Современные ультразвуковые аппараты позволяют осматривать все отделы щитовидной железы, за исключением расположенных за грудиной или трахеей.
-
Анализ на витамин Д
Анализ крови на Витамин Д покажет достаточное ли количество витамина Д получает организм человека. В зоне повышенного риска дефицита витамина Д находятся жители всей территории России.
-
УЗИ шеи, УЗИ сосудов шеи
Информация об УЗИ шеи — входящие в него исследования, их особенности
-
Операции при вторичном и третичном гиперпаратиреозе
Информация для пациентов с хронической болезнью почек (хронической почечной недостаточностью), нуждающихся в оперативном лечении по поводу вторичного или третичного гиперпаратиреоза
-
Консультация врача хирурга-эндокринолога
Хирург-эндокринолог — врач, специализирующийся на лечении заболеваний органов эндокринной системы, требующих использования хирургических методик (оперативного лечения, малоинвазивных вмешательств)
-
Интраоперационный нейромониторинг
Интраоперационный нейромониторинг – методика контроля электрической активности гортанных нервов, обеспечивающих подвижность голосовых связок, во время операции. При проведении мониторинга хирург имеет возможность каждую секунду оценивать состояние гортанных нервов и соответственно менять план операции. Нейромониторнг позволяет резко снизить вероятность развития нарушения голоса после операций на щитовидной железе и околощитовидных железах.
-
Денситометрия костей (остеоденситометрия)
Денситометрия — метод определения плотности костной ткани человека. Термин «денситометрия» (от латинского densitas — плотность, metria — измерение) применяется к методам количественного определения плотности костной ткани или ее минеральной массы. Плотность костной ткани может определяться с помощью рентгеновской или ультразвуковой денситометрии. Данные, полученные в ходе денситометрии, обрабатываются с помощью компьютерной программы, которая сравнивает результаты с показателями, принятыми в качестве нормы для людей соответствующего пола и возраста. Плотность костной ткани является основным показателем, определяющим прочность кости, ее устойчивость к механической нагрузке.
Паращитови́дные же́лезы (паратиреоидные железы, околощитовидные железы, лат. glandulae parathyroidea) — от четырех до шести (чаще всего четыре — это две верхние и две нижние) небольших эндокринных желёз, преимущественно расположенные по задней поверхности боковых долей щитовидной железы; также нередко встречается нахождение паращитовидных желез внутри ткани щитовидной железы. Общая масса желез составляет 1,18 г[1].
Впервые описаны шведским медиком Иваром Сандстрёмом в 1880 году.
Эмбриогенез[править | править код]
Паращитовидные железы развиваются из эпителия третьего и четвертого жаберных карманов. На 7-й неделе совокупность клеток эпителия обособляется от карманов, мигрируют в каудальном направлении.
Функция паращитовидных желёз[править | править код]
Паращитовидные железы вырабатывают паратиреоидный гормон, или паратгормон, в клинической практике зачастую встречается, что гормонпродуцирующими являются не все из присутствующих желез[2].
Паращитовидная железа регулирует уровень кальция в организме в узких рамках так, чтобы нервная и двигательная системы функционировали нормально. Когда уровень кальция в крови падает ниже определённого уровня, рецепторы паращитовидной железы, чувствительные к кальцию, активируются и секретируют гормон в кровь. Паратгормон стимулирует остеокласты, чтобы те выделяли в кровь кальций из костной ткани.
Физиологическое значение паращитовидной железы состоит в секреции ею паратгормона.
Врожденное отсутствие или недоразвитие паращитовидных желез, отсутствие их в результате хирургического удаления, нарушения секреции паратгормона, а также нарушение чувствительности к нему рецепторов тканей приводят к патологиям фосфорно-кальциевого обмена в организме и развитию эндокринных заболеваний (гиперпаратиреозу, гипопаратиреозу), заболеваний глаза (катаракты). Удаление её у животных ведет к смерти при явлениях тетании (судорогах).
Гормон паращитовидной железы[править | править код]
Паратгормон — вырабатывается скоплениями секреторных клеток в паренхиме железы.
- Необходим для поддержания концентрации ионов кальция в крови на физиологическом уровне.
- Снижение уровня ионизированного кальция в крови активирует секрецию паратгормона, который повышает высвобождение кальция из кости за счёт активации остеокластов. (Уровень кальция в крови повышается, но кости теряют жёсткость и легко деформируются.)
- Гормон паращитовидной железы приводит к эффектам, противоположным по действию тиреокальцитонина, секретируемого С-клетками щитовидной железы.
Регуляция деятельности паращитовидных желез осуществляется по принципу обратной связи, регулирующим фактором является уровень кальция в крови, регулирующим гормоном — паратгормон. Основным стимулом к выбросу в кровоток паратгормона служит снижение концентрации кальция в крови (норма 2,25—2,75 ммоль/л, или 9—11 мг/100 мл).
Основная функция паратгормона заключается в поддержании постоянного уровня ионизированного кальция в крови и эту функцию он выполняет, влияя на кости, почки, и посредством витамина D — на кишечник. Как известно, в организме человека содержится около 1 кг кальция, 99% которого локализуется в костях в форме гидроксиапатита. Около 1% кальция организма содержится в мягких тканях и во внеклеточном пространстве, где он принимает участие во всех биохимических процессах.
Действие паратгормона на кости. Кость, как известно, состоит из белкового каркаса — матрикса и минералов. Постоянный обмен веществ и структура костной ткани обеспечиваются согласованным действием остеобластов и остеокластов. Остеокласты — клетки, которые участвуют в процессах резорбции, то есть рассасывания костной ткани; действуют только на минерализованную кость и не изменяют матрикс кости. Остеобласты — клетки, участвующие в новообразовании костной ткани и процессах её минерализации.
Действие паратгормона на кость характеризуется двумя фазами. В период ранней фазы происходит увеличение метаболической активности остеокластов, это проявляется в виде выхода кальция из костей и восстановления его уровня во внеклеточной жидкости. В период поздней фазы происходит синтез белка и наблюдаются процессы образования новых клеток, а также повышается синтез лизосомальных и других ферментов, участвующих в процессах резорбции кости. Гиперкальциемия, вызванная паратгормоном, является результатом проявления обеих фаз.
Механизм действия паратгормона на костную ткань осуществляется через цАМФ, активирование цАМФ-зависимых протеинкиназ, фосфолипазы С, диацилглицерина, инозитолтрифосфата и ионов Са. Паратгормон связывается с рецепторами, расположенными на мембранах остеокластов и остеобластов, и в клетках отмечается повышение цАМФ.
При длительной гиперсекреции паратгормона наблюдается не только деминерализация костной ткани, но и деструкция матрикса. Это сопровождается повышением гидроксипролина в плазме крови и экскреции его с мочой.
Действие паратгормона на почки. Паратгормон угнетает реабсорбцию фосфатов, и в некоторой степени натрия и бикарбонатов в проксимальных канальцах почек. Это ведет к фосфатурии и гипофосфатемии. Так же увеличивается реабсорбция кальция в дистальных отделах канальцев, то есть уменьшает выделение кальция наружу. Однако при длительной гиперсекреции паратгормона развивается такая значительная гиперкальциемия, которая, несмотря на повышение реабсорбции кальция, приводит к гиперкальцийурии.
Рецепторы к паратгормону выявлены в клубочке, в проксимальных и дистальных канальцах, а также восходящей части петли Генле. На молекулярном уровне паратгормон основное действие на почки осуществляет через образование цАМФ. Однако, помимо цАМФ, вторичными мессенджерами паратгормона в почках являются диацилглицерин, ионы кальция и инозитолтрифосфат.
Под влиянием паратгормона в почках стимулируется образование активного метаболита витамина D — 1,25-диоксихолекальциферола, который способствует увеличению всасывания кальция из кишечника, посредством активизации специфического кальцийсвязывающего белка. Т.о., действие паратгормона на всасывание кальция из кишечника может быть не прямым, а косвенным. После взаимодействия витамина D с рецепторами клеток слизистой оболочки тонкого кишечника происходит экспрессия гена, ответственного за синтез кальцийсвязывающего белка, получившего название кальбиндина. Кальбиндины представлены в большом количестве в проксимальном отделе кишечника и в почках. Считается, что эти белки ответственны за транспорт кальция через мембрану клеток кишечника и почек соответственно.
Паратгормон уменьшает отложение кальция в хрусталике (при нехватке этого гормона возникает катаракта), оказывает косвенное влияние на все кальцийзависимые ферменты и катализируемые ими реакции, в том числе на реакции, формирующие свертывающую систему крови.
Метаболизируется паратгормон в основном в печени и почках, его экскреция через почки не превышает 1 % от введенного в организм гормона. Период полураспада паратгормона составляет 8—20 мин.
Расстройства, связанные с паращитовидными железами[править | править код]
Одним из серьёзнейших заболеваний паращитовидных желёз считается гиперактивность одного или более участков паращитовидных желёз, вызывающее выделение слишком большого количества паратгормона в кровь, что может привести к серьёзному дисбалансу кальция в организме. Такое нарушение называется гиперпаратиреоз (впервые описан в 1925), его последствиями могут стать гиперкальциемия и паратиреоидная остеодистрофия (болезнь Реклингхаузена). В качестве лечения гиперпаратиреоза может применяться хирургическая операция по удалению неисправного участка паращитовидной железы.
Однако известны случаи, когда при хирургическом удалении щитовидной железы случайно удалялись все паращитовидные железы. Это приводило к скорой смерти, которая следовала за периодом мышечных судорог, что связано с ролью паратиреоидного гормона в обмене кальция (гипокальциемический криз).
Другое расстройство функции паращитовидных желёз — гипопаратиреоз — связано с первичным снижением выработки паратгормона.
Существуют также врождённые патологии, связанные, к примеру, с аплазией паращитовидных желез (и тимуса, т.к. развитие из одного зачатка) — синдром Ди Георга.
См. также[править | править код]
- Щитовидная железа
- Тетания
- «Человек, обманувший смерть» — британский фильм 1959 года, в котором главный герой убивал молодых женщин и пересаживал себе их паращитовидные железы, чтобы продлить свою молодость[3].
Примечания[править | править код]
- ↑ Привес М. Г. Анатомия человека / под ред. М. Г. Привеса. — М.: Медицина, 1985. — С. 367. — 672 с.
- ↑ Борзяк Э. И. Анатомия человека / под ред. М. Р. Сапина. — М.: Медицина, 1997. — С. 79—80. — 560 с.
- ↑ «Человек, обманувший смерть» (англ.) на сайте Internet Movie Database
Ссылки[править | править код]
Роль паращитовидных желез в организме женщины состоит в регуляции содержания кальция в крови. При их заболеваниях (аденома, рак) функция снижается либо повышается. При низкой гормональной активности возникает гипокальциемия. Она проявляется судорожным синдромом, слабостью. Для лечения назначают кальций и витамин Д. При избыточной продукции гормона концентрация кальция возрастает.
Гиперпаратиреоз вызывает разрушение костной ткани, отложение кальцинатов во внутренних органах, нарушение работы нервной системы. При обнаружении опухоли требуется ее удаление, что в отдаленных последствиях может спровоцировать гипопаратиреоз и необходимость пожизненного приема кальция с витамином Д.
Роль в организме женщины паращитовидных железы
От степени активности паращитовидных желез зависит содержание в крови ионов кальция, он необходим для:
- эффективного сокращения мышечной ткани;
- построения костей;
- поддержания прочности зубов, нормального состояния ногтей и волос.
Ионы этого минерала принимают участие также в реакциях свертывания крови, проведении нервного импульса, регуляции тонуса сосудов.
Все эти биологические эффекты возможны благодаря действию гормона паращитовидных желез – паратирину, или паратгормону.

Его основные свойства:
- стимулирует всасывание кальциевых ионов из просвета кишечника;
- препятствует выходу кальция с мочой и не дает ему откладываться в костной ткани;
- снижает содержание фосфатов в крови, увеличивая их выделение в почках;
- препятствует образованию солей фосфата кальция и их накоплению в тканях.
Скорость образования паратгормона регулируется содержанием кальция в крови. Низкий уровень его ионов (гипокальциемия) активизирует работу околощитовидных желез, а высокий – тормозит.

А здесь подробнее о нехирургическом лечении паращитовидных желез.
Заболевания паращитовидных желез у женщин
В зависимости от изменения структуры желез выделяют несколько вариантов их поражения:
- врожденные аномалии – недостаточное количество желез, их отсутствие, неправильное расположение;
- нарушение кровотока, кровотечения из-за внешних и внутренних факторов;
- накопление солей, белков и жиров, что ухудшает работу желез;
- атрофия, уменьшение размеров или, наоборот, их увеличение;
- аденома – опухоль, которая может самостоятельно продуцировать гормоны и проводить к развитию гиперпаратиреоза;
- рак.

Неправильное развитие
Если женщина в период беременности переносит инфекционные заболевания, сахарный диабет, аутоиммунные патологии (образование антител против своих органов), то околощитовидные железы могут быть недоразвиты, или их количество меньше 4. Полное отсутствие бывает редко, оно обычно сопровождается пороками строения щитовидной и вилочковой ткани.
К врожденной аномалии также относится и неправильное расположение органов. В норме они находятся на задней поверхности щитовидки, при отклонениях их находят в грудной клетке, мягких тканях шеи, внутри вилочковой железы.
Нарушение кровотока
Увеличенный приток крови бывает при расширении артерий. Оно связано с разрушением узлов симпатической нервной системы, а также бывает при развитии обходных путей из-за наличия опухоли.
Причинами кровоизлияния могут стать:
- травма при родах;
- тяжелое течение гипертонической болезни;
- анемия, рак крови;
- аутоиммунное воспаление сосудистой стенки;
- сепсис (микробное заражение крови).

Отложение солей, белков, жиров
Избыток кальция, железа в крови, образование патологического белка амилоида, повышенный уровень жиров могут приводить к их накоплению в паращитовидных железах. Такие изменения снижают число клеток, которые образуют паратирин, ухудшают работу органов.
Уменьшение объема (атрофия)
Количество работающей ткани и размеры желез могут снижаться при:
- общем истощении организма;
- возрастном угасании функции;
- тяжелом сахарном диабете;
- увеличенной щитовидной железе, усиленно образующей гормоны (диффузный токсический зоб);
- разрастании коркового слоя надпочечников;
- лучевой терапии в области шеи;
- пеллагре – дефиците никотиновой кислоты с поражением кожи, слабоумием, поносом.

Аденома паращитовидных желез у женщин
Аденома редставляет собой опухоль паращитовидных желез, которая может вырабатывать паратирин у женщин. Бывает одиночной или множественной. Возникает в три раза чаще у женщин, чем у мужчин, преимущественно в зрелом возрасте. Обычно имеет размеры от 0,2 мм до 1 см, но возможны и более крупные образования. Является основной причиной гиперпаратиреоза – избыточного уровня паратирина и кальция в крови.
Увеличение клеток
При нехватке кальция в крови клетки начинают ускоренно делиться, и их размер возрастает, чтобы компенсировать его дефицит. Такое состояние называется гиперплазией. Она нередко обнаруживается у пациентов с:
- пороками развития почек;
- недостаточной фильтрацией мочи;
- гипертонической болезнью;
- нарушением всасывания в кишечнике;
- болезнями гипофиза.
Обычно увеличенными оказываются все железы, что и позволяет отличить гиперплазию от опухоли, расположенной в одной из них.
Рак паращитовидных желез у женщин
Злокачественные новообразования в паращитовидной ткани бывают редко. Раком паращитовидных желез страдают, как правило, женщины в возрасте после 55 лет. Опухоль может развиваться изначально как раковая или возникать в результате перерождения аденомы.
Главное отличие – это прорастание за границы капсулы и переход на соседние ткани. Окончательный диагноз можно поставить только после исследования клеточного и тканевого состава.

Симптомы заболевания паращитовидной железы у женщин
Все симптомы заболеваний паращитовидных желез у женщин можно разделить на признаки повышенной функции (гиперпаратиреоз) и сниженной (гипопаратиреоз).
Гиперпаратиреоз
Основная причина – аденома, реже обнаруживают гиперплазию и рак. Начальные признаки повышения содержания паратирина и кальция в крови – это общая слабость и утомляемость. В дальнейшем избыток солей и их усиленное вымывание из костей приводят к появлению трех симптомокомплексов:
- поражение почек – мочекаменная болезнь с почечной коликой, двухсторонним воспалением (пиелонефритом) и нарушением фильтрации мочи, у больных отмечается постоянная жажда, учащенное и обильное мочеиспускание;
- разрушение костей – боли в спине при физической нагрузке, длительном пребывании в сидячем или стоячем положении, склонность к переломам при незначительной травме, выпадение зубов, отложения кальция (уплотнения) вблизи суставов;
- нарушение работы внутренних органов и нервной системы – мышечная слабость вплоть до паралича конечностей, болезненность в области живота, боль в сердце и нарушения ритма сокращений, тревожность, депрессия, гипертония, исхудание, катаракта (помутнение хрусталика).

При злокачественных опухолях к таким проявлениям присоединяется сдавление тканей шеи – охриплость, затруднения при глотании, изменение контуров. Появление раковой интоксикации (продукты распада переходят в кровь) вызывает тошноту, рвоту, отсутствие аппетита, повышение температуры тела, выраженную нарастающую слабость.
Гипопаратиреоз
Самая частая причина нехватки паратирина – это оперативное лечение щитовидной железы или паращитовидных, при котором полностью удалены клетки, образующие гормон, или их недостаточно для потребностей организма. Причиной гормональной недостаточности бывает и травма, аутоиммунное воспаление, недоразвитие, атрофия, обменные нарушения (отложение белков, солей, жиров). Возможен ложный гипопаратиреоз из-за отсутствия реакции тканей на паратгормон.
Проявления связаны с уменьшением уровня кальция в крови:
- низкое артериальное давление, головокружение;
- обморочные состояния;
- судорожные припадки, мышечные спазмы, скованность движений;
- зябкость, онемение и покалывание в конечностях, коже лица вокруг губ;
- снижение зрения и слуха;
- повышенная ломкость ногтей, выпадение волос;
- боль в сердце;
- затруднение дыхания из-за спастического сокращения мышц гортани, диафрагмы, межреберных;
- нарушение глотания, запор, спазмы кишечника;
- сухость кожи, экзема.

Диагностика нарушений
Для подтверждения снижения или повышения функции необходимо определить содержание кальция (ионов) в крови и паратирина. Дополнительно назначается исследование уровня магния, витамина Д, фосфора, анализ мочи на кальций.
Для того чтобы выявить причину нарушения работы паращитовидных желез, показаны инструментальные методы:
- УЗИ;
- сцинтиграфия в 2 этапа – с йодом и технетрилом;
- компьютерная томография органов шеи;
- ангиография – введение контрастного вещества в вену и изучение его распределения в железах;
- биопсия ткани.

Показано исследование желудочно-кишечного тракта (рентген-контрастирование с барием, гастродуоденоскопия), УЗИ органов брюшной полости. Для анализа структуры костей назначают рентгенографию и денситометрию. Работа почек определяется при помощи экскреторной урографии, КТ, УЗИ.
Пациентов также направляют на ЭКГ, консультации невропатолога, кардиолога, окулиста, ЛОР-врача, нефролога, гастроэнтеролога при наличии соответствующих жалоб, выявленных нарушений при обследовании.
Варианты удаления паращитовидных желез у женщин
При гипопаратиреозе паращитовидных желез у женщин назначаются препарата кальция и аналоги паратирина. Если обнаружен гиперпаратиреоз на фоне аденомы, гиперплазии, или есть подозрение на раковую опухоль, то необходимо только оперативное лечение.
До него рекомендуется пройти подготовку:
- на 2 недели исключаются кальцийсодержащие продукты – молоко, зелень, орехи, творог, сыр, кисломолочные напитки;
- применяют препараты, повышающие чувствительность рецепторов к кальцию – Цинакальцет, Мимпара;
- вводят растворы глюкозы и физиологический с мочегонными, назначают обильное питье.

Если подтвержден диагноз аденомы, исключено ее злокачественное перерождение, то при помощи малотравматичного эндоскопического метода может быть извлечена только опухоль – аденомэктомия.
При множественных изменениях удаляется вся железа целиком либо аденома и доля, в которой она находится. Такие операции называют тотальной (полной) и субтотальной (почти полной) резекцией (удалением).
После того, как хирург осмотрел остальные железы, или до операции было подтверждено их нормальное состояние, необходимо срочное измерение паратирина в крови. Если он снизился примерно в 2 раза, то хирургическое лечение признается успешным. Больному восстанавливают целостность тканей, накладывают повязку на послеоперационную рану. В том случае, если нет изменений, требуется поиск аномально расположенных желез при помощи сцинтиграфии, томографии.

Если поставлен диагноз гиперплазии, то требуется субтотальная резекция всех желез с оставлением маленького кусочка ткани одной из них.
Тотальная резекция показана, если гиперпаратиреоз:
- имеет прогрессирующее и тяжелое течение;
- является частью множественного поражения эндокринных желез;
- развивается на фоне почечной недостаточности либо другого заболевания, которое не удается полностью излечить.
При раковой опухоли необходимо не только отсечь паращитовидную железу, но и щитовидную, прилегающие лимфатические узлы. Часть неизмененной ткани возможно охладить и измельчить до размера 1-3 мм. Полученные фрагменты подшивают в области мышечных карманов на руке. Такая операция называется аутотрансплантацией.
Последствия удаления паращитовидной железы у женщин
Последствия удаления паращитовидных желез у женщин могут проявиться в первые четыре часа — может отмечаться резкое падение уровня кальция в крови. Это называется «феноменом голодных костей». После их длительного разрушения паратирином они получают возможность усиленно поглощать кальций из крови. Больным назначается мониторинг уровня этого минерала и внутривенное введение раствора глюконата кальция при низких показателях.
К отдаленным последствиям относится гипопаратиреоз. Он неизбежен при тотальной или субтотальной резекции, даже аутотрансплантация помогает его избежать только на время. Поэтому пациентам показана заместительная терапия при помощи кальция и витамина Д. Могут быть назначены витаминно-минеральные комплексы – Цитра Кальцемин, Кальций Д3, активные формы витамина Д – Рокальтрол.

Необходимо лечение остеопороза при помощи препаратов, укрепляющих костную ткань (Бонвива, Ризендрос). При потребности проводится оперативная коррекция неправильно сросшихся переломов.
Больным нужно следить за поступлением кальция с продуктами питания. Для этого диета должна быть преимущественно молочно-растительной с ограничением мяса, сахара, соли, алкоголя, кофе.

А здесь подробнее об анализах при нарушении работы паращитовидных желез.
Заболевания паращитовидных желез могут требовать как срочной операции, так и применения препаратов. В любом случае необходимо лечение, даже несмотря на последствия, иначе состояние пациентки может резко ухудшаться, возможен летальный исход.
Полезное видео
Смотрите на видео об аденоме паращитовидной железы:
Заболевания паращитовидных желез
Что такое паращитовидная железа?
Паращитовидные железы – это мелкие структуры, расположенные по соседству со щитовидной железой, либо находящиеся непосредственно на ней. Из-за своих маленьких размеров и тесной взаимосвязи со щитовидной железой паращитовидные железы были признаны самостоятельными железами внутренней секреции довольно поздно. В начале 20 века симптомы дефицита паращитовидных желез относили к отсутствию щитовидной железы. В то время хирурги при операциях по удалению щитовидной железы по неосторожности удаляли также и паращитовидные железы. В первой половине 20 века было установлено, что дефицит паращитовидных желез можно восполнить применением солей кальция. Позже ученым удалось выделить активные экстракты паращитовидных желез и охарактеризовать их как железы внутренней секреции, секретирующие паратгормон.
Паращитовидная железа, расположение в организме
Паращитовидных желез всего 4. Они расположены с передней стороны щитовидной железы. Несмотря на то, что паращитовидные железы анатомически тесно связаны с щитовидной железой, функционально они не зависимы.
Паращитовидная железа и кровеносная система
Когда кровь проходит через сосуды, пронизывающие паращитовидные железы, они сразу определяют уровень кальция и реагируют увеличением либо снижением выработки паратгормона (паратиреоидный гормон, ПТГ).
Функции паращитовидных желез
Единственная функция паращитовидных желез – контроль уровня кальция в крови и поддержание его в очень узких пределах между 8,5 и 10,5. Тем самым, паращитовидные железы контролируют также содержание кальция в костях, а также участвуют в регуляции функций нервной и мышечной систем. Кальций – элемент, благодаря которому происходит сокращение мышц. Уровень кальция также важен для нормального проведения возбуждения по нервным волокнам.
Знание этих двух основные функций кальция позволяет объяснить, почему при снижении его уровня в крови ниже 8,5 человек чувствует покалывание в пальцах либо спазм в мышцах (такие явления наблюдаются непосредственно после операции на паращитовидных железах). Подобно этому, слишком высокий уровень кальция может вызывать подавленное состояние, сонливость, делать человека более раздражительным, а иногда даже вызывать проблемы с памятью.
Гормоны щитовидной железы, содержащие йод (Т3, Т4), регулируют обмен веществ в организме. Паращитовидные железы регулируют уровень кальция и не влияют на обмен веществ. Однако в щитовидной железе, помимо йодированных гормонов вырабатывается также гормон кальцитонин, или тиреокальцитонин, который влияет на обмен кальция и фосфора, и тем самым также на развитие костной ткани.
При различных травмах костей кальцитонин способствует переходу кальция из крови в костную ткань и стимулирует регенерацию кости. Таким образом, его действие противоположно действию паратгормона.
Нормальная активность паращитовидных желез
Паращитовидные железы богаты кровеносными сосудами, благодаря чему они регулируют уровень кальция в крови 24 часа в сутки.
Если уровень кальция в крови снижен, то клетки железы начинают вырабатывать больше паратгормона. Попадая в кровь, ПТГ циркулирует в крови и воздействует на клетки, способные увеличить содержание кальция в крови. Так, паратгормон оказывает сильное влияние на клетки костей, высвобождая из них кальций и переводя его в кровь. Другой путь увеличения уровня кальция в крови – воздействие паратгормона на клетки внутренних стенок кишечника, благодаря чему они абсорбируют больше кальция из поступающей в организм пищи.
Если уровень кальция в крови слишком высок, клетки паращитовидной железы вырабатывают меньше паратгормона, либо не вырабатывают его вовсе, тем самым приводя к его снижению.
Этот механизм обратной связи действует постоянно, поэтому уровень кальция в крови колеблется в очень узких пределах. В нормальных условиях этот механизм идеально отрегулирован, благодаря чему уровень кальция в костях остается нормальным.
Таким образом, ПАРАТГОРМОН
- Регулирует количество абсорбируемого из пищи кальция, количество кальция, выводимого почками и количество кальция, запасаемого в костях.
- В костях запасается большое количество кальция, всегда готового выйти при необходимости в кровь под воздействием паратгормона.
- Увеличивает формирование активного витамина Д, воздействие которого приводит к увеличению всасывания кальция и фосфора клетками кишечника.
Заболевания и нарушения паращитовидных желез
Когда паращитовидные железы вырабатывают слишком много, либо слишком мало паратиреоидного гормона, это неблагоприятно влияет на организм, приводя к развитию различных нарушений.
1. Гиперпаратироидизм
Гиперпаратироидизм – это наиболее распространенное заболевание паращитовидных желез, которое характеризуется увеличенным образованием и выделением паратгормона, независимо от уровня кальция в крови. Другими словами, паращитовидная железа продолжает вырабатывать большое количество ПТГ, даже при нормальном уровне кальция. При этом, в 95,5% случаев увеличенной бывает лишь одна из четырех желез, в 4% случаев – четыре, в 0,5% случаев – две или три.
Симптомы гиперпаратироидизма
- С тех пор, как было описано заболевание гиперпаратироидизм, симптомы были охарактеризованы как «стоны, стенания, камни и кости» (“moans, groans, stones, and bones”). После проведения лечения гиперпаратироидизма более 92% пациентов признают, что лучше спят, менее раздражительны, отмечают улучшение памяти.
- При некоторых формах гиперпаратироидизма из костей высвобождается такое большое количество кальция, что кости становятся хрупкими и ломкими – развивается остеопороз и остеопения. Наиболее часто это наблюдается у взрослых. Иногда в костных клетках происходит кровоизлияние, что вызывает болезненные ощущения.
- Высокий уровень кальция в крови может быть опасным для многих клеток, включая внутреннюю стенку желудка и поджелудочной железы. Развивается язва желудка и панкреатит. Кальций вызывает воспаление этих органов и болезненные ощущения.
- Главная роль почек – фильтрация и очищение крови – часто может нарушаться вследствие высокого уровня кальция. В мочевыводящих структурах происходит накопление кальция, и развивается мочекаменная болезнь. В исключительно редких случаях почка, вследствие накопления слишком большого количества кальция, полностью кальцифицируется. Это не только болезненно, но и может привести к серьезным повреждениям почки.
Последствия гиперпаратироидизма
- Тяжелые формы остеопороза и остеопении. Когда одна из паращитовидных желез гиперактивна, она выделяет слишком много паратгормона. Это приводит к постоянному выведению кальция из костей в кровеносное русло. Кости теряют плотность и прочность. Развивается остеопороз
- Переломы костей
- Мочекаменная болезнь
- Пептические язвы
- Панкреатит
- Заболевания нервной системы
Аденома паращитовидных желез
Гиперпаратироидизм может быть следствием развития доброкачественной опухоли – аденомы паращитовидных желез. Она сопровождается избыточным выделением паратгормона, вследствие чего развивается гиперкальциемия (повышение уровня кальция в крови).
Аденома паращитовидных желез может проявляться костным (остеопороз, патологические переломы), почечным (нефролитиаз), желудочно-кишечным (язва желудка, панкреатит), сердечно-сосудистым (артериальная гипертония) клиническими синдромами. Диагностика аденомы паращитовидной железы включает лабораторные анализы (определение уровня паратгормона, кальция, фосфора, щелочной фосфатазы), и ряд различных обследований, в том числе биопсию с цитологическим исследованием материала.
Развитие этих заболеваний зависит, в первую очередь, от длительности гиперфункции паращитовидных желез и ее степени. Кости постепенно теряют плотность, процесс прогрессирует. Панкреатит и язвы желудочно-кишечного тракта – более редкое явление. Решение подвергнуться операции на паращитовидных железах принимает сам пациент. Но надо помнить, что симптомы гиперпаратироидизма обычно не сильно выражены и становятся явными лишь через несколько лет после его возникновения.
Помните, что оперативное лечение гиперпаратироидизма в 95% случаев эффективно. Осложнения бывают менее чем в 1% случаев.
2. Гипопаратироидизм
Гипопаратироидизм – это комплекс симптомов, возникающих вследствие неадекватной выработки паратгормона. Это ведет к снижению в крови уровня кальция (гипокальциемия) и увеличению уровня фосфора (гиперфосфатемия). Это довольно редкое нарушение. Оно наблюдается в результате повреждения или удаления паращитовидных желез при операции на паращитовидных или щитовидной железах.
Симптомы гипопаратироидизма
Симптомы могут варьировать от слабо выраженных (дрожь в руках, пальцах, мышц вокруг рта) до сильно выраженных мышечных судорог и тетании и конвульсий (очень редко). Недостаточность паращитовидных желез бывает очень редко, но определенно может возникнуть после операции на щитовидной или паращитовидных железах, а также быть врожденной, когда ребенок рождается без паращитовидных желез
Лечение гипопаратироидизма
Наиболее эффективным способом лечения гипопаратироидизма является применение кальциевых добавок и витамина Д.
Ведущие специалисты эндокринологи
При возникновении вышеописанного комплекса симптомов Вы можете обратиться в нашу клинику. Эндокринолог клиники Сити Мед проведет профессиональное обследование, проконсультирует относительно течения заболевания, назначит соответствующие анализы, лечение, либо порекомендует оперативное вмешательство.
“Сити Мед” на карте Санкт-Петербурга
Пн-Пт: 8:00 – 20:00
Сб-Вс: 9:00 – 15:00
Ультразвуковое исследование паращитовидных желез
Такой метод диагностики используется достаточно часто, что объясняется его высокой информативностью, а также полной безопасностью. Назначаться ультразвуковое исследование может даже беременным женщинам.
Когда назначают УЗИ паращитовидных желез?
Осмотреть паращитовидную железу на УЗИ необходимо в случае возникновения ряда неприятных проявлений заболевания. К ним относится:
- внезапное резкое похудение;
- повышение кровяного давления;
- возникновение болей в области костей и суставов;
- неясная слабость, сильная утомляемость;
- снижение прочности костей.
Каждый из этих признаков может указывать на проблемы с паращитовидной железой. Кроме этого, у пациентов может отмечаться повышенная потливость, ломкость волос и ногтей, частые мигрени, судороги конечностей и их онемение, проблемы с дыханием и повышенная раздражительность.
Причины патологического развития паращитовидной железы
На сегодняшний день досконально неизвестно, в чем могут заключаться проблемы с этой железой. Ученые считают, что причин, из-за которых нужно осмотреть паращитовидные железы на УЗИ, существует несколько. А именно:
- определенная генетическая предрасположенность;
- выраженный кальциевый дефицит;
- острая нехватка в организме витамина D;
- почечная недостаточность.
При возникновении благоприятствующих условий для развития патологических процессов в паращитовидной железе могут появиться вышеперечисленные симптомы заболеваний.
Подготовка к процедуре
Методика УЗИ паращитовидных желез совсем несложная и не требует особой подготовки. Есть лишь одна рекомендация к ее прохождению – лучше всего приходить к доктору натощак. Это позволит избежать возникновения рвотных позывов во время проведения датчиком аппарата по шее. Наиболее актуальной такая рекомендация является для пожилых лиц и детей.
Как делают ультразвуковое исследование паращитовидных желез?
После того как человек размещается на кушетке, на исследуемую область наносится специальный гель, который улучшит скольжение датчика УЗИ. Доктор начинает исследование и проводит по бокам шеи датчиком УЗИ и наблюдает за изображением, которое выводится на экран. Как правило, длится такое исследование не дольше двадцати минут, а во время его проведения пациент не испытывает никаких неприятных ощущений. По итогам процедуры пациента могут попросить подождать вне кабинета, пока врач составит заключение.
Нормальные размеры железы
Иногда УЗИ показывает, что паращитовидные железы в норме. Если отмечается увеличение паращитовидной железы, причина может заключаться в наличии гиперпаратиреоза либо же различных новообразований. Врач при помощи ультразвуковой диагностики определит, в норме ли железа, зафиксирует ее параметры и на основании полученных данных составит заключение. Иногда после проведения ультразвуковой диагностики необходимо сделать дополнительные анализы, чтобы уточнить диагноз и назначить адекватную тактику лечения.
У мужчин
Методика проведения УЗИ паращитовидных желез является очень информативной и позволяет определить точные размеры органа. Нормальными у мужчин считаются следующие показатели размеров паращитовидной железы:
- ширина – 0,3-0,4 см;
- длина – 0,2-0,8 см;
- толщина – 0,15-0,3 см.
При этом врач оценивает также общее состояние желез, которое будет зафиксировано в заключении и подтверждено снимком.
У женщин
У женщин в норме паращитовидная железа должна быть такой же, как и у мужчин – в указанных выше диапазонах. Увеличение же органа может стать предпосылкой к тому, что врач направит пациента на дополнительные анализы для установления причин симптома.
Что показывает УЗИ паращитовидных желез?
Определить различные образования на паращитовидных железах по результатам УЗИ либо же наличие каких-либо отклонений доктор сможет в ходе исследования. Оценивается состояние этих желез по таким параметрам:
- строение;
- расположение;
- контуры (четкие, нечеткие);
- структура (однородная или неоднородная);
- размеры;
- эхогенность;
- состояние лимфоузлов;
- состояние слюнных желез и мягких тканей.
Часто в процессе исследования врач осматривает и прилежащие органы, к примеру щитовидную железу, а также оценивает состояние мягких тканей. Результаты доктор заносит в заключение, а также прилагает к нему снимок и описание хода исследования.
Иногда пациент получает направление на УЗИ кисты паращитовидной железы, проходит процедуру, а по ее итогам оказывается, что возникли проблемы с визуализацией органа. Это может свидетельствовать либо о том, что аппарат УЗИ обладает низкой разрешающей способностью, либо о том, что выраженных патологических процессов в паращитовидной железе нет. Врач в такой ситуации должен будет направить пациента на дополнительные исследования или же подобрать иные методы диагностики.