Елисеев Д.Э., Холодова Я.Г., Холодова Ж.Л., Абакумов Р.С., Ю.Э. Доброхотова, Шадеркина В.А.
Сведения об авторах:
- Елисеев Д.Э. – гинеколог и уролог гинекологического отделения с онкологическими койками ФГБУ «Клиническая больница» УДП РФ, гинеколог, уролог и хирург МЦ «Uclinica», сотрудник кафедры акушерства и гинекологии лечебного факультета ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России; Москва, Россия;РИНЦ AuthorID 989643
- Холодова Я.Г. – студентка 6 курса лечебного факультета, ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России; Москва, Россия;
- Холодова Ж.Л. – к.м.н., заведующая гинекологическим отделением с онкологическими койками ФГБУ «Клиническая больница» УДП РФ, доцент кафедры акушерства и гинекологии лечебного факультета ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России; Москва, Россия;
- Абакумов Р.С. – врач гинекологического отделения с онкологическими койками ФГБУ «Клиническая больница» УДП РФ; Москва, Россия;
- Доброхотова Ю.Э. – д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России; Москва, Россия; РИНЦ Author ID 312767
- Шадеркина В.А. – научный редактор урологического информационного портала UroWeb.ru; Москва, Россия; РИНЦ Author ID 880571
ВВЕДЕНИЕ
Инфекции мочевых путей (ИМП) считаются одной из наиболее частых причин обращений женщин к урологу, гинекологу или терапевту. Согласно Национальному обследованию амбулаторной медицинской помощи, проведенному в США в 1997 году на ИМП пришлось почти 7 миллионов обращений к врачам и 1 миллион обращений в отделения неотложной помощи, в результате чего было госпитализировано 100 000 человек. Почти у каждой третьей женщины к 24 годам отмечен хотя бы один эпизод ИМП, требующий противомикробной терапии. Почти половина всех женщин переносит ИМП в течение жизни ИМП. Частота встречаемости ИМП у пожилых людей значительно выше, чем у молодых. По крайней мере 20% женщин старше 65 лет имеют мочевую инфекцию [1].
Одним из наиболее важных факторов риска развития неосложненной инфекции мочевых путей у женщин является половой акт [2]. Посткоитальный цистит – это особая форма рецидивирующего цистита, который связан с началом половой жизни и обостряется после половых контактов вне зависимости от количества половых партнеров. Косвенно этот факт подтверждается меньшим числом ИМП у монахинь [3]. Считается, что основополагающим фактором является низкое расположение наружного отверстия мочеиспускательного канала, так называемая вестибуло-вагинальная дислокация уретры, уретро-вагинальные спайки и др. [4, 5].
Данные эпидемиологических исследований подтверждают увеличение бактериурии после полового контакта, а также меньшую частоту ИМП у монахинь [6]. Согласно данным C. Stamatiou и соавт., цистит после полового акта составляет почти 4% инфекций нижних мочевых путей и 60% рецидивных случаев [7].
МАТЕРИАЛЫ И МЕТОДЫ
При написании статьи были использованы данные о хирургическом лечении рецидивирующего посткоитального цистита у женщин, размещенные в базах PubMed (https://www.ncbi.nlm.nih.gov/pubmed/) и Научной электронной библиотеки Elibrary.ru (https://elibrary.ru/). При поиске в базах данных использовали следующие ключевые слова: «посткоитальный цистит», «цистит медового месяца», «приобретенный посткоитальный цистит», «гименотомия», «уретрогименальные спайки» («postcoital cystitis», «honeymoon cystitis», «acquired postcoital cystitis» «transposition of the urethra», «hymenotomy», «urethro-hymenal fusion»). В результате проведенного поиска не было обнаружено описания случаев приобретенного посткоитального цистита после перенесенных хирургических вмешательств.
В статье приведены данные авторского опыта диагностики и лечения пациенток с приобретенным посткоитальным циститом.
ОПИСАНИЕ КЛИНИЧЕСКИХ СЛУЧАЕВ
Клинический случай №1
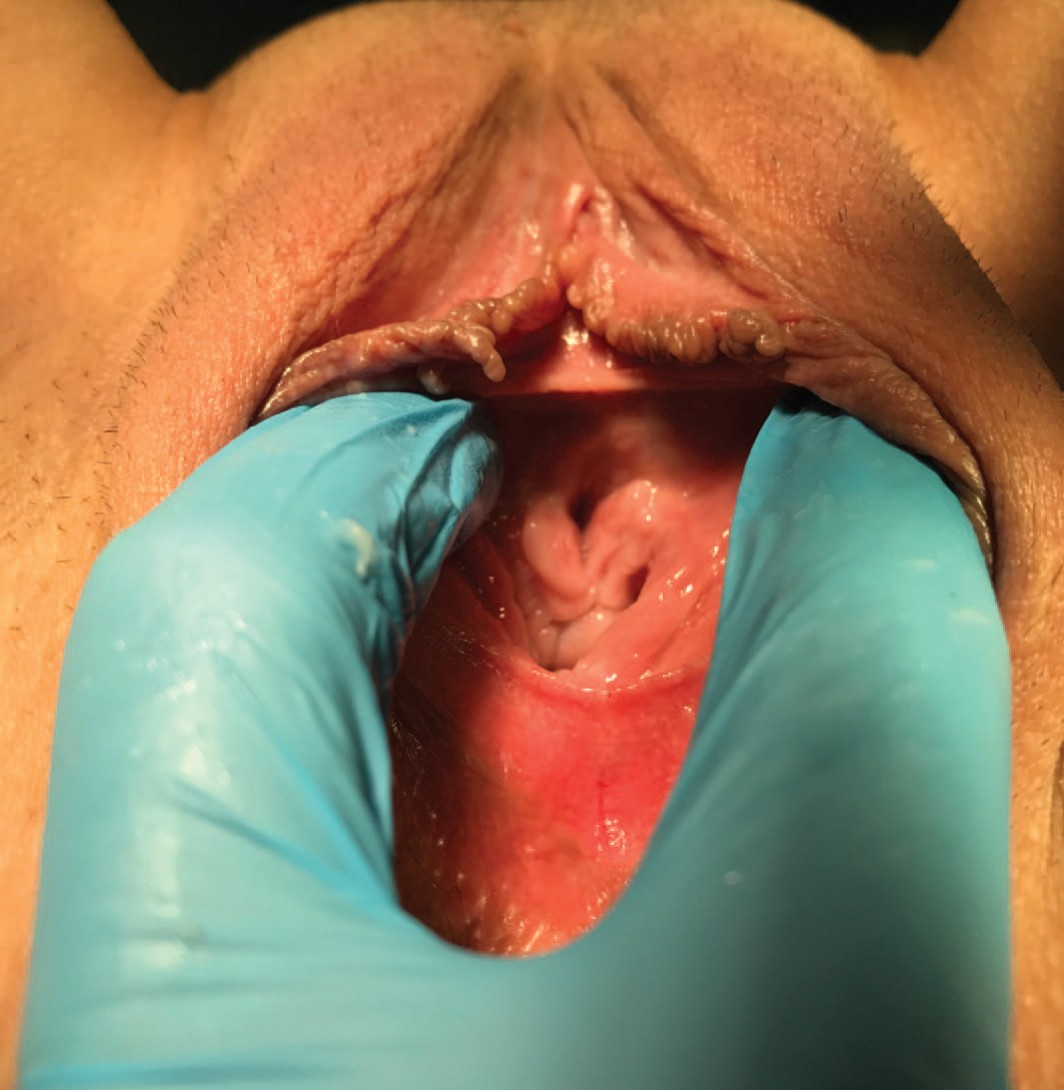
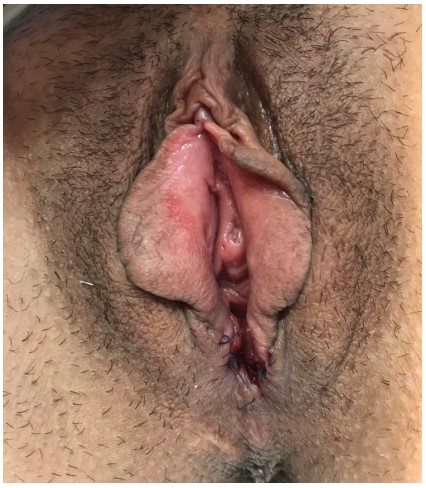
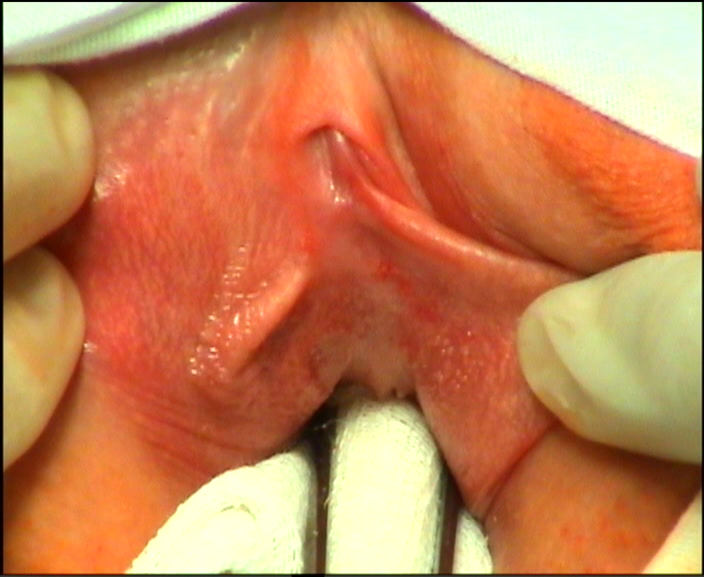
Пациентка Г., 53 лет, в 2018 году обратилась с жалобами на обострения цистита после половых контактов. В детстве обследовалась и лечилась у уролога и нефролога с диагнозом «хронический цистит», неоднократно выполнялась цистоскопия и бужирование уретры. В возрасте 10 лет был выполнен уретероцистоанастомоз слева по поводу рецидивирующего пузырно-мочеточникового рефлюкса. После начала половой жизни стала отмечать обострения цистита после половых контактов. Использовала посткоитальную антибактериальную профилактику с положительным эффектом. В нашу клинику больная обратилась для решения вопроса о хирургическом лечении. При осмотре на гинекологическом кресле обнаружено, что наружное отверстие уретры находится в типичном месте, но имеется старый надрыв в области задней полуокружности наружного отверстия и задней стенке уретры, приводящий к рубцовой деформации наружного отверстия уретры по типу «замочной скважины». Уретрогименальные спайки, представленные передней полуокружностью девственной плевы, были выражены незначительно (рис. 1).
Рис.1. Клинический случай №1. Деструкция уретры I ст. Фото до операции.
Fig.1. Clinical case No.1. Destruction of the urethra stage I. Photo before surgery
Диагноз: Деструкция уретры I ст. Рецидивирующий посткоитальный цистит.
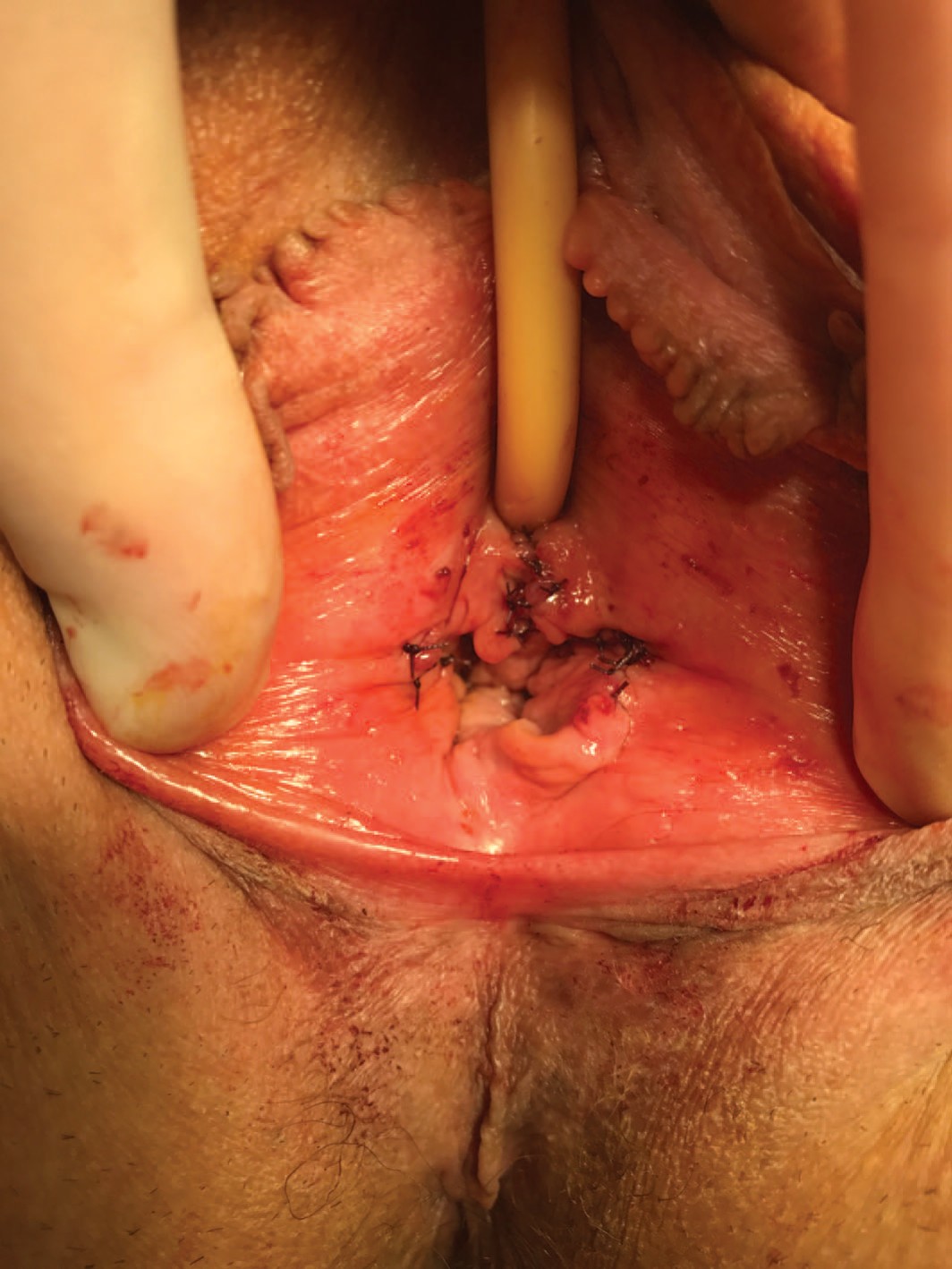
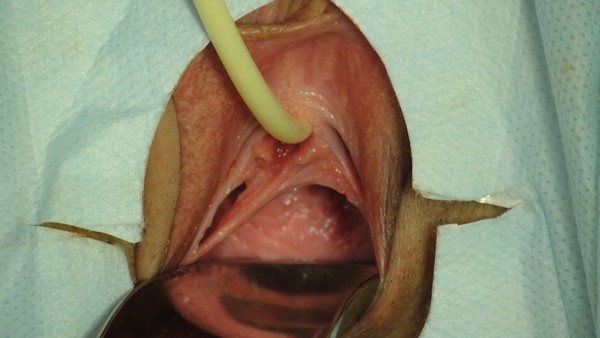
31.05.2018 г. больной выполнена операция – дистальная уретропластика по Отту, билатеральная гименотомия (рис. 2). После операции рецидивы цистита после половых контактов не отмечает.
Рис. 2. Клинический случай №1. Фото после операции
Fig. 2. Clinical case No.1. Photo after surgery
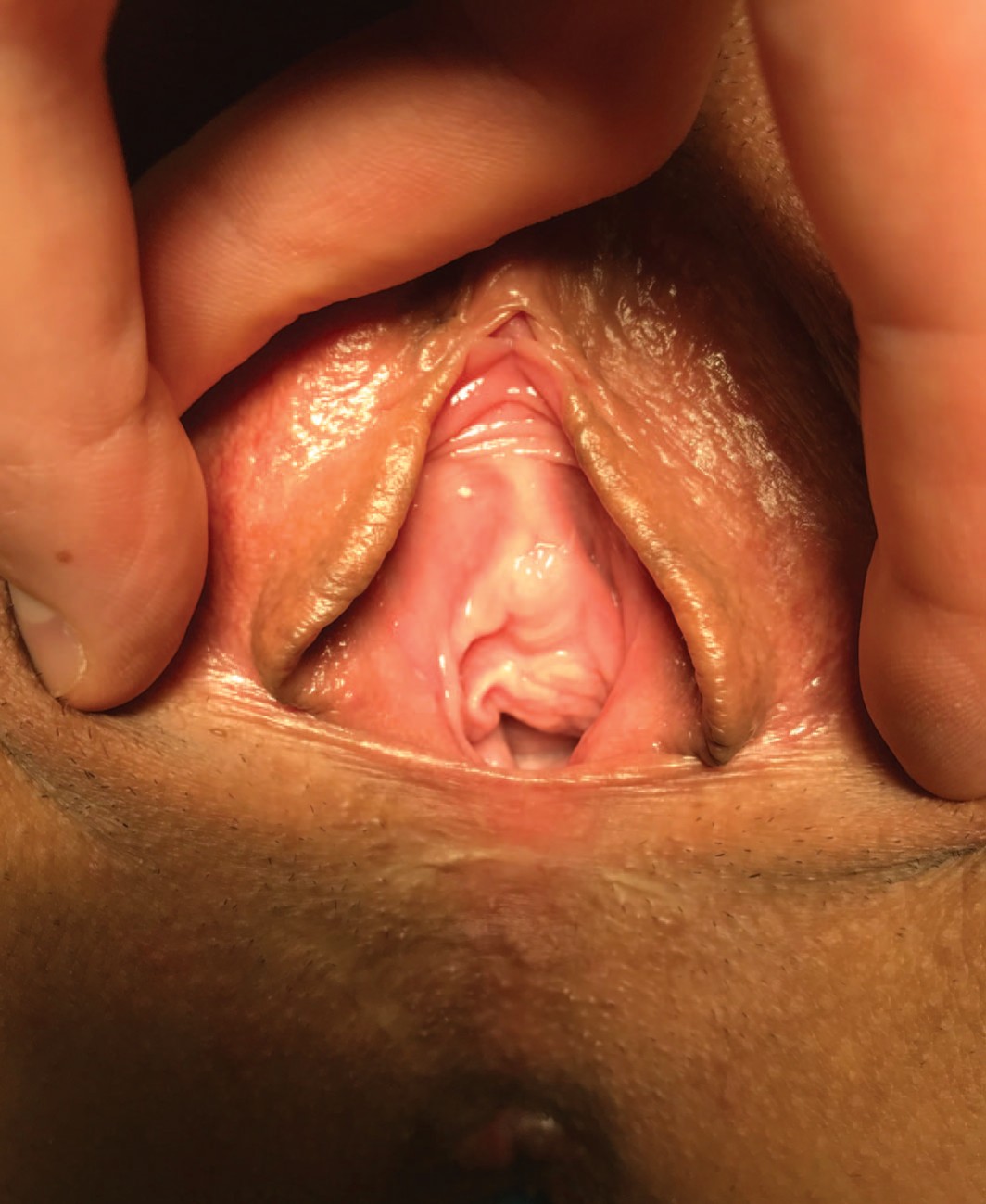
Рис. 3. Клинический случай №2. Высокая промежность, поперечный послеоперационный кожный рубец на коже промежности после леваторопластики. Фото до операции
Fig. 3. Clinical case No.2. High perineum, transverse postoperative cutaneous scar on the skin of the perineum after levatoroplasty. Photo before surgery.
Клинический случай № 2.
Пациентка С., 39 лет, обратилась с жалобами на обострения цистита после половых контактов. Половую жизнь начала с 18 лет, обострения цистита после половых контактов не отмечала. В 2015 г. в одном их лечебных учреждений Московской области по поводу недержания мочи при напряжении и ректоцеле выполнена операция – трансобтураторная уретропексия синтетической петлей и кольпоперинеолеваторопластика.
Через 2 месяца после операции при возобновлении половой жизни стала отмечать рецидивы цистита после каждого полового контакта. В 2017 г. в одном из лечебных учреждений г. Москвы выполнена цистоскопия, биопсия мочевого пузыря, парауретральное введение филлера (гиалуроновая кислота). При цистоскопии данных за протрузию синтетической петли в просвет уретры обнаружено не было. Гистологическое заключение биоптата мочевого пузыря: хроническое воспаление, нельзя исключить кистозный цистит. Затем лечилась у уролога амбулаторно, выполнялись инстилляции мочевого пузыря без эффекта. В 2018 г. обратилась в нашу клинику. При осмотре на гинекологическом кресле обнаружена высокая промежность в виде кожно-слизистой «перепонки». Наружное отверстие уретры в типичном месте. Уретрогименальные спайки, представленные передней полуокружностью девственной плевы выражены умеренно (рис. 3). Диагноз: Послеоперационная рубцовая деформация промежности. Рецидивирующий посткоитальный цистит.
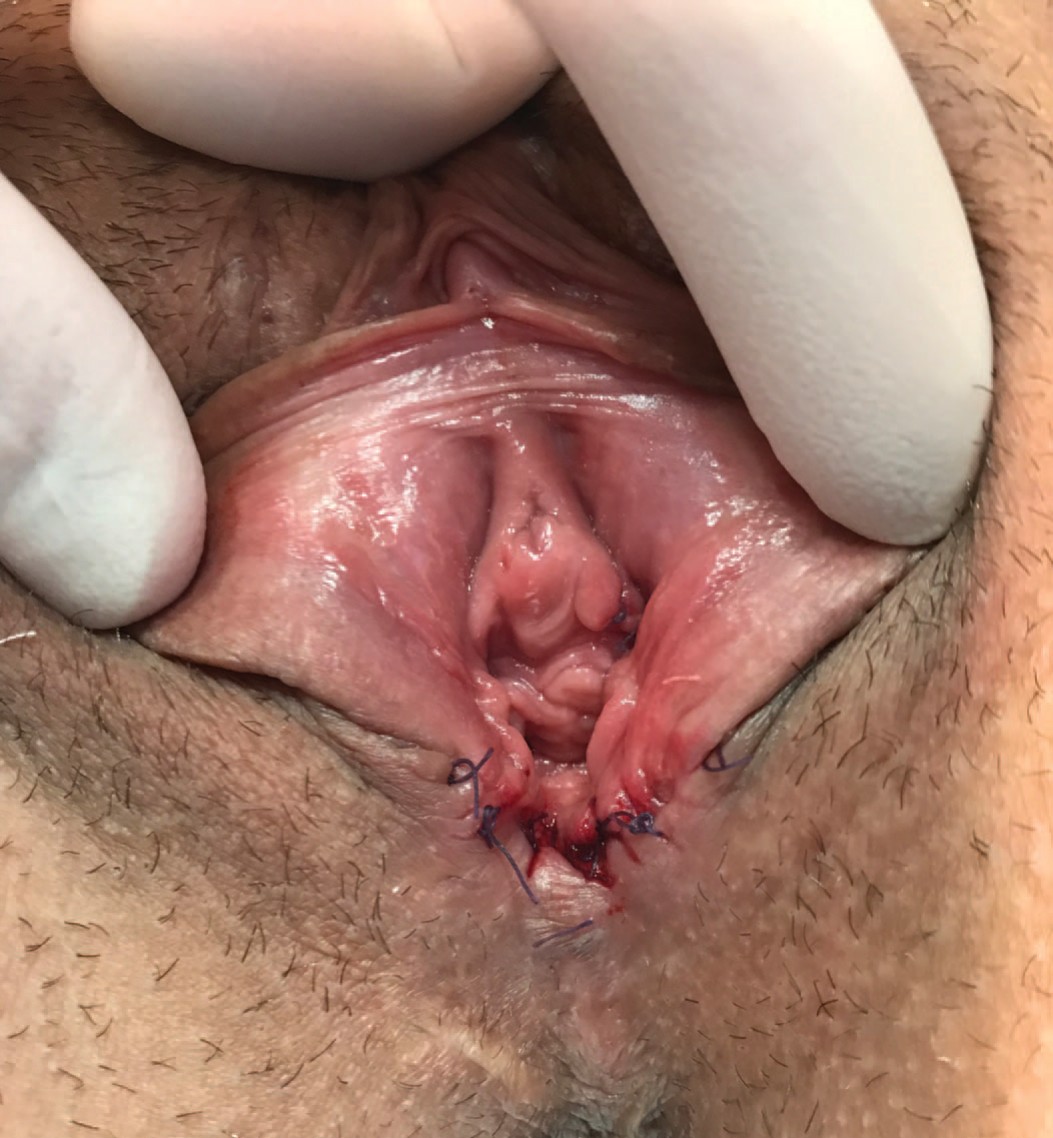
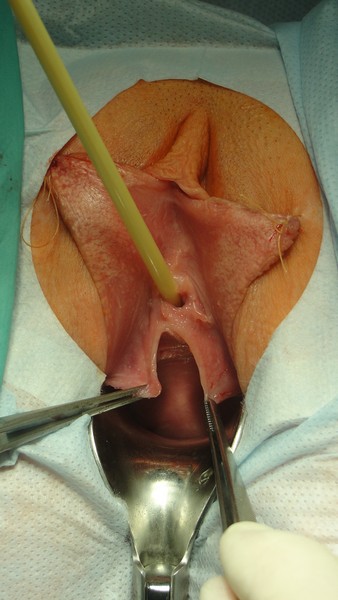
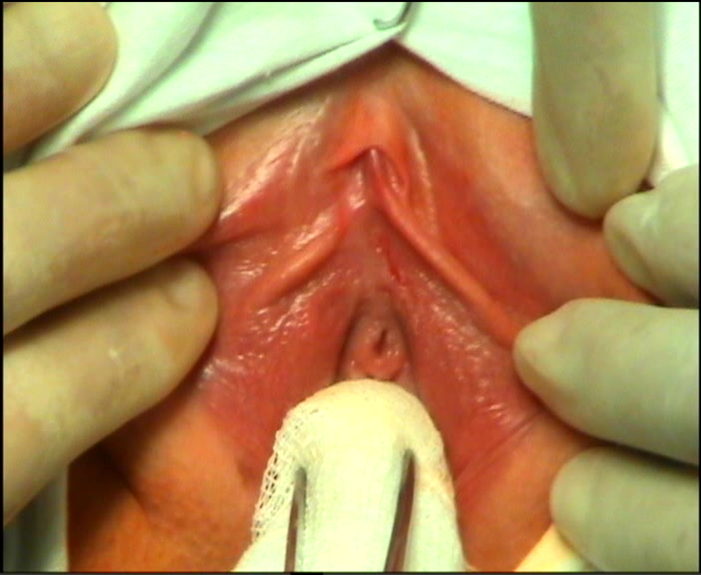
25.06.2018 г. больной выполнена операция – интроитопластика (продольное рассечение кожи задней спайки половых губ, промежности и слизистой оболочки интроитуса и последующее их сшивание в поперечном направлении), билатеральная гименотомия (рис. 4, 5). После операции рецидивы цистита после половых контактов не отмечает.
Рис. 4. Клинический случай №2. Фото после операции
Fig. 4. Clinical case No.2. Photo after surgery
Рис. 5. Клинический случай №2. Фото после операции
Fig. 5. Clinical case No.2. Photo after surgery
ОБСУЖДЕНИЕ
В 1959 году R.P. O’Donnell была описана взаимосвязь рецидивов посткоитального цистита у женщин с определенными вариантами анатомического развития нижних отделов мочеполовых путей [8]. Им же были предприняты первые попытки хирургической коррекции гипермобильности наружного отверстия уретры путем выполнения билатеральной гименэктомии. В 1965 и 1966 году R.C. Hirschhorn описал характерные черты посткоитального цистита, диагностическую пробу, оценивающую выраженность уретро-гименальных спаек и степень смещения наружного отверстия уретры во влагалище во время фрикций, а также дополнил методику операции при гипермобильности уретры, предложенную R.P. O’Donnell, выполнением разреза слизистой оболочки протяженностью на границе наружного отверстия уретры и влагалища в поперечном направлении и последующем его ушиванием в продольном направлении [9, 10]. В 1968 г. R.P. O’Donnell описал технику перемещения наружного отверстия уретры к клитору (транспозиция наружного отверстия уретры) у пациенток с влагалищной дистопией наружного отверстия уретры [11]. В свою очередь J.F. Jr. Reed дополнил методику операции O’Donnell – Hirschhorn своим техническим приемом – рассечением «капюшона» уретры в продольном направлении [6]. Таким образом, рецидивирующий посткоитальный цистит рассматривался как заболевание, являющееся следствие определенных врожденных предпосылок в строении нижних отделов урогенитального тракта у женщин (варианты строения девственной плевы, влагалищная дистопия наружного отверстия уретры, наличие «капюшона» уретры и др.).
R.P. O’Donnell, R.C. Hirschhorn, J.F. Jr. Reed, будучи основоположниками хирургии посткоитального цистита, рассматривали проблему как следствие врожденных анатомических особенностей (гипермобильности наружного отверстия уретры), обусловленной вариантами строения и растяжимостью девственной плевы, влагалищной дистопией наружного отверстия уретры. Но приведенное нами описание двух клинических случаев свидетельствует о том, что рецидивирующий посткоитальный цистит может быть следствием не только врожденных анатомических предпосылок, но и приобретенных изменений урогенитальной области вследствие операций или травм.
У пациентки из приведенного клинического случая №1 деструкция уретры I ст., возникшая вследствие неоднократных трансуретральных вмешательств и бужирования уретры в детстве явилась приобретенной влагалищной дистопией уретры. Деформация наружного отверстия уретры по типу «замочной скважины» с формированием подрытого края привела к уменьшению анатомической длины задней стенки уретры и реализации механизма рецидивирования посткоитального цистита аналогичного таковому при врожденных анатомических предпосылках. Дистальная уретропластика позволила восстановить нормальную длину уретры, форму и расположение наружного отверстия уретры и таким образом предотвратить рецидивы посткоитального цистита. Деструкция уретры у женщин может проявляться не только недержанием мочи или разбрызгиванием струи мочи, но приводить к рецидивам посткоитального цистита. Еще в 1989 г. О.Б. Лоран отмечал в своей диссертации, посвященной посттравматической деструкции мочеиспускательного канала у женщин: «Основным симптомом при деструкции мочеиспускательного канала независимо от степени разрушения нижних мочевых путей является непроизвольное выделение мочи из влагалища [12]. Однако, клиническая симптоматика посттравматической деструкции уретры достаточно разнообразна и во многом определяется присоединившимися воспалительными осложнениями на различных уровнях мочеполовой системы», что позже было подтверждено в других публикациях [13, 14].
У второй пациентки имела место «высокая» промежность, сформированная в результате перинеопластики и леваторопластики, что привело к перераспределению натяжения тканей интроитуса и малых половых губ, возникающего при половом контакте, и к появлению приобретенной гипермобильности наружного отверстия уретры. Восстановление нормальных анатомических взаимоотношений путем рассечения кожи задней спайки половых губ, промежности и слизистой оболочки интроитуса и последующего их сшивания в поперечном направлении устранило гипермобильность уретры и, соответственно, рецидивы посткоитального цистита.
У обеих пациенток операции были дополнены билатеральной гименотомией. Но в случае приобретенного характера посткоитального цистита целесообразность выполнения данного хирургического этапа остается дискутабельной.
ЗАКЛЮЧЕНИЕ
Пациентки с рецидивирующим посткоитальным циститом представляют собой неоднородную группу с этиологической точки зрения. Подробный анализ жалоб и анамнеза заболевания, а также причин, условий и времени возникновения рецидивов цистита способствует выяснению патогенеза заболевания в каждом конкретном случае, избегая шаблона мышления «посткоитальный цистит – транспозиция наружного отверстия уретры».
ЛИТЕРАТУРА
- Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Dis Mon 2003 Feb;49(2):53-70. https://doi.org/10.1067/mda.2003.7.
- Bergamin PA, Kiosoglous AJ. Non-surgical management of recurrent urinary tract infections in women. Transl Androl Urol 2017 Jul;6(Suppl 2):S142-S152. https://doi.org/10.21037/tau.2017.06.09.
- Stamatiou C, Bovis C, Panagopoulos P, Petrakos G, Economou A, Lycoudt A. Sex-induced cystitis-patient burden and other epidemiological features. Clin Exp Obstet Gynecol 2005;32(3):180-182.
- Hirschhorn RC. Urethral-hymeneal fusion: a surgically correctable cause of recurrent cystitis. Obstet Gynecol 1965;26(6):903-908.
- Lawton SK. Urethral-hymenal fusion & recurrent UTI. Kans Med 1987 May;88(5):150-3.
- Reed JF Jr. Urethral-hymenal fusion: a cause of chronic adult female cystitis. J Urol 1970;103(4):441-446. https://doi.org/10.1016/s0022-5347(17)61977-3.
- Stamatiou C, Bovis C, Panagopoulos P, Petrakos G, Economou A, Lycoudt A. Sex-induced cystitis-patient burden and other epidemiological features. Clin Exp Obstet Gynecol 2005;32(3):180-182.
- O’Donnell RP. Relative hypospadias potentiated by inadequate rupture of the hymen: a cause of chronic inflammation of the lower part of the female urinary tract. J Int Coll Surg 1959(32)374-388.
- Hirschhorn RC. Urethral-hymeneal fusion: a surgically correctable cause of recurrent cystitis. Obstet Gynecol 1965;26(6):903-908.
- Hirschhorn RC. Urethral-hymenal fusion. J Urol 1966;96(5):784-789. https://doi.org/10.1016/s0022-5347(17)63350-0.
- O’Donnell RP. An intrapartum surgical technic for the prevention of chronic honeymoon urethritis. Is there a relationship between obstetric methods and significant asymptomatic bacteriuria? Int Surg 1968;50(5):427-434.
- Лоран О.Б. Постравматическая деструкция мочеиспускательного канала у женщин. автореф. дисс. д-ра мед. наук. М., 1989. 35 с. URL: https://dlib.rsl.ru/viewer/01000073860#? page=1. [Loran O.B. Post-traumatic destruction of the urethra in women: author. diss. Dr. med. Sci. [thesis] M., 1989.35 p. URL: https://dlib.rsl.ru/viewer/01000073860#?page=1. (In Russian)].
- Лоран О.Б, Синякова Л.А., Косова И.В. Лечение рецидивирующих инфекций нижних мочевых путей. Медицинский совет 2007(2):16-197[Laurent O.B, Sinyakova L.A., Kosova I.V. Treatment of recurrent lower urinary tract infections. Medical Advice = Meditsinskiy sovet 2007(2):16-197.(In Russian)].
- Лоран О.Б. Современные аспекты диагностики и лечения хронического цистита у женщин. Урология 2015(6):7-12 [Laurent O.B. Modern aspects of diagnosis and treatment of chronic cystitis in women. Urology = Urologiya 2015(6):7-12. (In Russian)].
Тематики и теги
Журнал
Частое развитие и рецидивирование цистита у женщин связано с анатомическими особенностями уретры – малой длиной, большей шириной и близостью к влагалищу и анальному отверстию.
Вероятность инфицирования значительно возрастает при влагалищной эктопии и/или гипермобильности наружного отверстия уретры.
Влагалищная эктопия –расположение наружного отверстия уретры на границе или на передней стенке влагалища
Гипермобильность – повышенная подвижность наружного отверстия и дистального отдела уретры у женщин в связи с наличием уретрогименальных спаек
При каждом половом акте происходит смещение наружного отверстия уретры во влагалище, ввиду чего осуществляется непрерывный ретроградный заброс микрофлоры влагалища в уретру, которая в свою очередь является постоянным источником инфицирования нижних мочевыводящих путей. Это получило название посткоитальный цистит
У большинства больных этой группы наличие гименальных спаек, тесно связанных с дистальным отделом уретры, приводит так же к болезненному половому акту, что снижает качество жизни пациенток.
Уретрогименальные спайки (остатки девственной плевы)
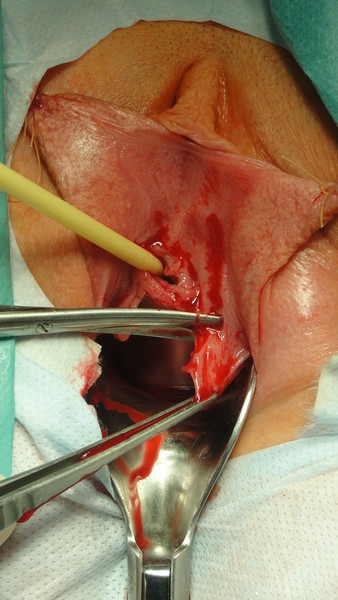
Иссечение уретрогименальной спайки
Малая эффективность консервативной терапии, длительность и тяжесть заболевания приводит к эмоциональным и психическим расстройствам. Немаловажный факт, что пациентки отмечающие рецидив после каждого коитуса и болезненные ощущения при половом акте, вынуждены отказываться от половой жизни, что может повлиять на семейные взаимоотношения.
Диагноз позволяют подтвердить характерные жалобы и анамнез заболевания, а также осмотр с проведением специального теста О”Доннел-Хиршхорна, позволяющего выявить дистопию уретры, оценить степень смещения наружного отверстия уретры во влагалище (рисунки снизу).
Транспозиция дистального отдела уретры является эффективным хирургическим методом лечения при гипермобильности и влагалищной эктопии уретры у женщин.
ОПЕРАЦИЯ: ЭКСТРАВАГИНАЛЬНАЯ ТРАНСПОЗИЦИЯ УРЕТРЫ ПО Б. К. КОМЯКОВУ
Транспозиция уретры – перемещение наружного отверстия мочеиспускательного канала – операция, которая заключается в том, что выходное отверстие уретры перемещается чуть выше места его расположения, на 1-1,5 см ближе к клитору (рисунки снизу). Тем самым, во время полового акта снижается вероятность его инфицирования и возникновения посткоитального цистита или уретрита. Операция выполняется под общей или спинальной анестезией, достаточно легко переносится пациентками. После операции на 1 день устанавливается мочевой катетер. Затем в течение 2-3 недель необходимо соблюдать рекомендации по ограничению тяжелой физической нагрузки и половой покой.

Если вы длительное время страдаете от рецидивирующего цистита, при котором:
- обострения заболевания имеют явную связь с половым актом,
- антибактериальная терапия, дает лишь кратковременный эффект,
возможно, Вам показана именно эта непродолжительная, но эффективная операция, позволяющая в 85-90% устранить причину заболевания. Санкт-Петербургский научно-практический центр урологии располагает наибольшим в Северо-Западном регионе опытом хирургии женской уретры. Нами разработана и запатентована новая техника выполнения данной операции, позволяющая более надежно фиксировать наружное отверстие уретры и предотвратить смещение его при половом акте во влагалище. Мы будем рады Вам помочь!
Подробнее: Экстравагинальная транспозиия уретры по Б.К. Комякову в лечении посткоитального цистита
Показательные операции и мастер-класс по хирургическому лечению гипермобильности Уретры
18 мая в Александровской больнице Санкт-Петербурга доцентом кафедры урологи СЗГМУ им И.И. Мечникова Очеленко Виктором Алексеевичем по приглашению коллег проведены показательные операции и мастер-класс по хирургическому лечению гипермобильности Уретры и посткоитального цистита по авторской методике профессора Комякова. Описаны и обсуждены с оперирующими урологами технические особенности и нюансы выполнения данной операции.
Урологическй конгресс Европейского общества урологов
Копенгаген 16-20 марта 2018г.
Сотрудники Научно-практического центра урологии приняли участие в работе крупнейшего урологического конгресса Европейского общества урологов, принявшего делегатов с различных стран Европы, Азии и США. В рамках работы конгресса, проходившего в Копенгагене с 16 по 20 марта 2018г. профессор Комяков Борис Киррилович и доцент Очеленко Виктор Алексеевич представили мировой урологической общественности результаты разработанной в центре операции – Экстравагинальной транспозиции уретры по Комякову, применяемой при посткоитальном цистите. Доклад и постерная презентация вызвали оживленный интерес со стороны зарубежных коллег. В рамках дискуссии достигнуты договоренности о проведении мастер-классов и показательных операций для специалистов из клиник Германии, Швейцарии и коллег из Украины в нашем центре.
Опущение и выпадение внутренних половых органов (генитальный пролапс) – это состояние, при котором органы малого таза (мочевой пузырь, уретра, тело и шейка матки, влагалище и передняя стенка прямой кишки) образуют грыжевое выпячивание в просвет влагалища, выходящее на поздних стадиях за пределы половой щели.
стадии пролапса гениталий
Что такое пролапс гениталий
Опущение тазовых органов происходит поэтапно, матка понемногу смещается в сторону выхода из влагалища вместе с прилегающими органами. Влагалище постепенно изменят форму – провисает либо одна стенка (передняя или задняя), либо обе. Если не принимать никаких мер, то через время матка может полностью выпасть наружу, что существенно нарушит качество жизни.
Милые женщины, не доводите себя до такого состояния, когда ничего уже нельзя сделать – только операция и удаление матки! Цена приема врача-гинеколога – ничто по сравнению с ценностью вашего здоровья.
Причины развития пролапса гениталий
В следствие снижения тонуса мышечной структуры, с течением времени развивается пролапс тазовых органов у женщин. Это может быть связано с генетической или расовой предрасположенностью (чаще встречается у азиаток), но есть еще и другие причины.
- Многократные или тяжелые роды крупным плодом, сопровождающиеся разрывом тканей.
- Тяжелый физический труд, ношение и подъем тяжестей (более 7-8 кг).
- Возрастные изменения и связанные с ними нарушения гормонального фона, снижение выработки коллагена.
- Проблемы с желудочно-кишечным трактом, хронические запоры, ожирение.
- Опущение тазовых органов может спровоцировать беременность, начиная с 21-ой недели.
Профилактика и прогноз при доброкачественных опухолях уретры
Образ жизни и внимательное отношение к своему организму, помогут сохранить здоровье. Вот меры предупреждения развития опухолей:
- лечение хронических уретритов;
- избегание случайных половых связей;
- тщательная личная гигиена;
- своевременное удаление полипов уретры у женщин;
- при появлении первых симптомов обратиться к урологу и пройти необходимое обследование и терапию;
- здоровый образ жизни.
При доброкачественных опухолях мочеиспускательного канала прогнозы весьма благоприятные при бдительности со стороны врача и больного, своевременности лечения.
Симптомы пролапса гениталий
На первых этапах болезнь никак не проявляется, а незначительные отклонения могут быть обнаружены только на гинекологическом обследовании. Позднее возникают тянущие боли в нижней части живота, в области поясницы, которые усиливаются и отдают во влагалище при движении. Кроме этого, могут появиться:
- белые выделения, не имеющие запаха, по консистенции похожие на слизь;
- дискомфорт при опорожнении или напряжении брюшных мышц;
- невозможность удержать мочу;
- болезненность и кровянистые выделения после полового акта;
- частые запоры, недержание газов;
- на выходе из влагалища может прощупываться мягкое, подвижное образование (провисшая стенка).
Симптомы доброкачественных опухолей уретры
Доброкачественные опухоли уретры проявляются различными симптомами, зависящими от размеров, мест расположения, тканевой структуры. Основное число опухолей мочеиспускательного канала обладают медленным и длительным ростом, не вызывая при этом никаких нарушений, бессимптомно. Ранние, имеющие схожесть признаки опухолей уретры, это:
- чувство жжения и зуд в мочеиспускательном канале;
- дискомфортное мочеиспускание;
- нарушения мочеиспускания в виде ложных позывов;
- раздвоение или разбрызгивание (у мужчин) струи, частичное недержание мочи;
- режущие боли при частом опорожнении мочевого пузыря, после него и без него, гноеотделение из уретры (при добавлении уретрита или восходящего цистита);
- ухудшение проходимости мочеиспускательного канала из-за полипов или папиллом, ведущее к полной закупорке его и остановке мочевыводящей функции канала;
- кровоточивость — от небольшой кровоточивости при контакте с опухолью до обильного и постоянного кровотечения из уретры (уретроррагии);
- болезненность полового акта у женщин;
- нарушения половых функций — появление крови в сперме, непроизвольное частое или постоянное выделение спермы, преждевременное семяизвержение, беспричинные эрекции и другие;
- набухание слизистых половых органов, кожного покрова промежности с обильным отделяемым при наличии кондилом;
- наличие видимых/ощущаемых или выпадающих новообразований в районе наружного отверстия уретры.
Классификация пролапса гениталий
Различают пролапс тазовых органов четырех видов, в зависимости от тяжести и длительности заболевания.
- 1-я степень – опущение матки незначительно, на одну треть от длины влагалища.
- При 2 степени органы таза доходят до анатомических границ влагалища, не выходя за них.
- Пролапс гениталий 3 степени характеризуется частичным выходом органа из влагалища, но тело матки все еще остается внутри.
- 4-я степень – органы полностью выпадают за анатомические границы влагалища.
Существует классификация пролапса гениталий по форме:
- опущение свода влагалища – самый легкий вид болезни, на начальных этапах которого достаточно выполнения специального комплекса гимнастических упражнений;
- опущение передней стенки влагалища вместе с мочевым пузырем называется цистоцеле;
- задней стенки вместе с прямой кишкой – ректоцеле;
- опущение матки (может быть полным или неполным);
- образование грыжи, заполненной петлями тонкой кишки, вместе с опущением одной или обеих стенок влагалища – энтероцеле.
Диагностика генитального пролапса
Любая женщина должна знать, что делать при опущении стенок влагалища. Конечно же, первым делом нужно как можно скорее посетить врача.
Для постановки точного диагноза гинеколог проводит первичный опрос пациентки на предмет перенесенных и имеющихся болезней, количества детей, как протекала беременность и роды. Затем проводится гинекологический осмотр на кресле. В случае необходимости врач может дополнительно назначить УЗИ органов малого таза, лабораторные анализы мочи, крови, кольпоскопию (осмотр матки при ярком освещении и увеличении в несколько раз).
Иногда при пролапсе гениталий требуется дополнительное обследование у уролога или проктолога.
Диагностика доброкачественных опухолей уретры
Как при любом заболевании, особенно опухолевом, диагностика — точная и своевременная — крайне важна и в данном случае. При отсутствии симптомов и незначительных размерах новообразований установить диагноз получается крайне редко. Диагностическая программа от врача-уролога при наличии жалоб пациента должна состоять из следующих мероприятий:
- осмотр и пальпация опухоли уретры;
- трансвагинальное УЗИ;
- лабораторное исследование (2-х стаканная проба);
- бактериологическое исследование мазка из уретры;
- ПЦР диагностика инфекций половых органов;
- микроскопическое исследование мазка из мочеиспускательного канала;
- исследование отпечатков опухолей;
- влагалищное исследование с экспертизой размеров новообразования, характера поверхности, состояния основания или ножки или провести уретроскопию с уретрографией и биопсией.
В процессе обследований на обнаружение доброкачественной опухоли уретры выделяют и отличают от выпадения уретры, рака мочеиспускательного канала, опухолей вульвы и влагалища, атипичных тел и камней уретры.
Окончательный достоверный диагноз устанавливается с помощью цитологического и морфологического анализа биоптата опухолевого образования мочеиспускательного канала.
Лечение опущения и выпадения внутренних половых органов
При диагностировании вагинального пролапса на ранних стадиях проводится консервативное лечение.
- Назначение диеты для улучшения работы ЖКТ, снижения веса и нагрузок на органы. Введение в рацион большего количества фруктов, овощей, цельнозерновых круп, ограничение количества соли (не больше 3 грамм в день).
- Физиотерапевтические процедуры (электрофорез, магнитотерапия).
- Свечи, мази, вагинальные таблетки для улучшения обмена веществ, приведения мышц в тонус.
- Лечебная гимнастика.
- Использование специальных колец (пессариев), которые вводят во влагалище для поддержки опустившихся органов.
- Эксклюзивный современный метод вагинального омоложения – лазерная коррекция. Эта процедура проводится за полчаса, суть ее заключается в выпаривании и прогревании тканей влагалища и вульвы. В результате запускаются процессы регенерации и обновления, образуются новые коллагеновые волокна, сосуды, улучшается кровоснабжение мышц, поддерживающих органы.
Хирургическое лечение пролапса гениталий назначают на третьей и четвертой стадии заболевания.
- Это может быть пластика влагалища, когда удаляют провисшие части стенок методом иссечения.
- В случае недержания мочи под мочеиспускательным каналом устанавливается синтетическая петля, препятствующая произвольному опорожнению.
- Коррекция положения внутренних органов проводится путем установления синтетических сеточек, поддерживающих мышцы.
- В тяжелых случаях на четвертой стадии болезни проводят ампутацию тела матки, оставляя только шейку.
Подробнее о том, какая операция применима в каждом случае.
Кольпорафия – ушивание влагалищных стенок (задняя или передняя кольпорафия). Данным методом можно удалить послеродовые рубцы и сделать влагалищный вход уже.
При диагнозе цистоцеле проводят переднюю кольпорафию с репозицией смещенного органа (мочевого пузыря).
Кольпоперинеорафия восстанавливает целостность промежности и структуры тазового дна методом ушивания задней влагалищной стенки и прилегающих мышц. Иногда при этом используют имплантанты – синтетические армирующие сетки для поддержки органов таза. Такой вид операции называется кольпоперинеолеваторопластикой.
Фиксацию матки при помощи прямокишечно-маточных связок выполняют вместе с передней кольпорафией.
Пациенткам преклонного возраста, не ведущим половую жизнь, пролапс гениталий на последних стадиях устраняют методом серединной кольпорафии Лефора-Нейгебауэра. Операция состоит в сшивании влагалищных стенок, а также полностью исключает дальнейшую половую жизнь, репродуктивную функцию и возможность проведения гинекологического осмотра.
Еще один эффективный метод предотвращения пролапса гениталий для возрастных пациенток – операция Лабгардта (неполный влагалищно-промежностный клейзис). Методика аналогична серединной кольпорафии.
Методом влагалищной экстирпации матки, выпадающий орган удаляют полностью. Эта процедура показана при:
- 4-ой стадии заболевания;
- доброкачественных новообразованиях в матке, достигших больших размеров, так как они способны переродиться в злокачественную форму (фибромы, миомы, узлы);
- некрозе миаматозного узла;
- предраковых заболеваниях.
При пролапсе матки экстирпация проводится совместно с передней и задней кольпорафией.
| Код | Название | Цена |
| 02.00 | Первичный прием врача акушера-гинеколога-эндокринолога | 1 500 руб. |
| 02.01 | Повторный прием врача акушера-гинеколога-эндокринолога | 1 000 руб. |
| 02.02 | Первичный прием врача акушер-гинеколога-эндокринолога, к.м.н., заслуженного врача РФ (Иванова Н.В.) | 2 200 руб. |
| 02.03 | Повторный прием врача акушер-гинеколога-эндокринолога, к.м.н., заслуженного врача РФ (Иванова Н.В.) | 1 500 руб. |
| 02.04 | Консультация акушер-гинеколога-эндокринолога по результатам анализов без назначения лечения | 500 руб. |
| 02.63 | Хирургическая реконструкция тазового дна с использованием сетчатых протезов (передняя стенка влагалища) (без стоимости синтетичского протеза) | 110 000 руб. |
| 02.64 | Хирургическая реконструкция тазового дна с использованием сетчатых протезов (задняя стенка влагалища) с леваторопластикой (без стоимости синтетичского протеза) | 120 000 руб. |
| Все цены клиники мужского и женского здоровья |
Лечение выпадения слизистой оболочки уретры
Осложнения хирургического лечения
Согласно статистическим данным, осложнения во время проведения хирургического лечения пролапса гениталий возникают в 25-ти % случаев. Это в основном легкоустранимые явления – появление гематом при случайном ранении сосудов, кровотечения.
В 5-ти % случаев отмечалось:
- образование спаек;
- заражение крови;
- недержание мочи;
- тромбоз сосудов.
После перенесенной операции необходимо в течение 2-3 месяцев:
- носить компрессионное белье;
- нельзя париться, принимать горячие ванны;
- не жить половой жизнью.
Профилактика пролапса гениталий
Чтобы не пришлось прибегать к таким радикальным мерам, как операционное удаление матки, следует придерживаться нескольких несложных правил.
- Избегать тяжелого физического труда, ношения тяжестей.
- В течение беременности и после рождения ребенка выполнять все рекомендации лечащего врача.
- Правильно питаться, не допускать ожирения.
- Вести активный образ жизни, заниматься физкультурой, плаванием.
- Ежегодно посещать гинеколога.
- При малейшем отклонении и начальных стадиях опущения гениталий, выполнять специальные комплексы упражнений (гимнастика Кегеля).
( 1 оценка, среднее 5 из 5 )
Что такое пролапс слизистой оболочки уретры?
Пролапс слизистой оболочки уретры – это циркулярное выпадение (выворот) слизистой оболочки мочеиспускательного канала через его наружное отверстие.
Почему возникает пролапс слизистой оболочки уретры?
Пролапс слизистой оболочки уретры чаще всего встречается у женщин после наступления менопаузы. Основная причина этого состояния – это возрастные изменения тканей мочеиспускательного канала. После наступления климакса снижается уровень женских половых гормонов (эстрогенов), а поскольку мочеиспускательный канал является гормонально-чувствительным органом, в его тканях начинаются атрофические изменения. Слизистая оболочка уретры истончается, становится легко ранимой и восприимчивой к инфекции. Связки, поддерживающие мочеиспускательный канал ослабевают, и это приводит к расширению и зиянию наружного отверстия уретры. Эти изменения приводят к тому, что слизистая оболочка уретры становится подвижной и циркулярно выдавливается из наружного отверстия уретры. Определённое значение могут иметь тяжёлые физические нагрузки. Часто пролапс слизистой оболочки уретры сочетается с пролапсом матки и стенок влагалища.
Как проявляется пролапс слизистой оболочки уретры?
Женщины с пролапсом слизистой оболочки уретры могут не предъявлять никакие жалобы. Иногда это состояние проявляется дискомфортом при мочеиспускании. Но наиболее частым поводом для обращения к врачу является появление кровяных выделений из половых путей, причина которых – травмирование выпавшей слизистой оболочки уретры нижним бельём и туалетной бумагой. Обычно женщины не могут самостоятельно определить источник кровяных выделений и обращаются к урологу или гинекологу. При осмотре на гинекологическом кресле врач обнаруживает циркулярный выворот слизистой оболочки в области наружного отверстия уретры. Слизистая оболочка ярко красного цвета, легко травмируется и кровоточит при прикосновении. От полипа или карункула уретры пролапс слизистой оболочки отличается отсутствием «ножки» и наличием выворота слизистой оболочки по всей окружности наружного отверстия уретры.
Какое обследование необходимо при пролапсе слизистой оболочки уретры?
Обычно для диагностики данного состояния достаточно осмотра на гинекологическом кресле. В редких случаях, если выпавшая слизистая оболочка сильно изменена, с изъязвлениями, для дифференциальной диагностики с опухолью уретры показано выполнение биопсии слизистой оболочки. Если женщина обратилась с жалобами на кровяные выделения из половых путей и у неё обнаружен пролапс слизистой оболочки уретры, то обязательно проводится осмотр шейки матки в зеркалах, забор мазков с шейки матки для цитологического исследования и ультразвуковое исследование органов малого таза. Это делается для точного определения источника кровяных выделений, чтобы не пропустить сопутствующую патологию шейки матки и эндометрия.
Чем опасен пролапс слизистой оболочки уретры?
Иногда выпавшая слизистая оболочка уретры может ущемляться в наружном отверстии уретры и тромбироваться. Это состояние может проявляться дискомфортом и чувством инородного тела в области наружного отверстия уретры, кровяными выделениями из уретры.
Как лечится пролапс слизистой оболочки уретры?
В большинстве случае небольшого пролапса слизистой оболочки уретры достаточно консервативного лечения – местной заместительной гормонотерапии препаратами женских половых гормонов (эстрогенов). На фоне такого лечения слизистая оболочка влагалища и уретры становится нормальной толщины, в ней улучшается кровообращение, купируются такие симптомы, как сухость и дискомфорт во влагалище, улучшается тонус связочного аппарата уретры.
Если консервативное лечение не эффективно или имеется достаточно выраженный пролапс слизистой оболочки уретры, показано плановое оперативное лечение. Обычно операция проводится под внутривенным наркозом или спинномозговой анестезией влагалищным доступом и заключается в циркулярном иссечении вывернутой слизистой оболочки уретры. На слизистую оболочку по окружности уретры накладывают тонкие рассасывающиеся швы. Мочевой пузырь в течение нескольких дней дренируется мочевым катетером, для уменьшения риска попадания мочи на область швов и улучшения их заживления.
В случае экстренной ситуации – ущемления и тромбоза выпавшей слизистой оболочки уретры – возможна перевязка выпавшей слизистой оболочки у её основания на толстом мочевом катетере. В течение 5 – 7 дней ущемлённая и тромбированная слизистя оболочка отторгается.
Оглавление
- Что такое выпадение слизистой мочеиспускательного канала
- История заболевания
- Определение понятия
- Причины выпадения слизистой уретры
- Патофизиология
- Клинические проявления и симптомы выпадения слизистой уретры
Что такое выпадение слизистой мочеиспускательного канала у женщин
Пролапс уретры представляет собой выпячивание или выпадение слизистой уретры через наружное отверстие мочеиспускательного канала. Это состояние чаще всего встречается у девочек препубертатного возраста и у женщин в постменопаузе.
При осмотре визуализируется округлое, часто «бубликовидное» выпячивание слизистой оболочки и наблюдается сужение просвета наружного отверстия уретры.
Поскольку выпадение слизистой уретры встречается редко, частота ошибочной диагностики высока.
Дифференциальные диагнозы варьируют от простого уретрального карункула до рабдомиосаркомы. Только достаточный опыт врача может помочь избежать неправильных диагнозов и связанных с этим последствий.
История заболевания
Впервые Золинген описал пролапс уретры в 1732 году. Большинство авторов считают, что пролапс уретры ограничивается дистальной уретрой.
В прошлом лечение было в основном хирургическим. В настоящее время консервативная терапия является предпочтительной начальной терапией неосложненного пролапса уретры.
При ущемленном пролапсе уретры, как одного из основных осложнений, требуется хирургическое вмешательство. Описано очень много хирургических манипуляций по поводу лечения выпадения слизистой уретры.
Хирургическое иссечение опущения слизистой у женщин является наиболее быстрым методом излечения и является окончательной терапией. Такие процедуры, как прижигание, криотерапия слизистой уретры на катетере Фоли, больше не практикуются.
Определение понятия
Пролапс слизистой мочеиспускательного канала у женщин определяется как полное выворачивание и выход слизистой уретры из наружного канала (см. рисунок ниже).
Пролапс уретры следует отличать от уретрального карункула, при этом только часть слизистой оболочки уретры выступает наружу и от полипа уретры, который представляет собой опухолевидное образование на ножке или на широком основании.
Причины выпадения слизистой уретры
Точная причина пролапса уретры остается неизвестной, однако было предложено несколько теорий. Эти теории можно разделить на врожденные или приобретенные факторы.
Врожденные факторы включают слабые структуры тазового дна, приводящие к недостаточной поддержке мочеполовой системы и гипермобильности уретры, а так же внутренние аномалии уретры (например, аномально широкая уретра, избыточная слизистая оболочка), нервно-мышечные расстройства, неправильное положение уретры, дефицит эластической ткани органов малого таза.
Приобретенные факторы включают травму во время рождения, длительные вагинальные роды или акушерские «рваные раны», плохое качество тканей у ослабленных и истощенных женщин.
Факторы риска пролапса уретры включают:
- повышение внутрибрюшного давления в результате хронического кашля или запора
- травмы мочеиспускательного канала, в том числе многократные роды
- тяжелые физические нагрузки
- хронический воспалительный процесс органов малого таза
- вес, индекс массы тела, превышающие допустимые показатели
- плохое питание и недостаточная гигиена могут являться дополнительными возможными факторами риска
- снижение уровня эстрогена в период менопаузы, а также нарушение гормонального фона в препубертате.
Пролапс уретры у женщин стал встречаться значительно реже с момента введения эстроген-заместительной терапии.
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online – администратор свяжется с Вами для подтверждения записи

Патофизиология
Пролапс мочеиспускательного канала в первую очередь поражает дистальную женскую уретру.
Расслоение продольных и циркулярного мышечных слоев, вследствие эпизодического повышения внутрибрюшного давления, приводит к полному или круговому выворачиванию слизистой оболочки мочеиспускательного канала через меатус. Отек и скопление пролапсированной слизистой оболочки создают эффект «зажима» вокруг дистальной уретры, препятствуя венозному кровообращению, усиливая сосудистый застой.
Если не лечить, пролапс уретры может прогрессировать до странгуляции и возможного некроза выступающих тканей.
Клинические проявления и симптомы выпадения слизистой уретры
Как уже известно, выделяют два типа пролапса уретры – препубертатный и постменопаузальный.
Клиническая картина различна для обеих групп.
Пролапс в препубертатном возрасте протекает преимущественно бессимптомно. Часто, уретральный пролапс это случайная находка на осмотре у врача. Наиболее распространенным проявлением является кровянистые выделения или пятна на нижнем белье. Гематурия встречается редко. Нарушения мочеиспускания, как правило, редки, но когда они присутствуют, пациенты могут сообщать о дизурии, частом мочеиспускании или интроитальной боли. Дети могут сообщить о генитальной боли, если выпадение слизистой оболочки становится очень большим или, если развились тромбоз и некроз. Известны единичные случаи обструктивного поражения, когда развивается острая задержка мочи вследствие пролапса уретры.
Напротив, у пациентов с пролапсом уретры в постменопаузе часто наблюдаются симптомы:
- кровянистые выделения из мочеполовых органов
- дизурия, частые или повелительные позывы к мочеиспусканию, никтурия
- может наблюдаться как микроскопическая, так и грубая гематурия
- если пролапс мочеиспускательного канала выражен, слизистая может ущемиться, что приводит к венозной обструкции, тромбозу и некрозу пролапсированной ткани. У пациентов с ущемленным пролапсом уретры могут наблюдаться надлобковая боль, дизурия, гематурия и уретральное кровотечение
- также возможна инфекция мочевыводящих путей.
При физикальном обследовании пролапс мочеиспускательного канала проявляется в виде выступающей слизистой оболочки из наружного отверстия уретры. У детей в центре мочеиспускательного канала может наблюдаться розовато-оранжевая застойная масса. Масса может быть болезненной и чувствительной к пальпации. Слизистая оболочка изъязвлена в большинстве случаев и обычно кровоточит при контакте.
У взрослых пролапс мочеиспускательного канала проявляется в виде эритематозной воспаленной слизистой оболочки, выступающей из мочеиспускательного канала. Слизистая оболочка может быть ярко-красной или темно-синюшной. В зависимости от развития процесса, пролапс ткани может быть инфицированным, изъязвленным или некротическим.
Первоначальный диагноз пролапса уретры, поставленный врачом, требует тщательного изучения из-за редкости этого состояния. Дифференциальный диагноз должен включать злокачественное новообразование уретры или влагалища, уретральный карункул, уретероцеле, кондилому и рабдомиосаркому.
Лечение может быть консервативным, при осложненном процессе – хирургическое.