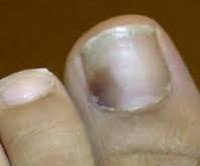
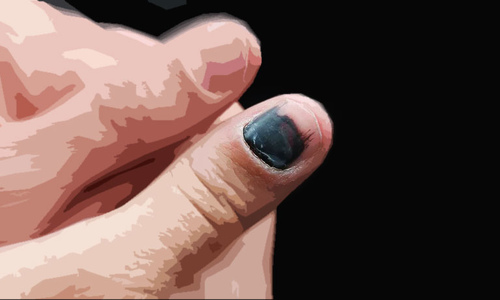
Травма ногтя
Лечение травмы ногтя
Одной из самых частых неприятностей, с которой приходится сталкиваться практически каждому человеку, является травмирование ногтевой пластины. К счастью, в большинстве случаев такие повреждения не вызывают серьезных осложнений и не требуют врачебной коррекции. Однако иногда профессиональное лечение травмы ногтя становится единственным способом, позволяющим избежать негативных последствий.
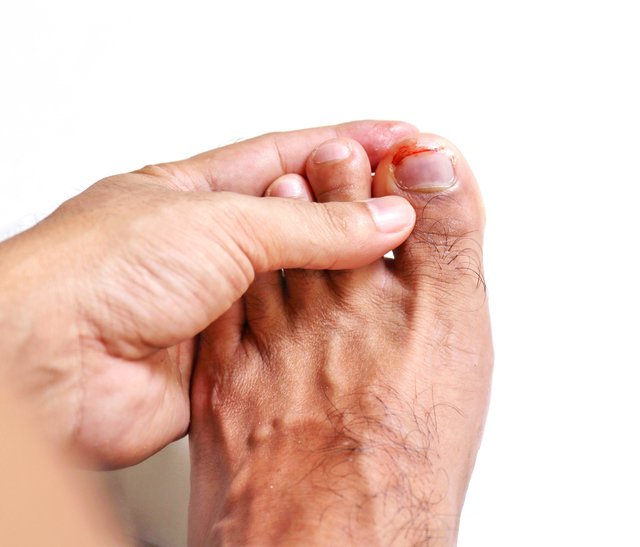
Виды травм ногтей
Травма ногтя на ноге или руке – это механическое повреждение, возникающее вследствие удара, сдавливания, надрыва неаккуратного маникюра или педикюра, воспаления зоны кутикулы. Она может иметь острый или хронический характер.
Первая является результатом сильного кратковременного воздействия. Это может быть удар о твердую поверхность (таким образом чаще всего происходит травма ногтя большого пальца ноги), падение тяжелого предмета, ущемление, производственная травма и пр. Вторая возникает из-за слабого, но длительного или многократного действия. Причиной такого травмирования становятся ортопедические проблемы, ношение тесной обуви, привычка грызть, скоблить или ковырять ногти и т. д.
Острая травма
Острое повреждение практически всегда сопровождается нарушением целостности кровеносных сосудов и появлением подногтевой гематомы (кровоподтека). В данной ситуации фаланга (или весь палец) распухает. Кровь, скопившаяся под ногтевой пластиной, сдавливает близлежащие ткани и вызывает сильную пульсирующую боль. Ноготь вначале синеет, затем начинает чернеть. Через некоторое время он полностью отслаивается от ложа и отпадает.
Иногда происходит частичный или полный отрыв ногтевой пластины. В этом случае кровь выходит наружу, что облегчает состояние пострадавшего, но, в то же время, существенно повышается риск инфицирования.
Хроническая травма
Хроническая травма ногтя на руке или ноге, при которой травмирующий фактор слаб, но его действие долговременно, характеризуется менее выраженными болевыми симптомами. В данной ситуации также появляется подногтевая гематома, но, из-за отсутствия интенсивного кровотечения, она не вызывает сильной боли и отека. Однако развитие патологического процесса проходит по схожему сценарию: ногтевая пластина постепенно синеет, затем чернеет и частично отслаивается от ложа.
Бывают случаи, когда из-за хронической травмы ноготь на пальце начинает отсоединяться от лежащей под ним соединительной ткани без образования гематомы. На участке, подвергающемуся длительному травмирующему воздействию, появляется свободное пространство, а ногтевая пластина приобретает опаловый цвет. Также нередкое явление – поперечные или продольные трещины, которые появляются даже при самом незначительном повреждении.
В конечном счете, хроническое повреждение ногтей не только становится причиной их визуальной непривлекательности, но и приводит к более серьезным последствиям: стойкой деформации, врастанию, гнойному воспалению и т. д. Поэтому, чтобы избежать возможных проблем, необходимо выявить и устранить повреждающий фактор.
Методы лечения травм ногтей в Клинике подологии Полёт
Что делать при травме ногтя? При остром или хроническом травмировании, сопровождающемся появлением подногтевой гематомы, требуется обязательная помощь специалиста. Только врач сможет определить степень повреждения и провести грамотную коррекцию. В Клинике подологии Полёт в Москве применяется 2 способа лечения:
- оперативный (радиоволновое удаление ногтевой пластины);
- терапевтический (аппаратная обработка, протезирование ногтей).
Восстановление ногтя после травмы – достаточно сложный и длительный процесс. После онихолизиса (самопроизвольного отслоения) или радиоволнового удаления, чтобы «молодой ноготок» рос правильно, необходимо выполнять все рекомендации врача. Если же нарушается форма ногтевого ложа, происходит деформация ногтевой пластины или вообще не растет ноготь после травмы, то в таком случае пациенту проводится протезирование (установка искусственной пластины).
Стоимость лечения
Стоимость лечения травмы ногтя рассчитывается в индивидуальном порядке, с учетом объема поражения и способа коррекции. Кроме того, в неё входит цена анестезии, расходных материалов и лекарственных средств. Также при формировании окончательной стоимости учитываются услуги подолога (первичные и повторные консультации), травматолога-ортопеда, хирурга и других профильных специалистов. Ориентировочные цены на прием врачей указаны на сайте, в прайс-листе Клиники подологии Полёт.
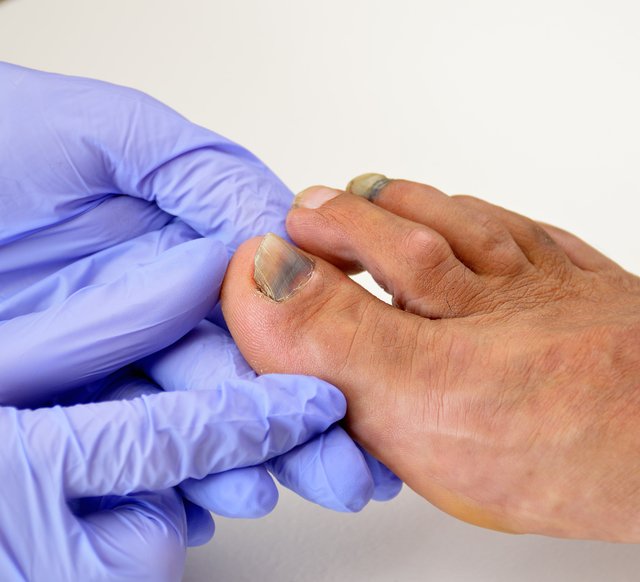
Эффективные и безопасные методы лечения, применяющиеся в Клинике подологии Полёт, позволяют даже при самых тяжелых травмах достигать максимально положительного результата. Наглядным примером тому являются фотографии, сделанные до и после подологической коррекции.
Если с Вами произошла неприятная ситуация, приведшая к травмированию ногтевой пластины, не стоит откладывать визит к специалисту. Для записи на прием к врачу Клиники подологии Полёт в Москве звоните по номеру, указанному в разделе «контакты».
Ведущий подолог Клиники подологии Полёт Мария Николаевна Полецкая о травме ногтя:
Лечение травмы ногтевой пластины в Клинике подологии Полёт
Читать далее
Фото до и после лечения
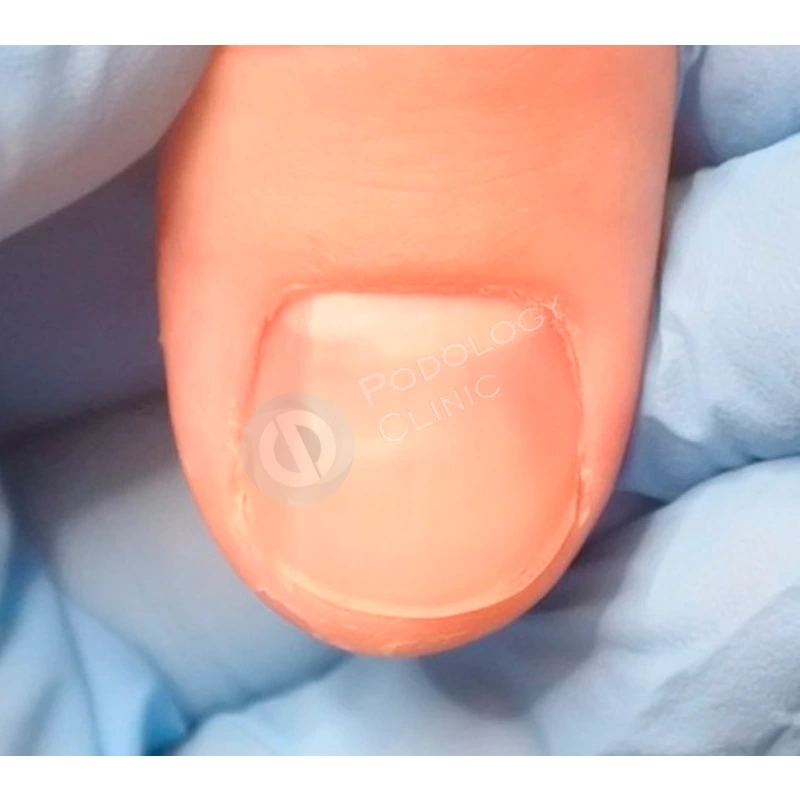
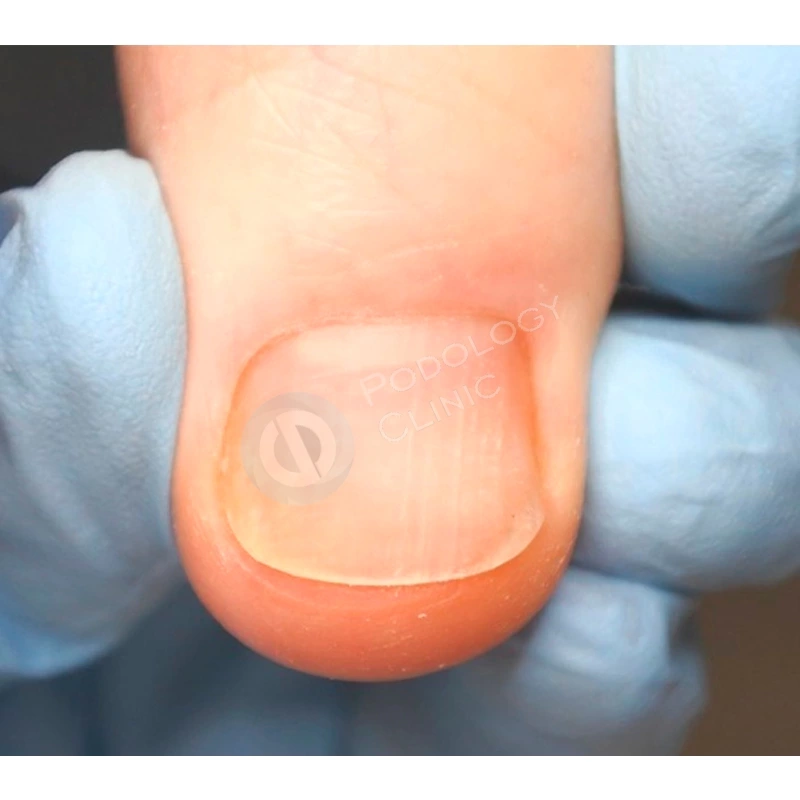
Случай 1
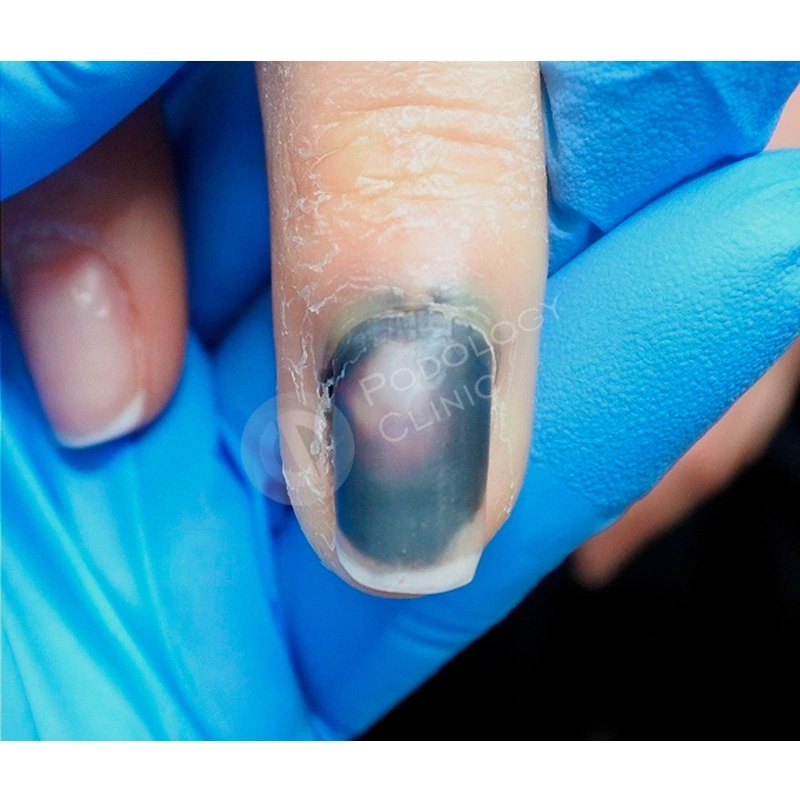
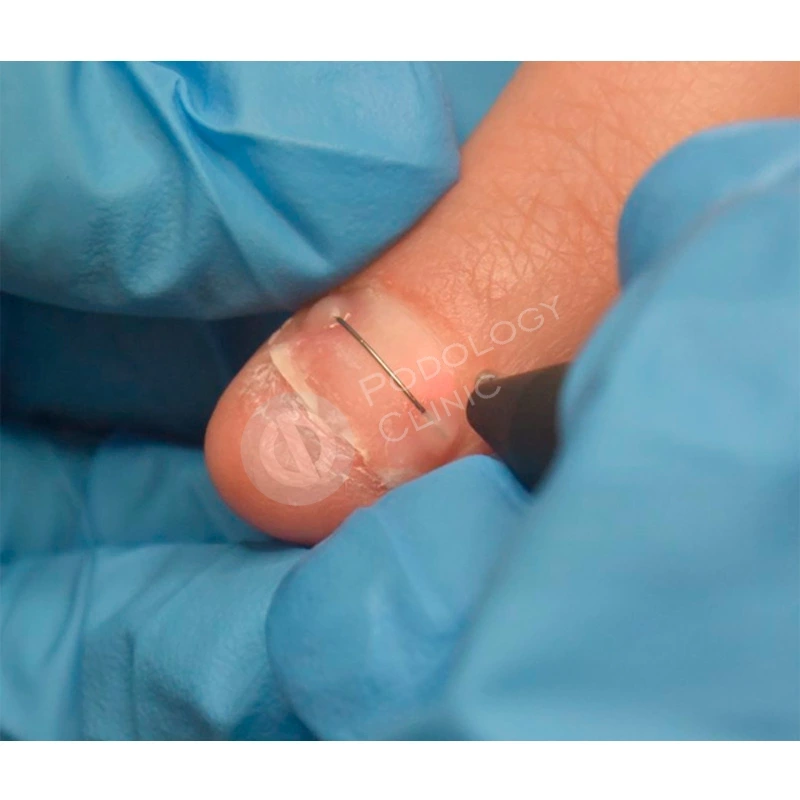
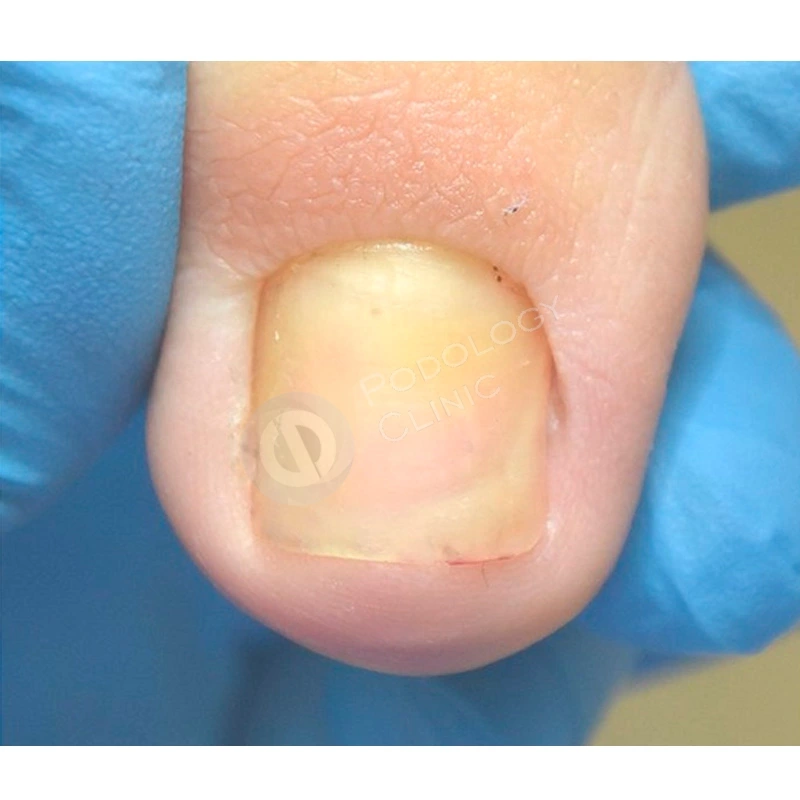
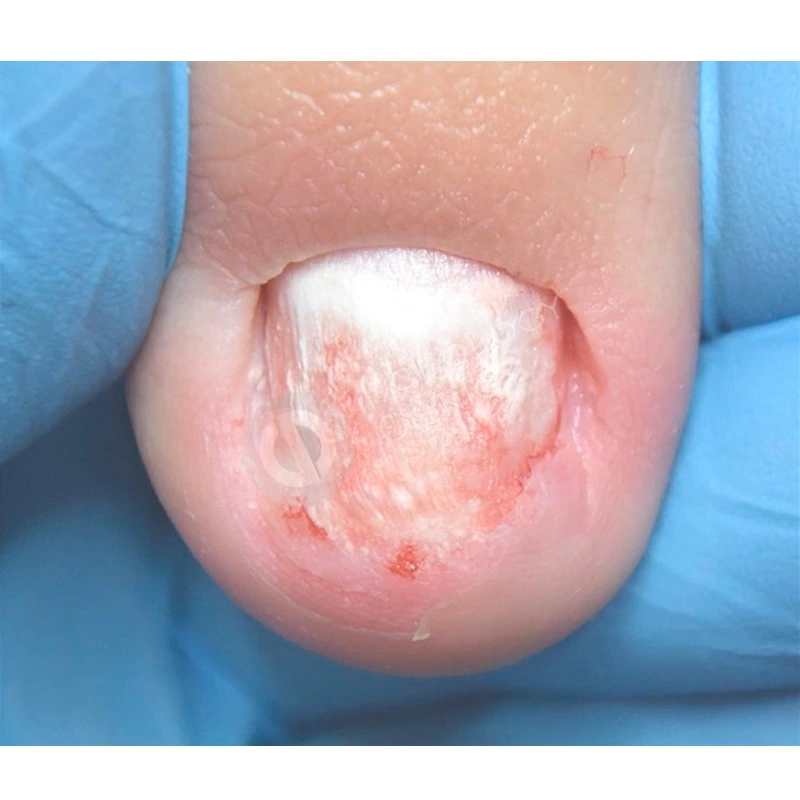
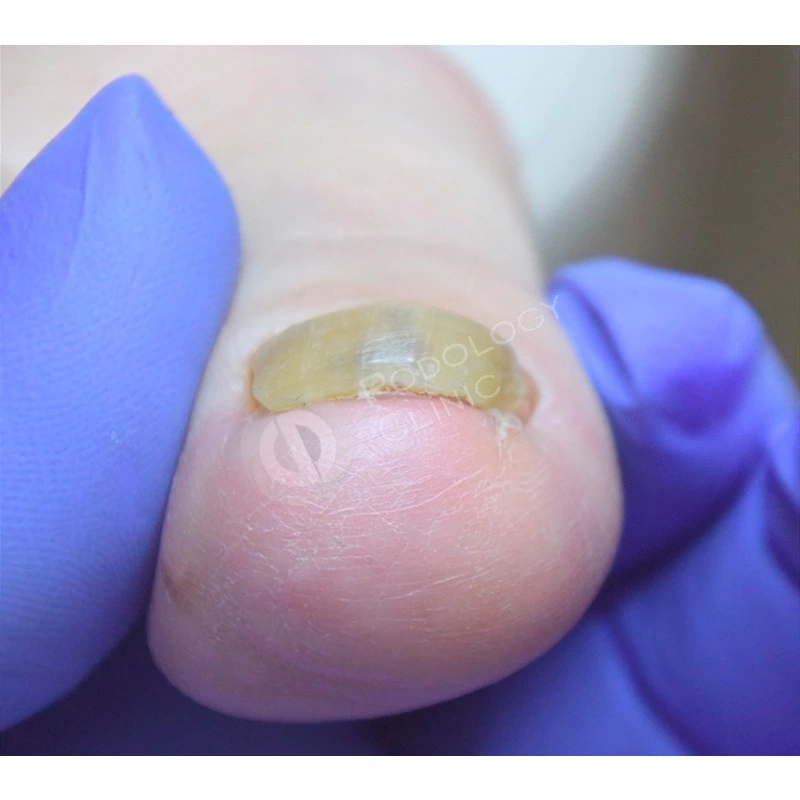
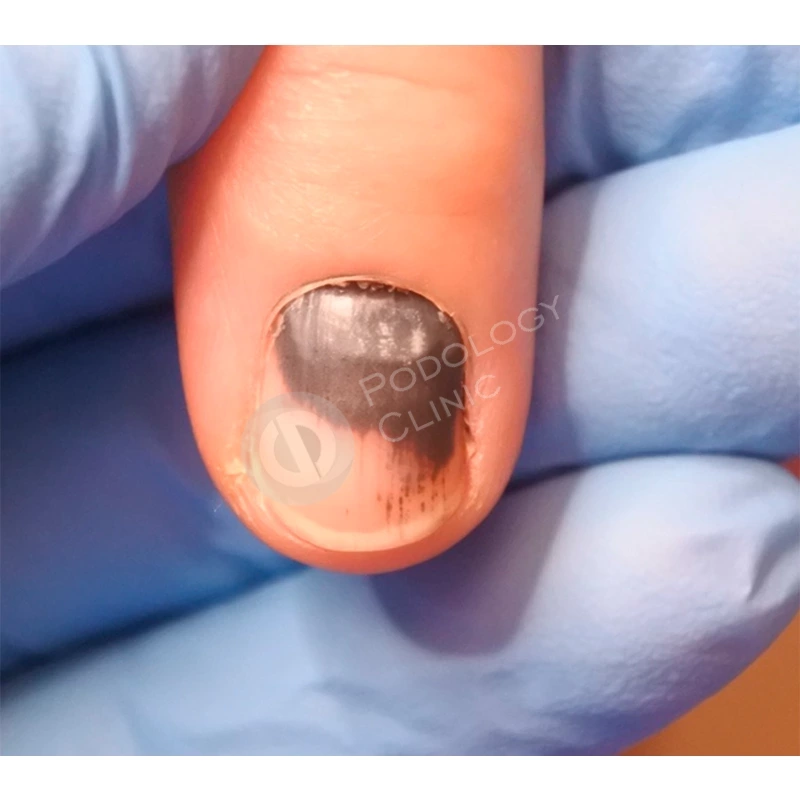
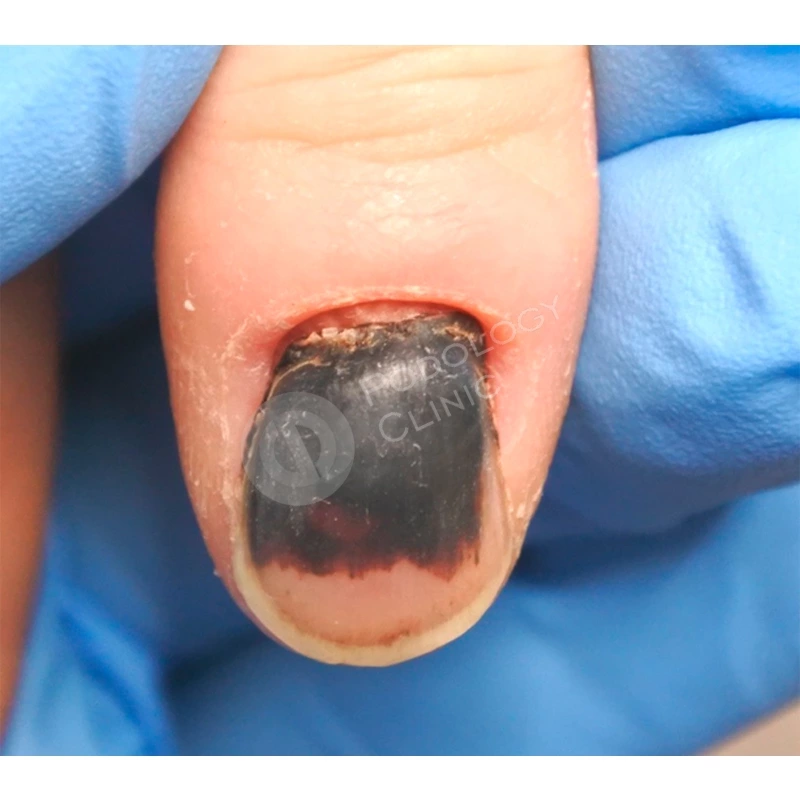
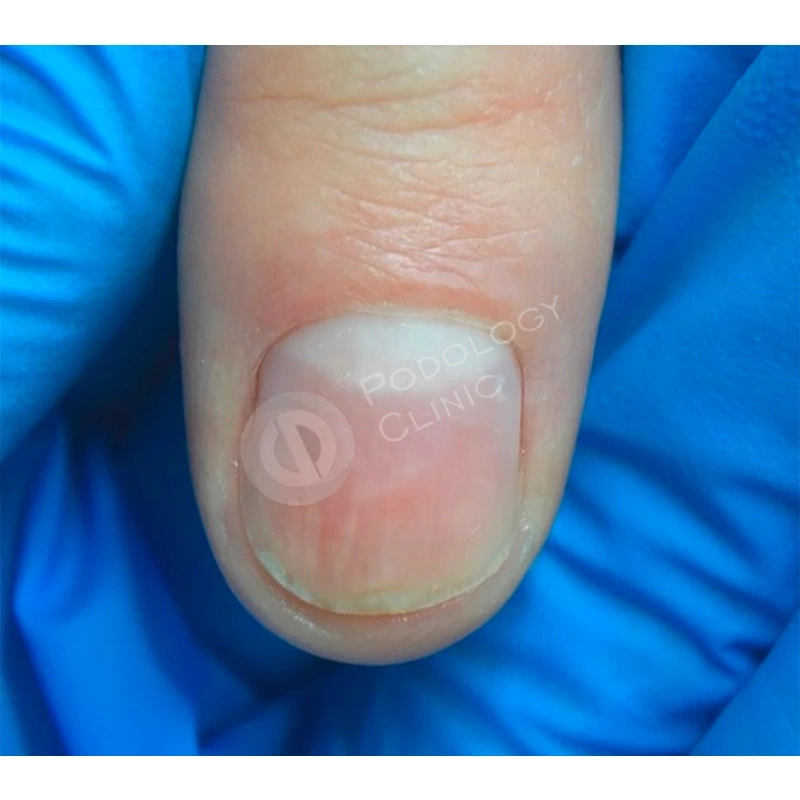
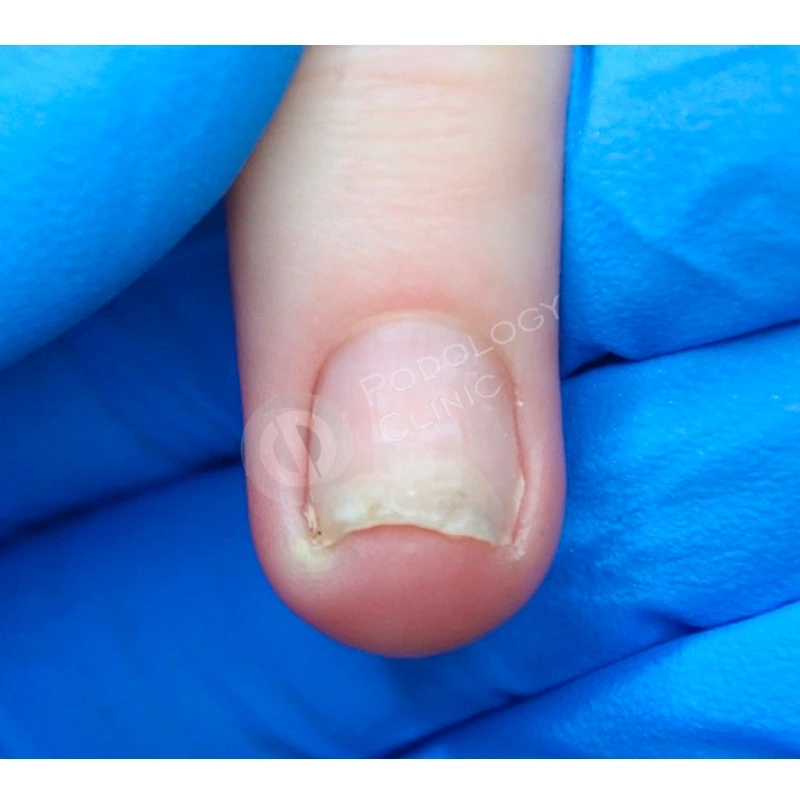
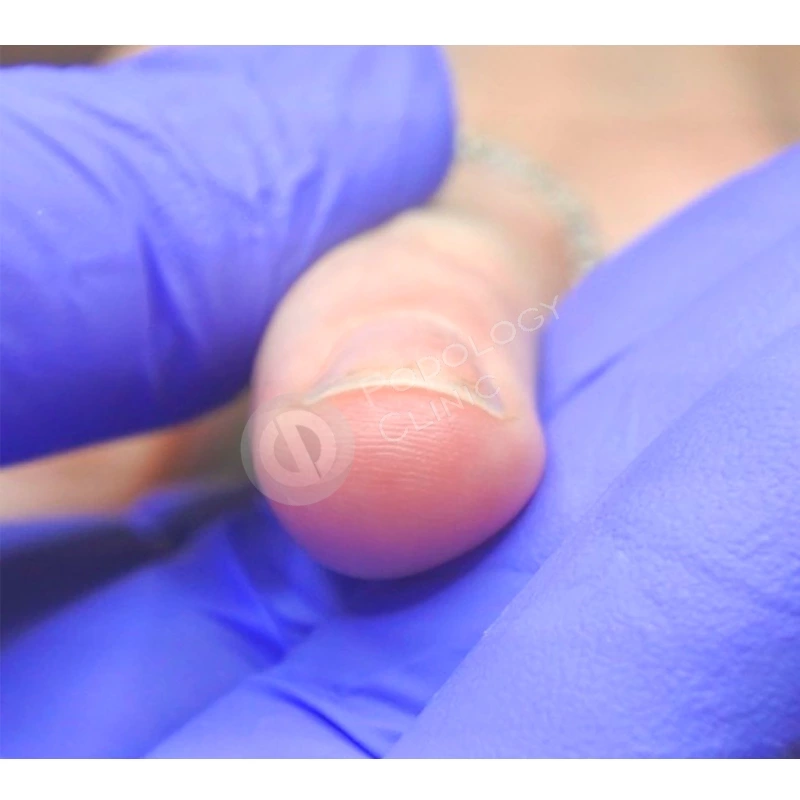
Пациентка 38 лет травмировала ногтевую пластину 3-го пальца правой кисти 2 недели назад, прищемила дверью автомобиля. Под ногтевой пластиной сформировалась гематома.
Ногтевая пластина полностью отслоилась, субъективно беспокоит ощущение распирания, болезненность.
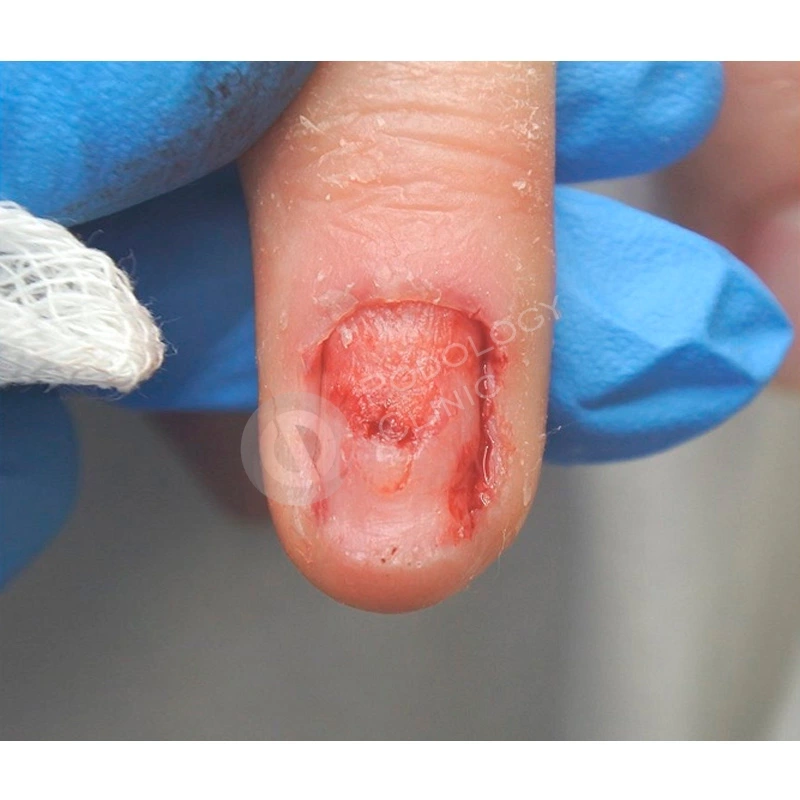
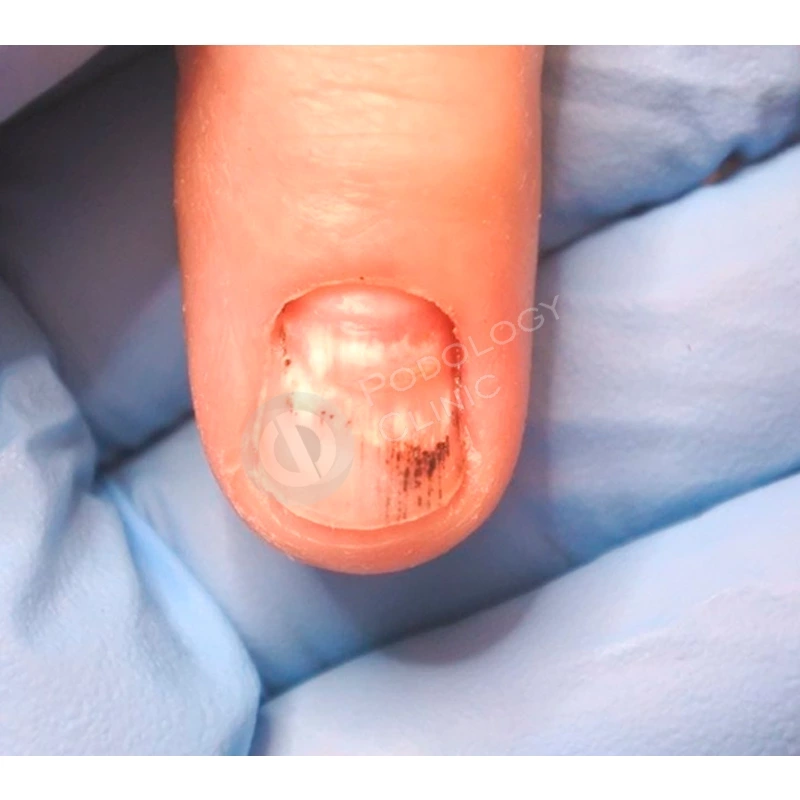
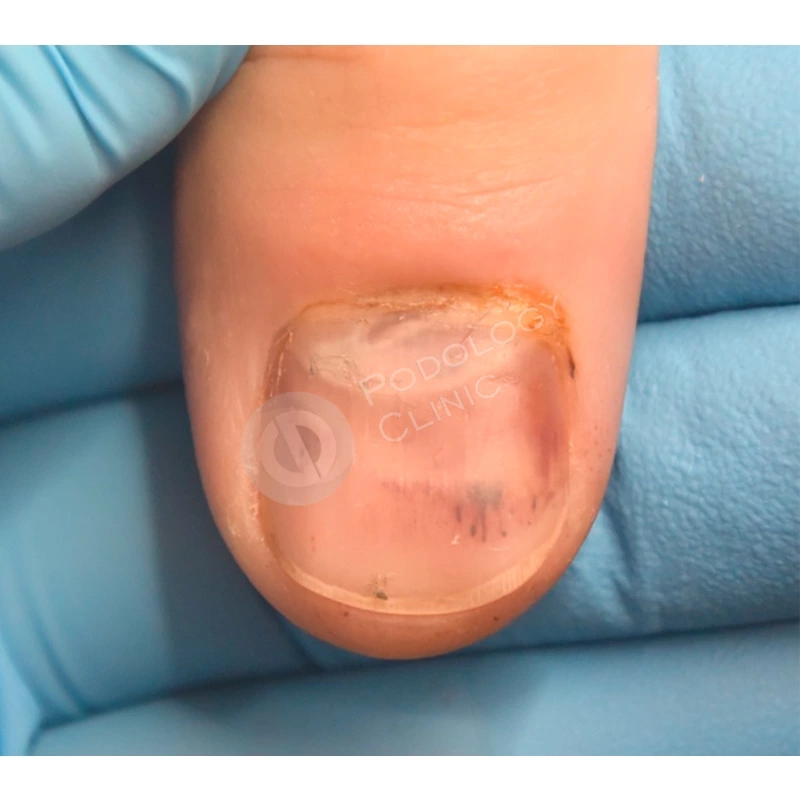
Травмированная ногтевая пластина была удалена хирургом под местной анестезией.
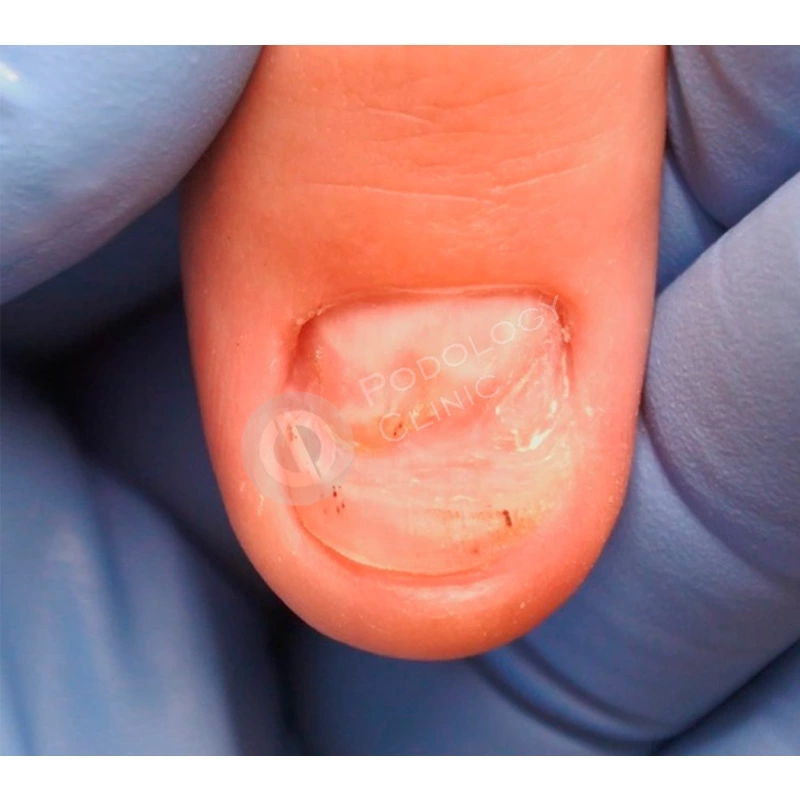
По мере отрастания подологом проводились восстанавливающие чистки ногтевой пластины 1 раз в 3 недели. Наружно пациентка использовала рекомендованный витаминизированный концентрат.
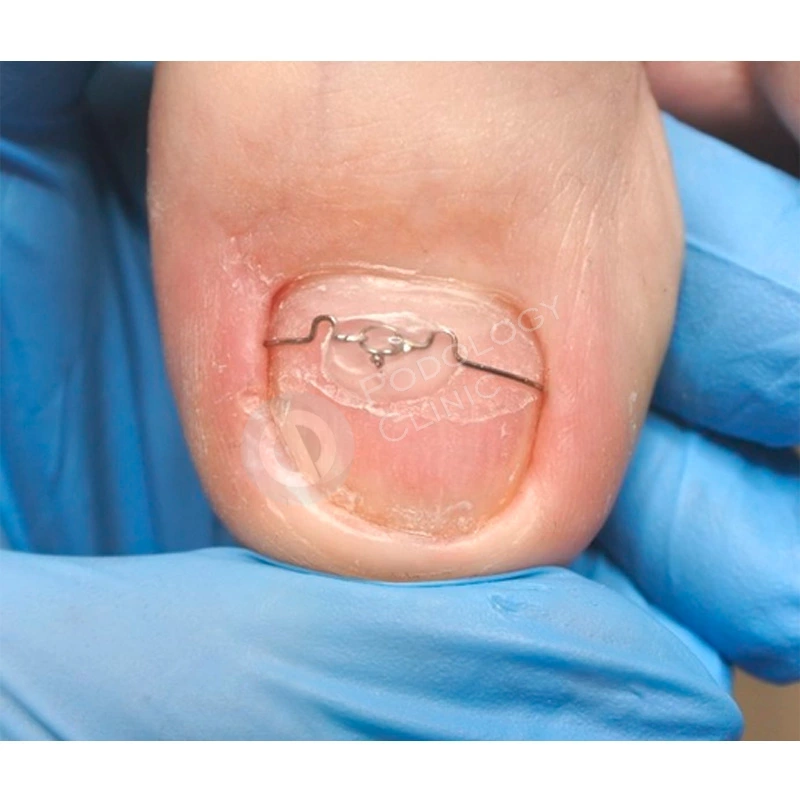
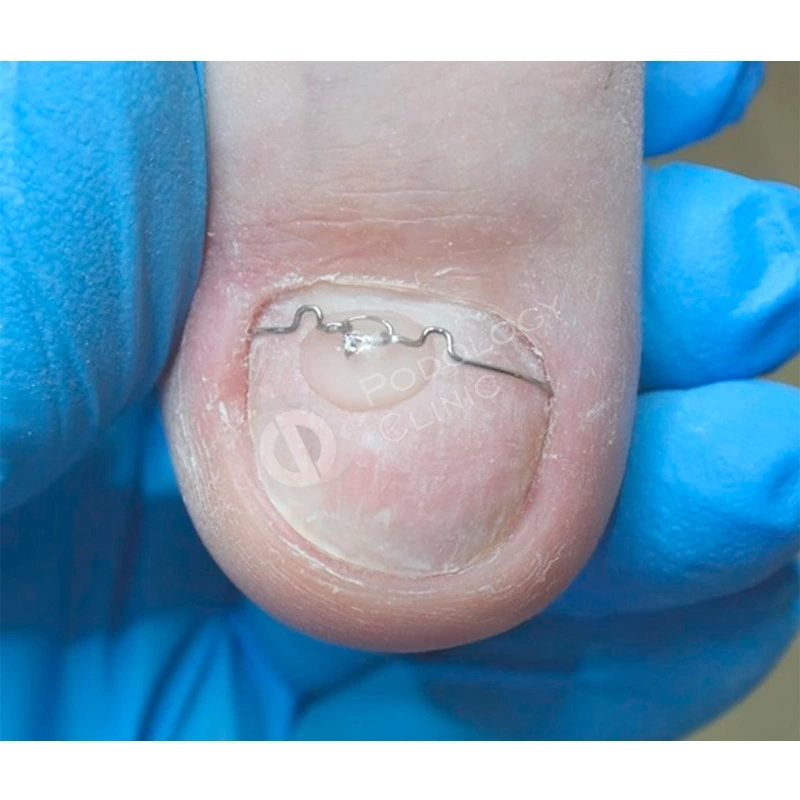
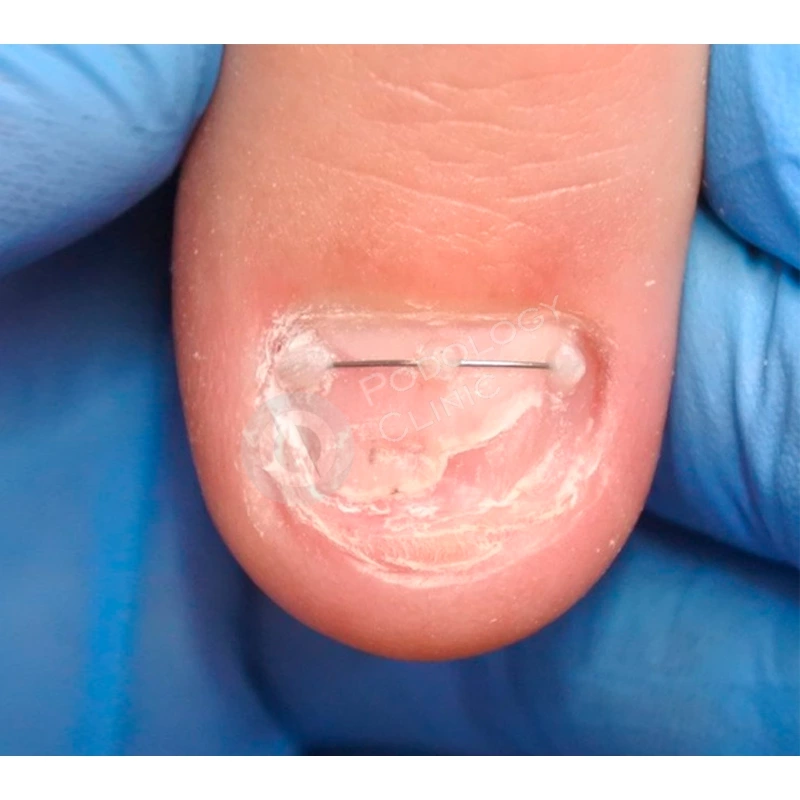
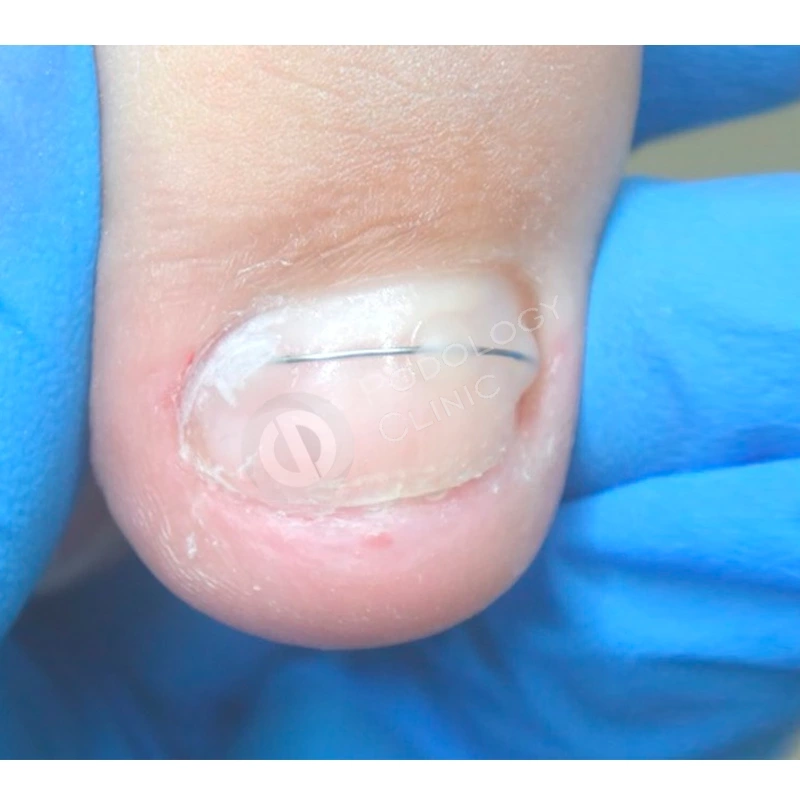
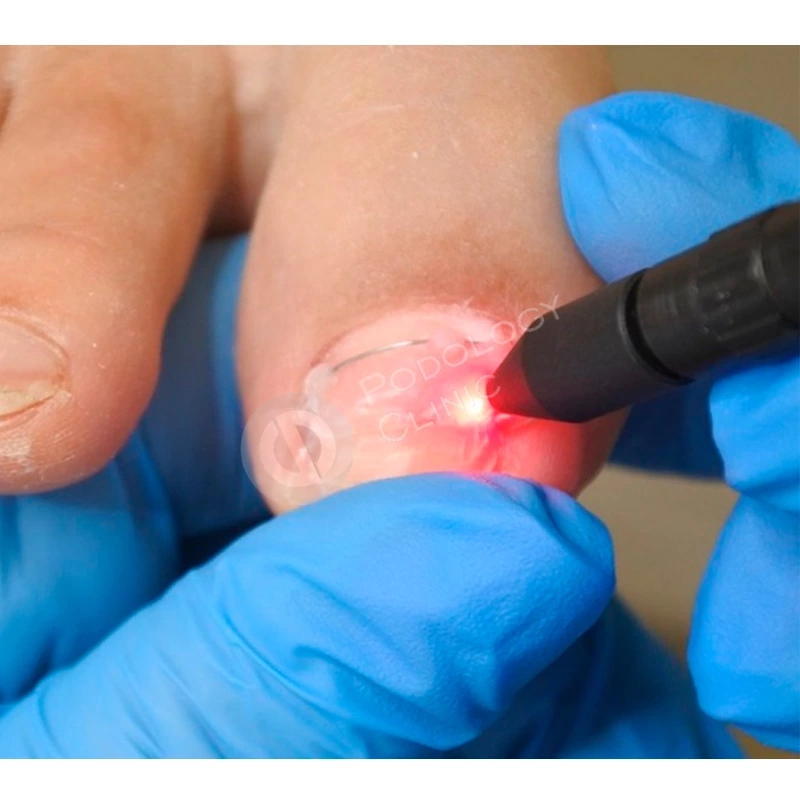
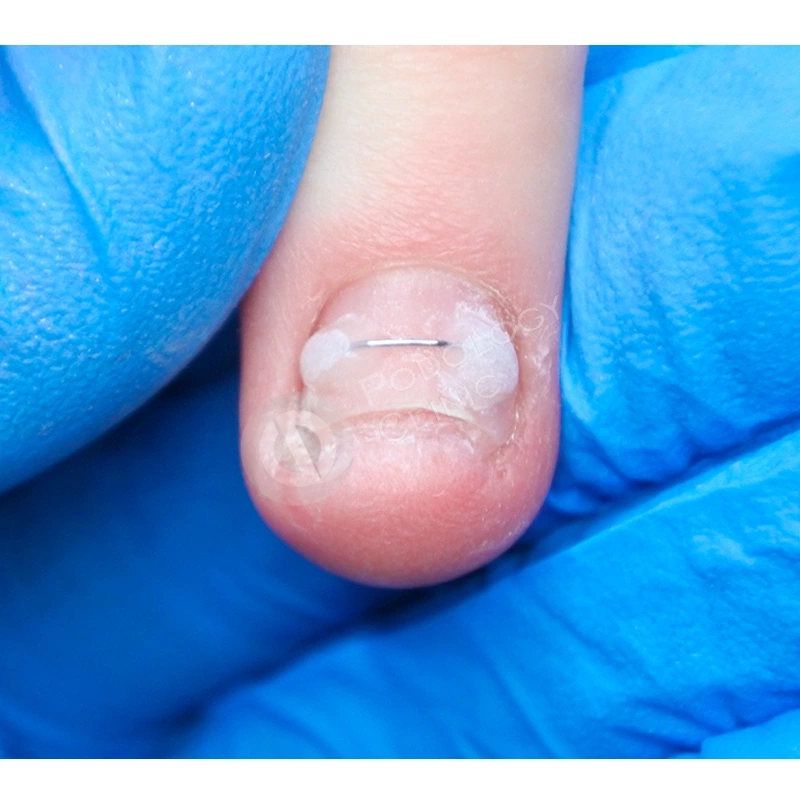
Для формирования правильной формы ногтевой пластины была установлена корректирующая скоба. В комплексное лечение также входила лазерная обработка, которая способствовала стимуляции роста ногтя.
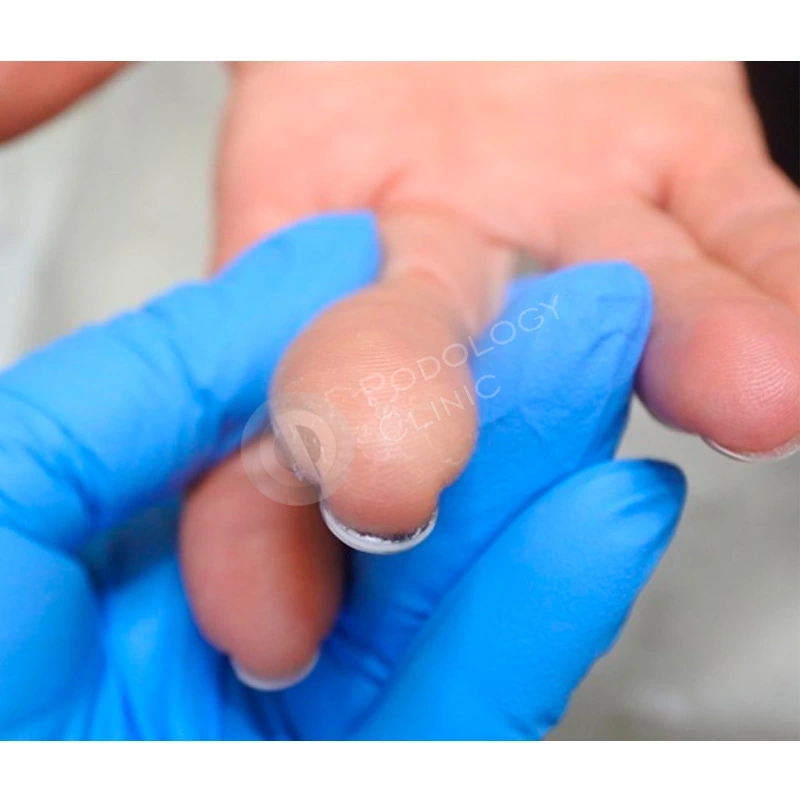
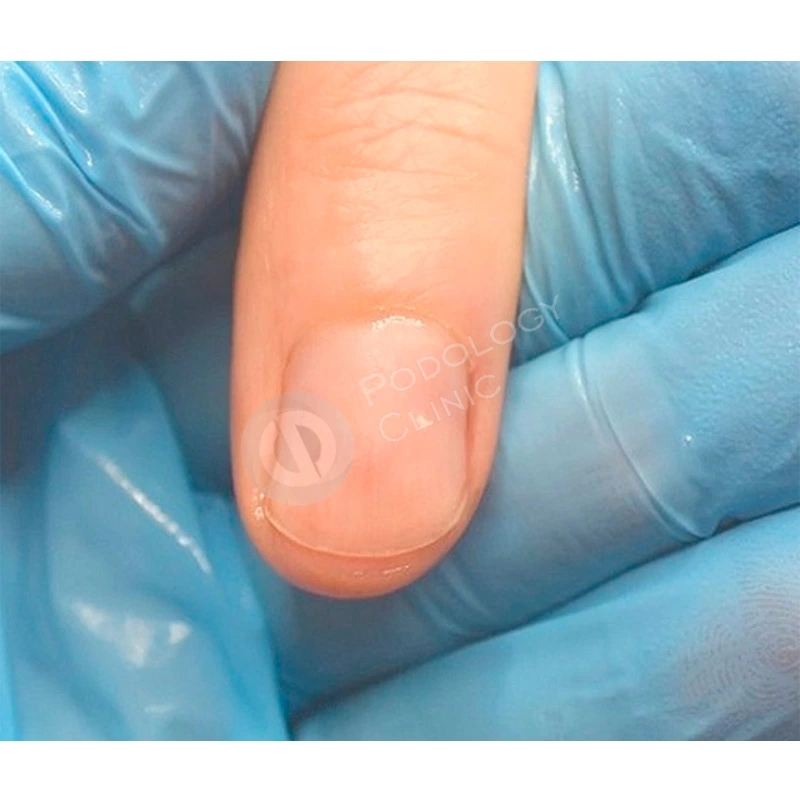
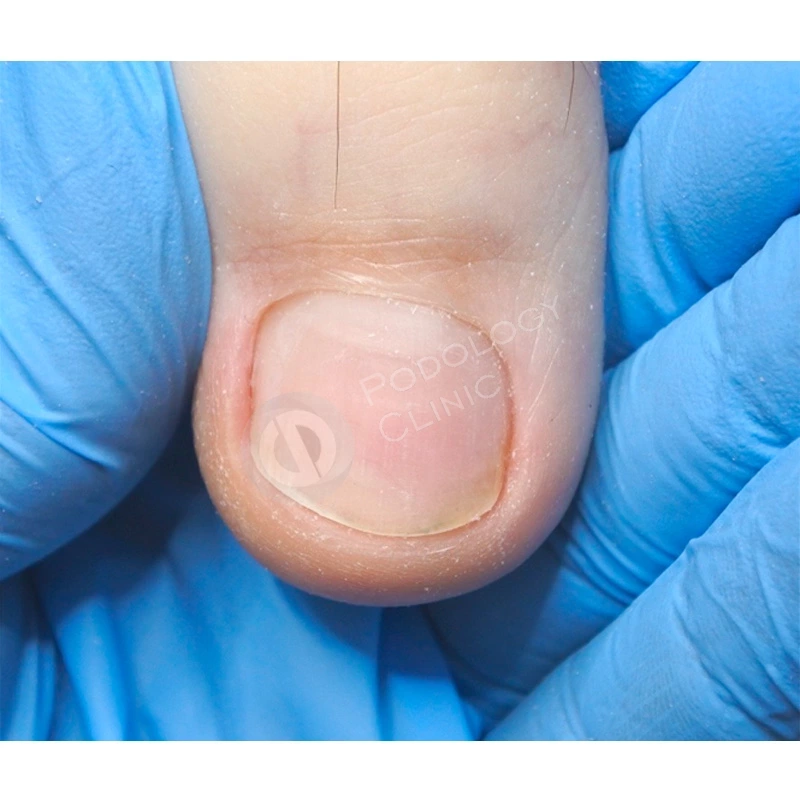
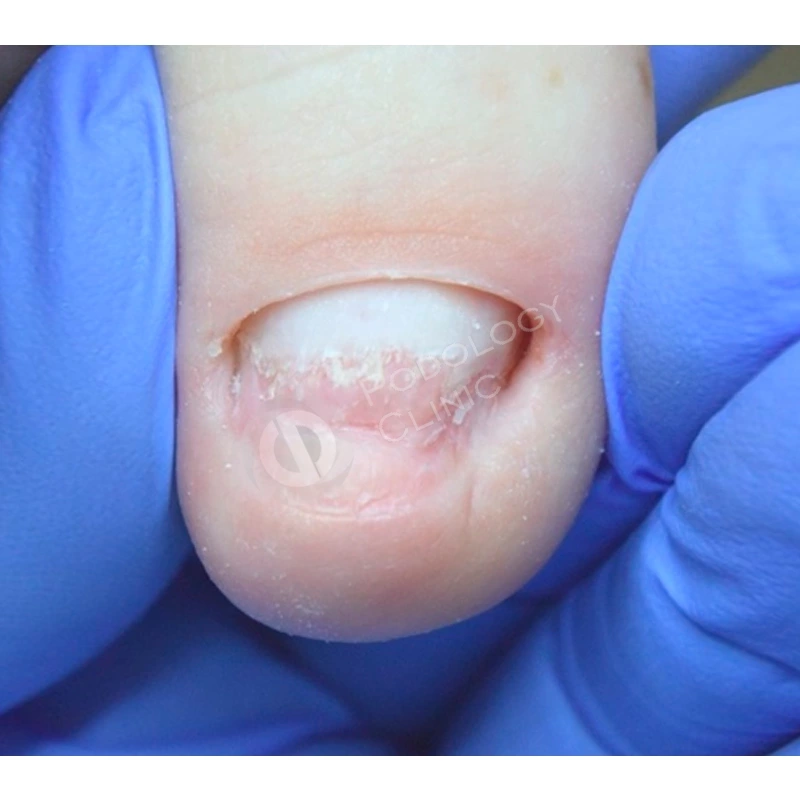
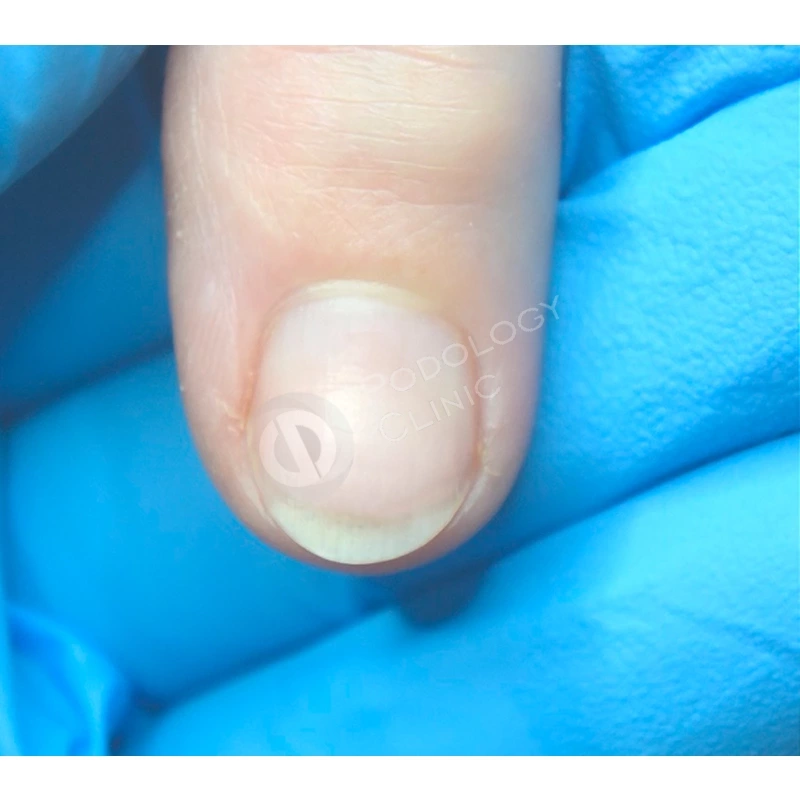
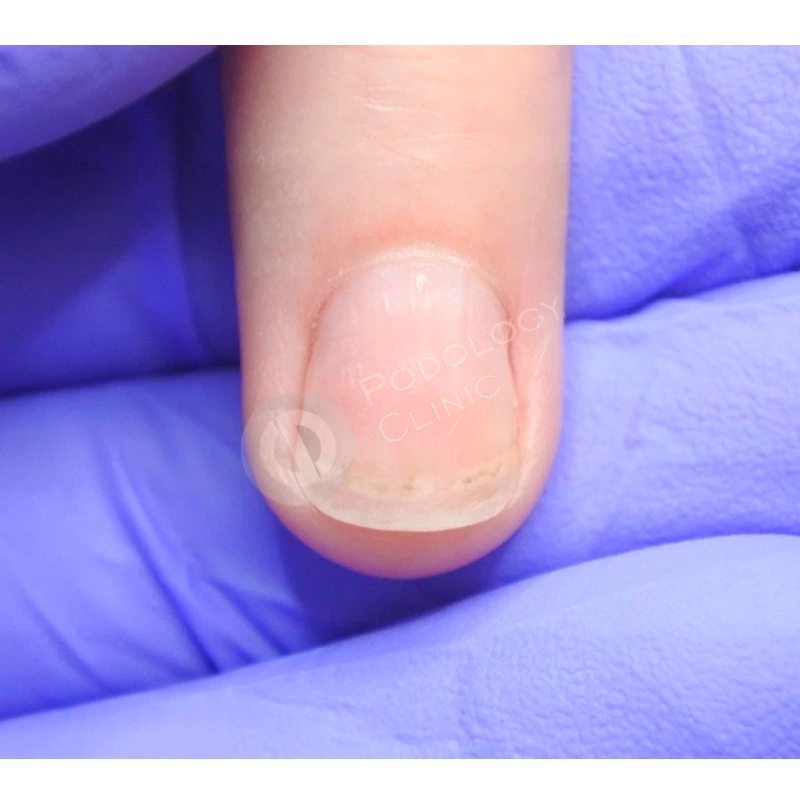
В результате проводимого в течение 5 месяцев лечения ногтевая пластина сформировалась здорового вида, правильной формы.
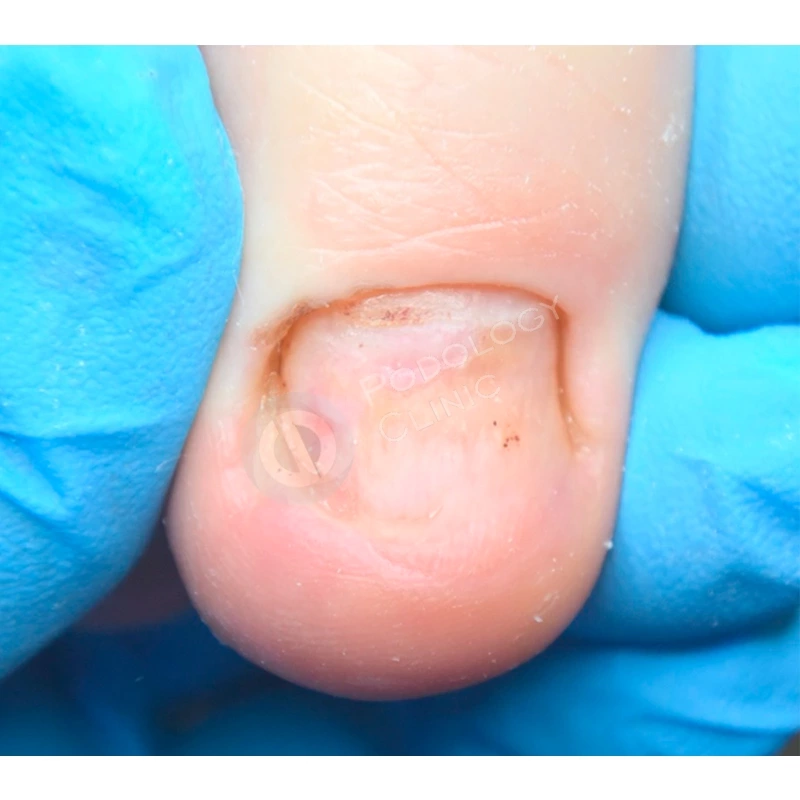
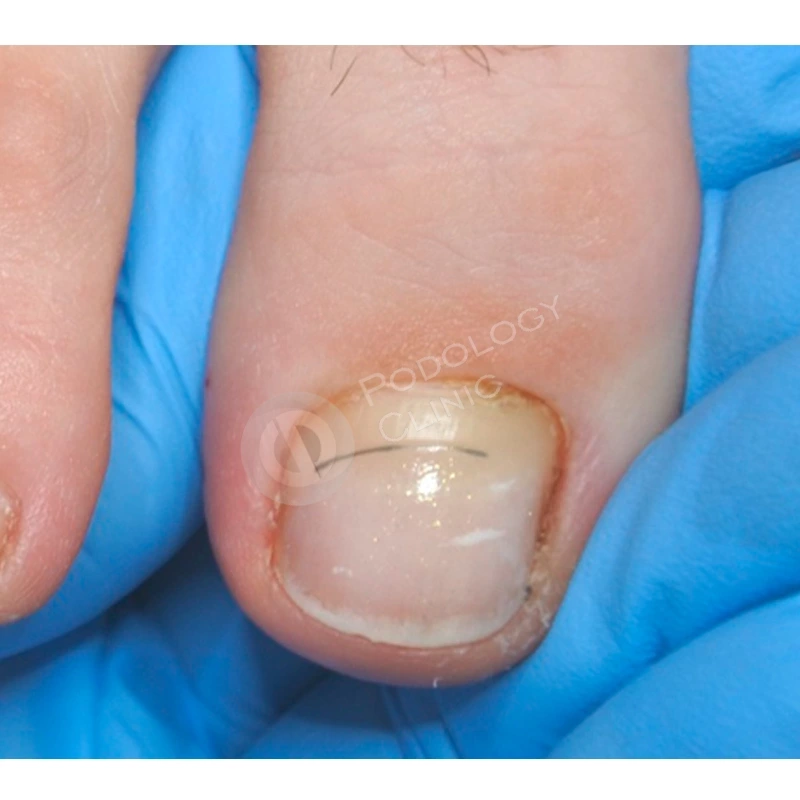
Случай 2
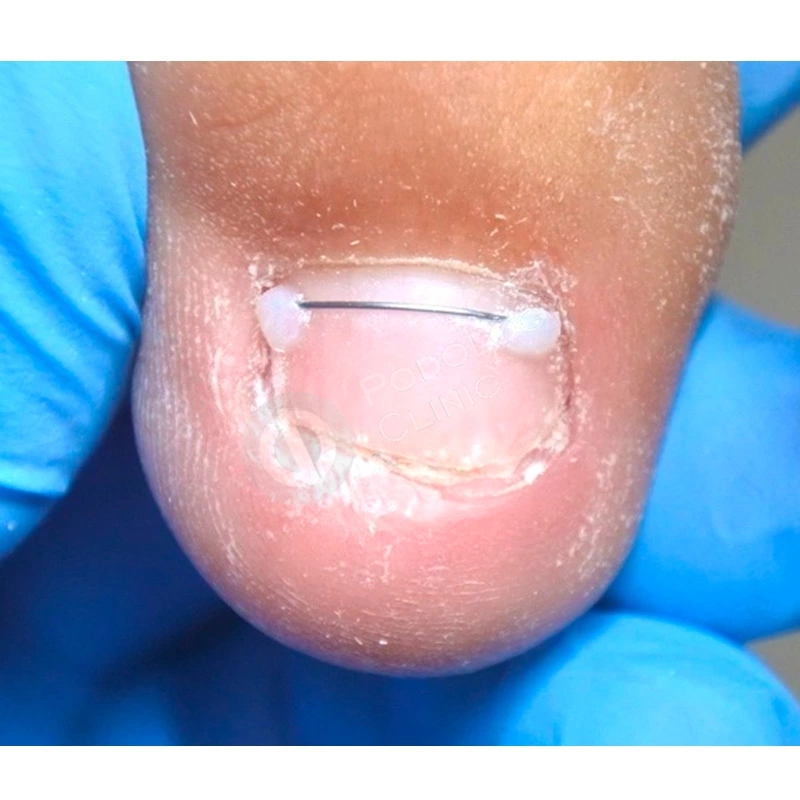
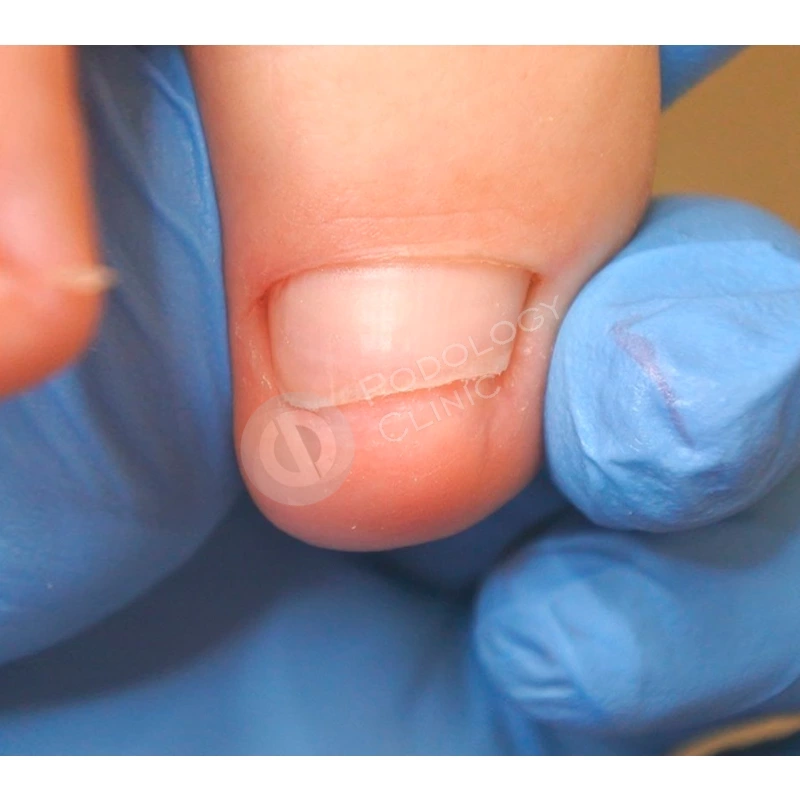
Пациент 39 лет. Травма 1-го пальца левой стопы 5 месяцев назад. В другой клинике было проведено удаление ногтевой пластины, после чего она росла деформированной. Обратился в клинику с болью в области дистального валика 1-го пальца левой стопы.
Подологом проведена аппаратная обработка ногтевой пластины и установлена корректирующая скоба 3TO для устранения деформации ногтя.
Коррекция системы ортониксии проводилась подологом 1 раз в 4 недели.
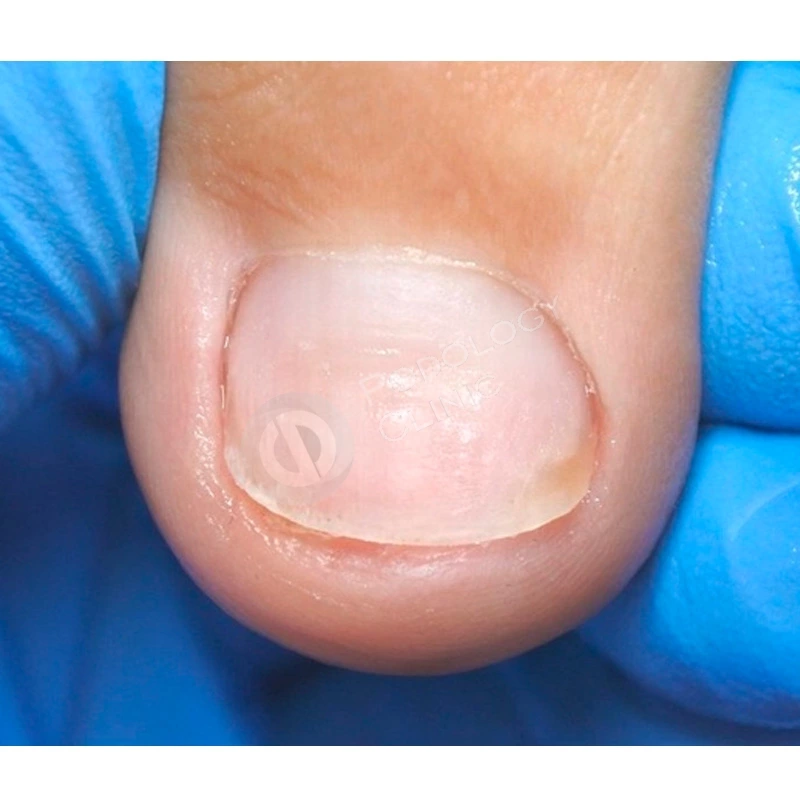
Через 3 месяца после установки скобы отмечается положительная динамика, ногтевая пластина продвинулась вперед, выраженность деформации значительно уменьшилась.
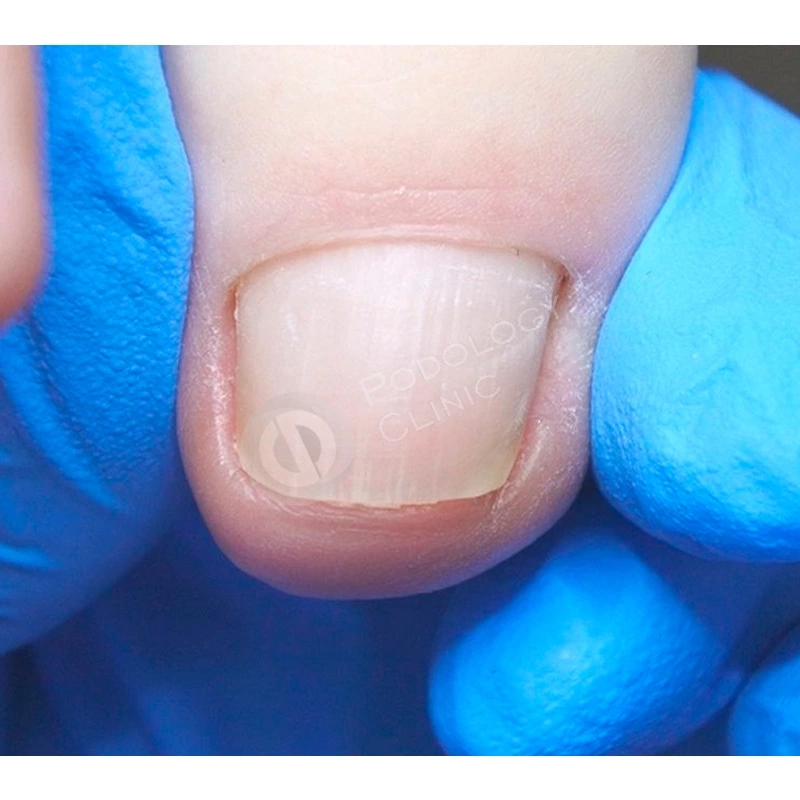
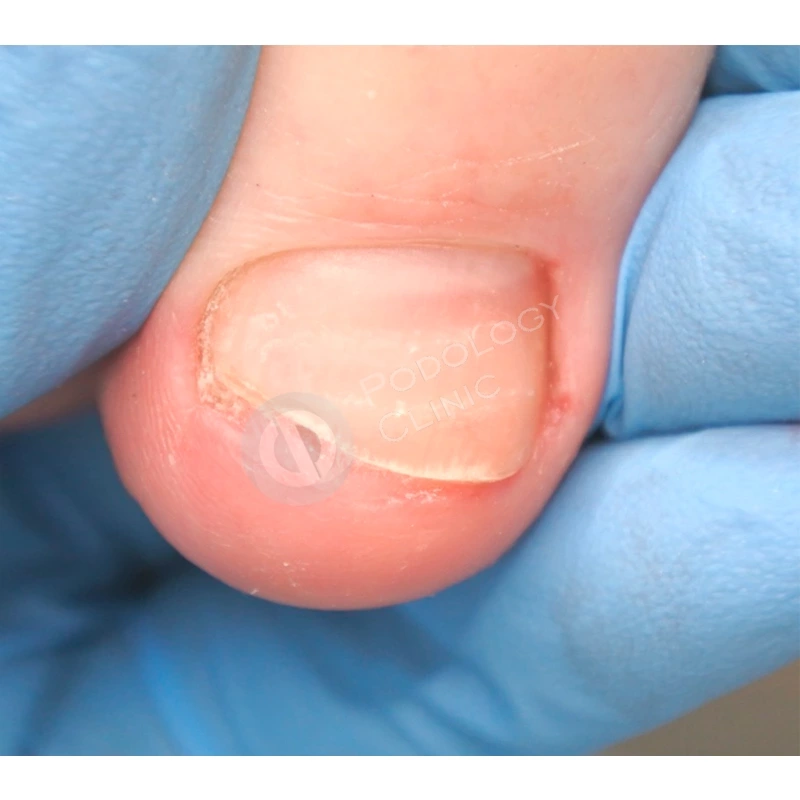
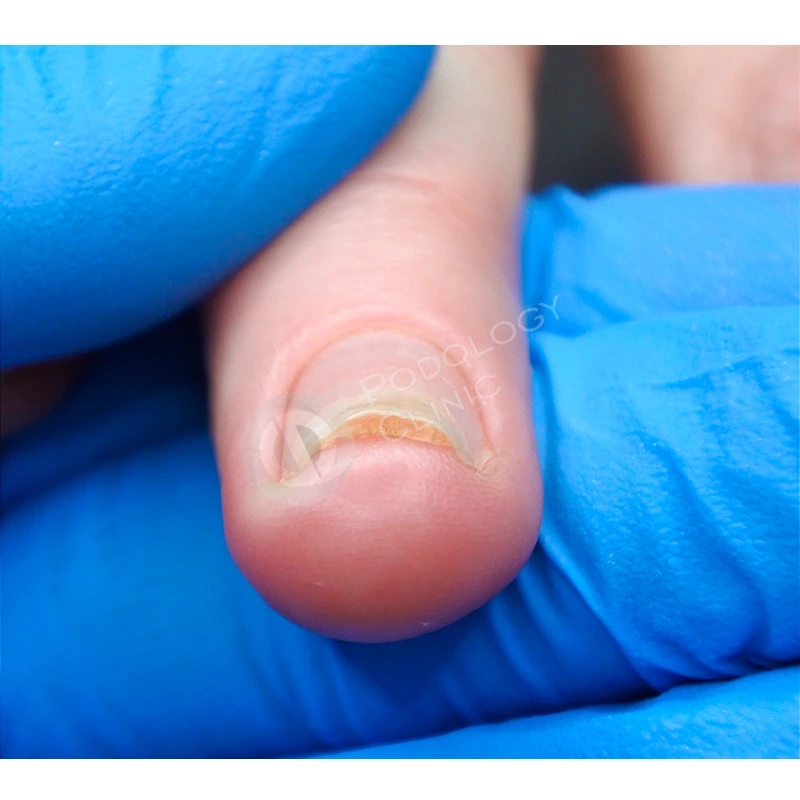
Через 9 месяцев от начала лечения ногтевая пластина полностью сформирована, плотно прилежит к ногтевому ложу, здорового розового цвета, без признаков врастания. Болевой синдром отсутствует. Пациенту даны рекомендации по домашнему уходу. Лечение завершено.
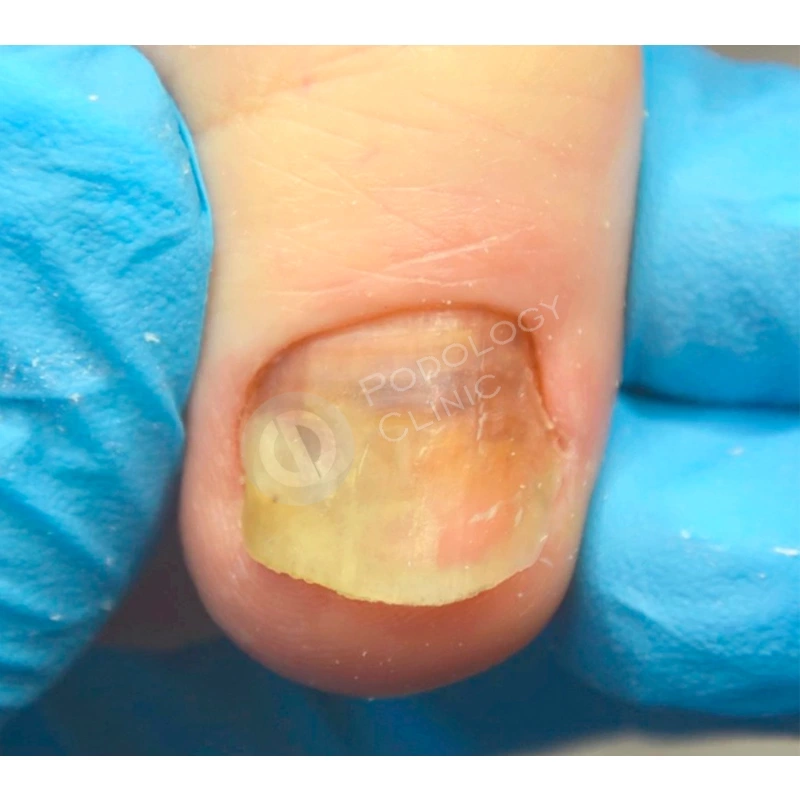
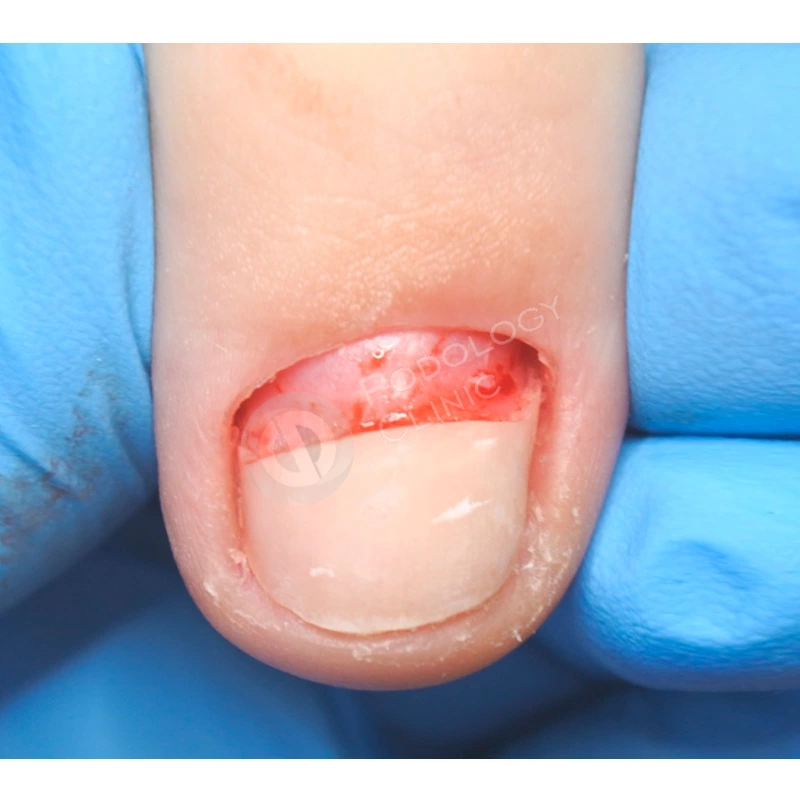
Случай 3
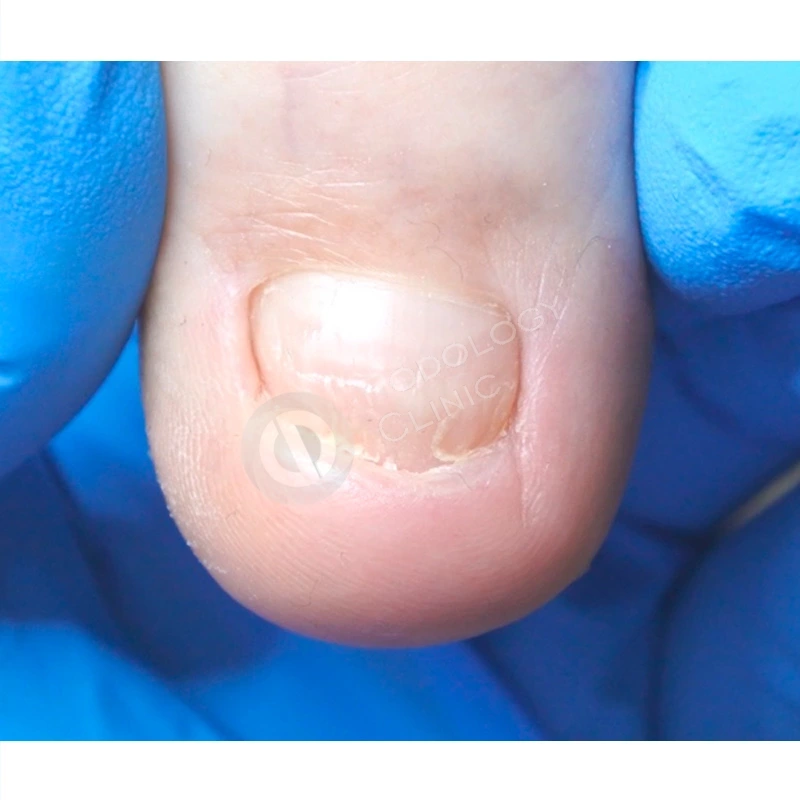
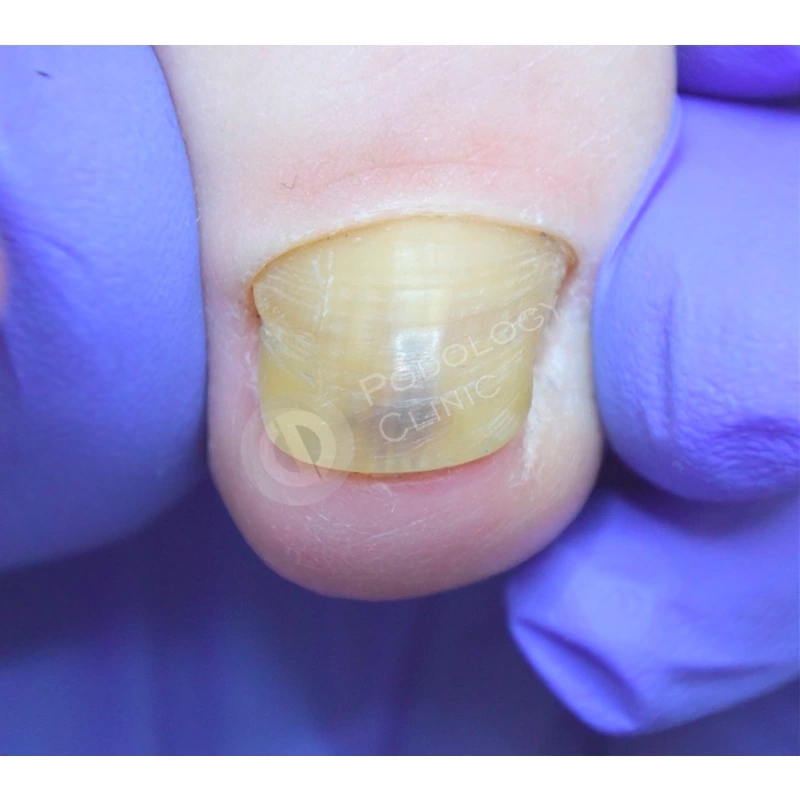
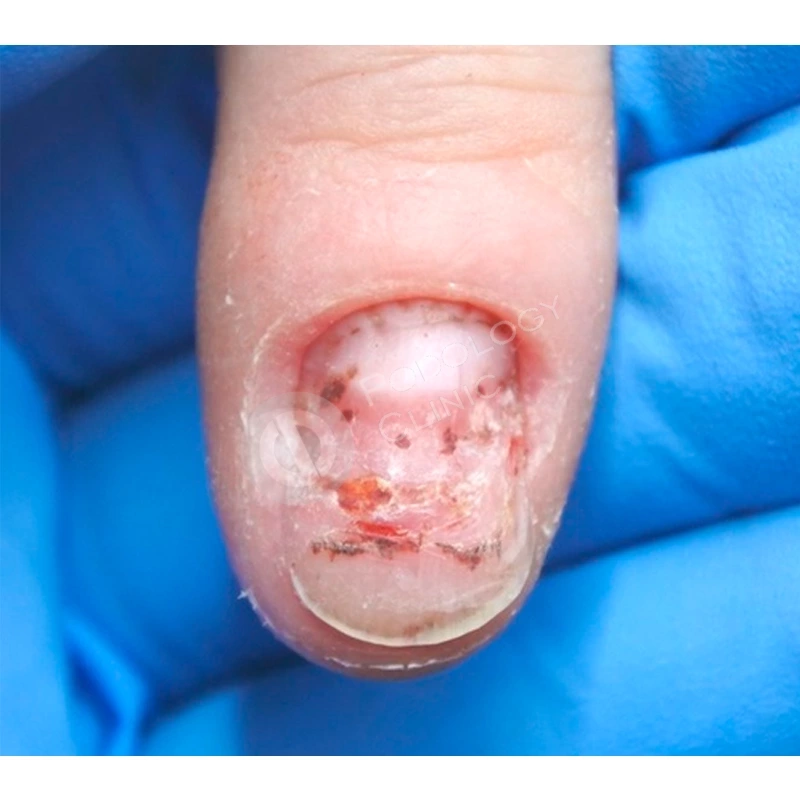
В клинику обратилась пациентка 32 лет с жалобой на медленный рост более 1 года ногтевой пластины 1-го пальца правой стопы после длительного ношения узкой обуви. При осмотре отмечается повреждение зоны крепления ногтевого полотна в проксимальной зоне.
Под местной анестезией произведено хирургическое удаление ногтя с наложением асептической повязки, взят биологический материал на наличие грибковой инфекции. Результат отрицательный. Пациенту даны рекомендации по перевязкам, назначена наружная терапия.
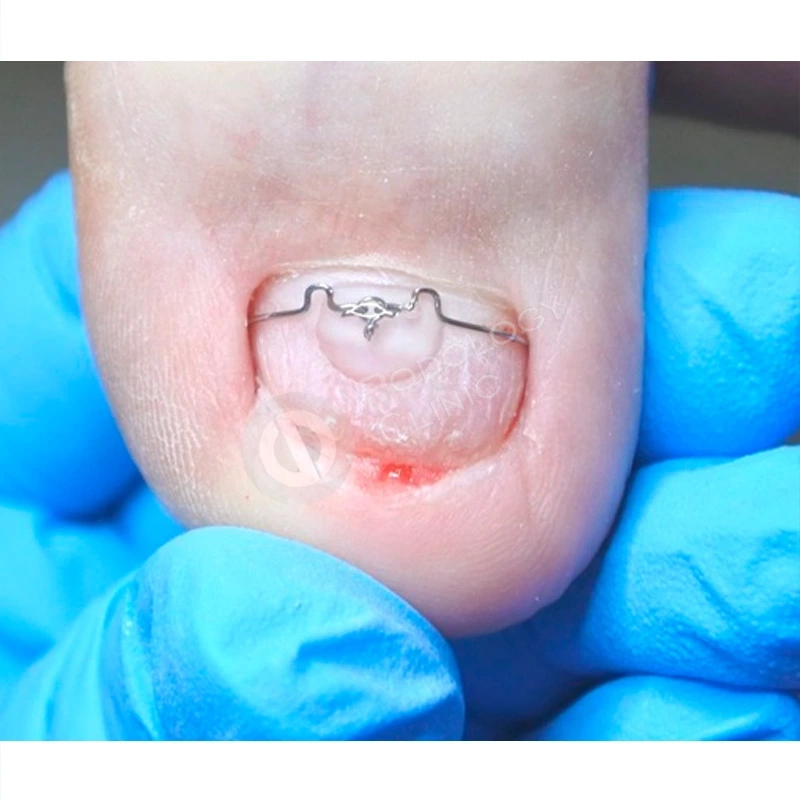
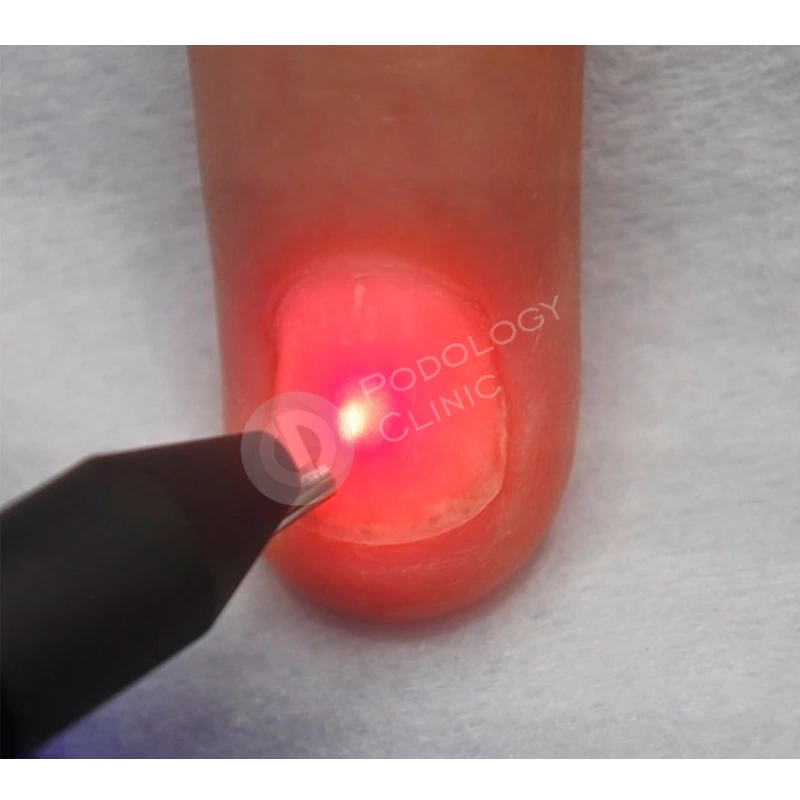
Подологом проводились обработки ногтевой пластины и фотодинамическая терапия 1 раз в 4 недели. Через 4,5 месяца от начала лечения пластина сформирована на 60%. Для предотвращения деформации ногтевой пластины установлена система ортониксии (скоба).
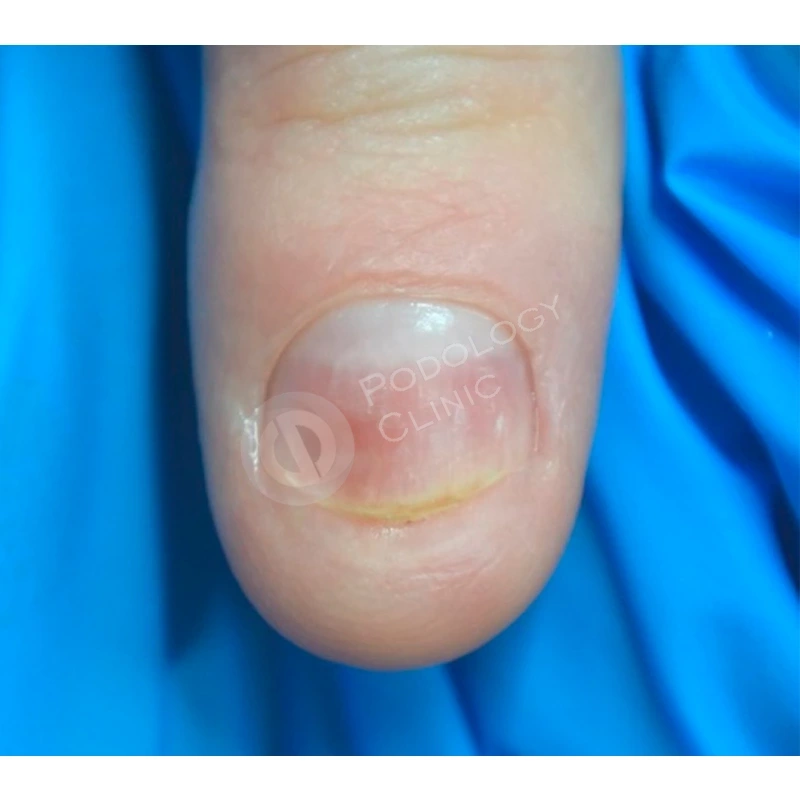
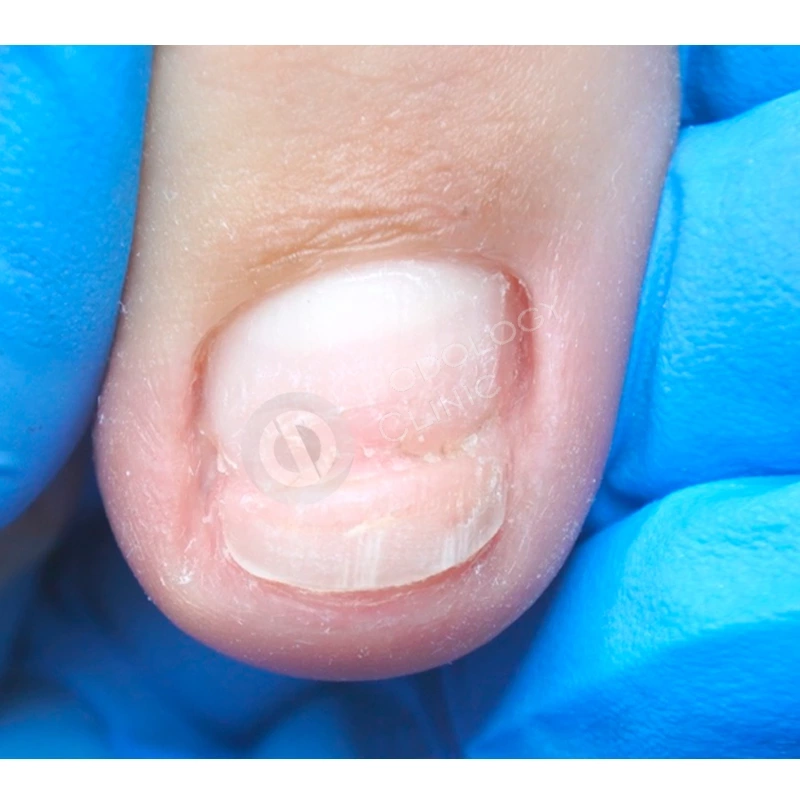
Спустя 8 месяцев от начала терапии отмечается положительная динамика, ногтевая пластина сформирована полностью, имеет здоровый вид, плотно прилежит к ногтевому ложу. Лечение завершено. Даны рекомендации по домашнему уходу.
Случай 4
В клинику обратилась пациентка с жалобой на длительно существующее видоизменение ногтевой пластины 1-го пальца правой стопы.
Из анамнеза: травма в быту, с последующим видоизменением по всей площади ногтя. Наблюдалась и проходила лечение у дерматолога по месту жительства – без эффекта.
В условиях клиники проводилось комплексное лечение, куда входила аппаратная чистка ногтевой пластины с ежекратной фотодинамической обработкой прибором PACT, назначен местный уход.
Клиническая картина в динамике с положительным эффектом.
Через 12 месяцев от начала лечения цель достигнута – структура, цвет здорового ногтевого полотна восстановлены. Пациентке даны рекомендации по уходу на дому.
Случай 5
Пациентка 68 лет обратилась с жалобой на массивное кровоизлияние под ногтевой пластиной 2-го пальца левой кисти, существующее 3 месяца после полученной травмы.
В условиях клиники подологом выполнялась аппаратная атравматичная чистка ногтевой пластины с кратностью 1 раз в 3 недели.
После каждой чистки ногтевая пластина подвергалась глубокой дезинфекция с помощью фотодинамической PACT-терапии.
Спустя 3 месяца от начала лечения ногтевая пластина полностью восстановлена, имеет здоровый розовый цвет, плотно прилежит к ногтевому ложу, признаки деформации, воспаления отсутствуют. Лечение завершено. Даны рекомендации по домашнему уходу.
Случай 6
Пациент 44 лет обратился с жалобой на подногтевую гематому и частичную отслойку ногтевой пластины 1-го пальца правой кисти.
Выполнена аппаратная чистка ногтевой пластины с удалением нежизнеспособных тканей.
Клиническая картина спустя 3 месяца регулярных аппаратных чисток в условиях клиники.
Также ежекратно проводилась дезинфекция манипуляционной зоны с помощью фотодинамическаой обработки системой PACT.
Через 6 месяцев ногтевая пластина сформирована. Лечение завершено. Пациенту даны рекомендации на уходу на дому.
Случай 7
В Клинику Подологии обратился пациент с жалобами на потемнение ногтевой пластины 1-го пальца правой кисти. Около 1 недели назад травмировал дверью.
В клинике проводилось лечение, направленное на восстановление ногтевой пластины: чистка ногтевой пластины 1 раз в 4 недели с использованием в домашнем уходе специальных питательных концентратов в виде капель.
Во время формирования ногтевой пластины для правильного её роста потребовалась установка коррекционной системы TN.
За 6 месяцев лечения в нашей клинике отмечаем положительный результат. Ногтевая пластина сформирована корректно, плотно прилегает к ногтевому ложу, имеет здоровый розовый цвет. Лечение завершено.
Случай 8
В клинику обратилась пациентка 41 года с жалобами на видоизменение ногтевой пластины стоп. Пациентка связывает появление гематом на ногтевых пластинах с бегом в кроссовках 2 недели назад.
В условиях клиники проведена атравматичная подологическая чистка и локальная фотодезинфекция.
В процессе лечения ногтевая пластина продвигается вперед, формируется здорового вида и цвета. По результатам микроскопического исследования активных форм грибковой инфекции не обнаружено. Назначена индивидуально подобранная местная терапия.
Через 9 месяцев ногтевая пластина полностью восстановлена, имеет здоровый розовый цвет, без признаков деформации и воспаления. Лечение завершено. Даны рекомендации по домашнему уходу.
Случай 9
В клинику обратилась пациентка с жалобами на отслоение ногтевой пластины и боль с периодическим гнойным отделяемым в проксимальной зоне пальца стопы. Ранее проводилось лечение с установкой коррекционных систем в иной организации без эффекта.
Произведена коррекция ногтевой пластины с удалением ее отслоившейся части. Участок ногтевого полотна был отправлен на микроскопическое исследование, показавшее наличие активных форм грибковой инфекции. Назначено лечение противогрибковыми препаратами.
Через 4 месяца от начала лечения наблюдается формирование ногтевой пластины правильной структуры. Комплексное лечение включало в себя чистки ногтевой пластины 1 раз в 4 недели.
В ходе лечения появилась необходимость в установке титановой нити, т.к. формирующаяся ногтевая пластина росла с выраженной деформацией по медиальному краю, что вызывало боль.
Для уничтожения грибковых элементов и улучшения трофических функций также проводилась лазерная обработка аппаратом PinPointe FootLaser.
Через 12 месяцев ногтевая пластина полностью сформирована, расширена и уплощена, плотно прилежит к ногтевому ложу, здорового вида и без признаков микоза. Контрольное микроскопическое исследование показало отсутствие грибковой инфекции. Лечение завершено.
Случай 10
В клинику обратилась пациентка с жалобой на боль в области бокового валика и неполное прилегание ногтевой пластины на кисти.
4 месяца назад ногтевая пластина была травмирована, после чего развилось воспаление (панариций). В ином лечебном учреждении ногтевая пластина была удалена. При отрастании новая ногтевая пластина формируется деформированная, врастает в боковые валики.
Было назначено комплексное лечение: аппаратные чистки и коррекция деформации с помощью методов ортониксии, а также назначены наружные питательные концентраты.
Подологическое лечение было дополнено применением лазера PinPointe для улучшения микроциркуляции и стимуляции роста.
Через 6 месяцев от начала лечения ногтевая пластина сформировалась здорового розового цвета, плотно прилегает к ногтевому ложу.
Благодаря комплексному лечению восстановлена естественная форма ногтевой пластины: она уплощена и расширена, а болевой синдром полностью купирован.
Смотреть еще
Специалисты
Прайс-лист Травма ногтя
- Консультация первичная Главного подолога Полецкой Х.Н.6000
- Консультация повторная Главного подолога Полецкой Х.Н.4000
- Консультация специалиста-подолога (повторная) 3000
- Прием (осмотр, консультация) врача-хирурга (первичный)5000
- Прием (осмотр, консультация) врача-хирурга (повторный)3500
- Аппаратная чистка ногтевой пластины на пальце стопы (1 ед.) – I/II/III степень*7200/12200/16600
- Аппаратная чистка ногтевой пластины на пальце стопы ПС (1 ед.) – I/II/III степень*9700/14800/22000
- Коррекция ногтевой пластины на пальце стопы (1 ед.) – I/II/III/IV/V степень*11000/15900/19800/26000/34000
Ониходистрофия — это собирательный термин, который используется для обозначения заболеваний ногтевого аппарата, сопровождающихся изменением цвета, формы или структуры ногтей. Они возникают под влиянием разнообразных факторов: травм, витаминодефицитов, хронических дерматозов и др. Самыми яркими проявлениями ониходистрофии являются ломкость ногтя и его отделение от ногтевого ложа.
Краткое содержание статьи — в видео:
Причины дистрофии ногтей
Причинами ониходистрофии могут быть внешние (экзогенные) и внутренние (эндогенные) факторы.
В группу экзогенных причин включают:
- грибковые и бактериальные инфекции;
- воздействие механических факторов (травма, неправильный уход за ногтями, неграмотное удаление гель-лака);
- воздействие химических факторов (бытовая химия, кислоты и щёлочи высокой и низкой концентрации, органические кислоты и растворители);
- ультрафиолетовое облучение;
- низкое качество питьевой воды;
- плохое питание и экология, в том числе из-за высокой загазованности воздуха.
В группу эндогенных причин входят:
- хронические дерматозы (нейродермит, экзема, псориаз, атопический дерматит, красный плоский лишай);
- эндокринные нарушения (сахарный диабет 1-го и 2-го типа, тиреотоксикоз, гипотиреоз);
- железодефицитная анемия;
- снижение иммунитета;
- заболевания желудочно-кишечного тракта (эрозивный гастрит, язвенная болезнь желудка);
- нехватка витаминов и микроэлементов;
- интоксикации;
- онкологические заболевания;
- частые стрессы и отсутствие нормального отдыха;
- длительное лечение заболеваний;
- нарушение работы сердечно-сосудистой системы.
Среди причин возникновения ониходистрофии лидируют внешние факторы, такие как грибковые или бактериальные поражения ногтей [1].
Чаще всего ониходистрофиями страдают женщины. У них патология проявляется в виде ломкости ногтей, онихолизиса (отделения пластины от ногтевого ложа) и появления продольных или поперечных дугообразных бороздок (полосок Бо). Это связано с частым посещением маникюрных салонов, неграмотным самостоятельным выполнением маникюра, а также использованием средств бытовой химии без перчаток.
Вторыми по частоте возникновения заболевания являются дети. У них ониходистрофия, как правило, развивается из-за травмы ногтя и насильственного отрывания свободного ногтевого края.
Мужчины же обычно обращаются к врачам уже на стадии осложнения ониходистрофии, т. е. в связи с грибком ногтей (онихомикозом).
Клиническая картина разнообразна и зависит от типа ониходистрофии. Несмотря на это, можно выделить общие клинические проявления патологии. Они связаны с изменением структуры ногтевой пластинки, её формы, прочности и цвета.
Ониходистрофия может проявляться в виде продольной или поперечной исчерченности, шероховатости, мягкости или утолщения роговых пластинок с появлением бороздок и углублений. Ногти могут становиться чрезмерно плоскими или нетипично выпуклыми. Здоровый телесный цвет ногтевой пластины сменяется на белёсый или жёлто-зелёный. В некоторых случаях пластина теряет связь с матриксом — ростковой частью ногтя.
Все перечисленные проявления ониходистрофии могут сопровождаться признаками местного воспаления (болью, покраснением и припухлостью кожи) или протекать бессимптомно [9].
Ноготь состоит из следующих анатомических структур:
- тело — видимая часть ногтя;
- свободный край — ногтевая пластина, выходящая за пределы ногтевого ложа;
- валики — кожные складки, окружающие ногтевую пластину;
- матрикс — наиболее активная ростковая зона ногтя;
- лунула — белый участок в форме полумесяца, расположенный между ороговевшими и живыми тканями;
- ногтевое ложе — соединительная ткань с нервными окончаниями и кровеносными сосудами, расположенная под ногтевой пластиной;
- гипонихий — слой кожи, находящийся между ложем и пластиной;
- эпонихий (кутикула) — оболочка в основании пластины, защищающая корень ногтя от проникновения патогенной микрофлоры [2][7].
Рост ногтя происходит благодаря размножению базальных клеток в матриксе. Данные клетки продвигаются к внешней части ногтя. Они теряют ядра, уплощаются, ороговевают и у края матрикса встраиваются в ногтевую пластинку, тем самым обеспечивая её постоянный рост. Также в этом процессе участвуют валики, ногтевое ложе и фаланга пальца.
В случае дисбаланса клеточного метаболизма, изменения химического состава роговой пластинки, внеклеточного нарушения и различных трофических изменений в тканях (связанных с питанием клеток) развивается ониходистрофия. Причём вид патологии будет зависеть от степени тяжести внутриклеточного нарушения.
Химический состав роговой пластинки индивидуален: он запрограммирован на уровне генов. Поэтому при одних и тех же условиях заболевание проявляется по-разному.
В норме роговые пластинки содержат:
- кератин (белок) — 85-89 % (основное вещество);
- воду — 10 % (увлажняет пластины);
- жиры — 1-5 % (скрепляют все слои ногтя между собой) [1].
Химический роговой пластинки включает:
- углерод — 50-51 %;
- кислород — 21-25 %;
- азот — 16-17 %;
- водород — 6-7 %;
- серу — 1-5 % [1].
В минеральных состав входят:
- кальций — 0,08-0,21 %;
- фосфор — 0,03-0,09 %;
- цинк — 19,6 мкг% [1].
В результате накопления внутри клеток и в межклеточном пространстве продуктов обмена из крови и лимфы происходит разбалансировка и распад ультраструктуры клеток. Обменные процессы в роговой ткани нарушаются, из-за чего вместо белков, жиров и углеводов начинает синтезироваться что-то одно. В итоге может нарушиться не только роста ногтя, но и связь пластинки с ногтевым ложем [8][9].
На данный момент единой классификации ониходистрофий не существует. По происхождению их можно разделить на две группы:
- врождённые ониходистрофии;
- приобретённые ониходистрофии.
Врождённые ониходистрофии развиваются в результате генных мутаций и передаются по наследству. Последнюю группу заболеваний в свою очередь подразделяются на:
- изолированные ониходистрофии;
- ониходистрофии, как часть других заболеваний.
Рассмотрим подробнее каждую группу заболеваний.
Изолированные ониходистрофии
К данной подгруппе заболеваний относятся: ломкость ногтей, онихошизис, борозды Бо, онихолизис, онихогрифоз, лейконихия, образование продольных борозд и гиперпигментация. Чаще всего они развиваются в результате ультрафиолетового облучения, механического и химического повреждения.
Ломкость ногтей — наиболее распространённая деформация ногтевой пластинки. Она сопровождается обламыванием свободного края ногтя с разрушением всех его слоёв. Встречается преимущественно у женщин. Причины ломкости — частый контакт с горячей водой и злоупотребление маникюром.
Онихошизис — поперечное расслоение ногтевой пластинки без признаков воспаления. При этом заболевании ноготь правильно растёт до свободного края, после чего происходит расщепление ногтевой пластинки на 2-3 слоя. Наиболее часто поражаются ногти указательного, среднего и безымянного пальцев кистей. Причины — повторяющиеся мелкие механические травмы, в том числе неправильно выполненный маникюр, игра на струнных музыкальных инструментах и т. д.
Борозда Бо (маникюрная ониходистрофия) — другой частый вид дистрофии. Характеризуется появлением поперечной борозды на ногтевой пластинке. Зачастую она образуется на ногтях большого, указательного и среднего пальцев кистей. Причина — нарушение техники снятия гель-лака с помощью фрез.
Онихолизис — часто встречающаяся патология, при которой происходит разрыв связи ногтевой пластинки с ногтевым ложем. Отделившаяся часть ногтя может приобретать бело-серый оттенок. Поверхность ногтя, как правило, остаётся гладкой, но в случае присоединения грибковой или бактериальной инфекции ногтевая пластинка становится неровной, шероховатой и бугристой, утолщённой или ломкой.
Причин онихолизиса довольно много. К ним относятся:
- травма или сдавливание ногтя;
- приём антибиотиков, таких как тетрациклин и фторхинолонов;
- использование некачественных лаков;
- авитаминоз;
- хронические дерматозы, заболевания нервной, эндокринной, пищеварительной и сердечно-сосудистой систем;
- невротические расстройства (онихотилломания — навязчивая привычка разрушать собственные ногти с использование различных приспособлений, и онихофагия — манера обкусывать ногти и заусеницы).
Онихогрифоз — резкое утолщение (гипертрофия) ногтевой пластинки с приобретением выпуклой формы. В процессе роста поражённый ноготь начинает закручиваться по типу спирали или рога. Цвет ногтевой пластинки становится грязно-жёлтым или бурым.
Точная причина онихогрифоза не установлена. Предполагается участие внешних и внутренних факторов. К внешним триггерам относят различные травмы ногтевого аппарата, обморожение, ношение тесной обуви, местные инфекции и ангидроз (нарушение потоотделения). К внутренним триггерам причисляют заболевания иммунной системы (ВИЧ), возрастные эндокринные нарушения, хронические заболевания кожи, сифилис и варикозное расширение вен нижних конечностей.
Лейконихия — наиболее частая форма пигментации ногтей, при которой в толще ногтевой пластинки наблюдаются участки белого цвета различной формы и размера.
Различают три формы данного заболевания:
- точечная (пятнистая) или полосовидная (изменённые участки исчезают по мере роста ногтя);
- субтотальная (частичное поражение пластины);
- тотальная (стойкое поражение всего ногтя).
Причины заболевания: использование некачественного лака для ногтей, неграмотное проведение маникюра и педикюра, частый контакт со средствами бытовой химии, ношение тесной обуви, недостаток микроэлементов (железа, кальция, цинка) и витаминов групп А, Е, С, D.
Продольные борозды — поверхностные, слабо выраженные единичные или множественные линии на ногтях. Наблюдается как у здоровых людей, так и при дисфункции матрикса. Причины — недостаток цинка (в основном у вегетарианцев), неосторожное проведение и злоупотребление маникюром, травмы кутикулы или матрикса, снижение иммунитета и частые стрессы.
Гиперпигментация ногтя возникает при накоплении таких пигментов, как гемосидерин и меланин. В результате ногти приобретают жёлтый или коричневый оттенок. В зависимости от причины выделяют два типа гиперпигментации:
- лекарственная — после приёма тетрациклина и резорцина;
- химическая — после длительного использования маникюрных лаков.
![Гиперпигментация ногтей [18] Гиперпигментация ногтей [18]](https://probolezny.ru/media/bolezny/onihodistrofiya/giperpigmentaciya-nogtyay-18_s.jpeg)
Ониходистрофии, как часть других заболеваний
Онихорексис — продольное расслоение ногтя. Данная патология наблюдается при хронических дерматозах, постоянном контакте с химическими веществами и растворами, которые высушивают ногтевую пластину.
Гапалонихия — редкая форма ониходистрофии, при которой происходит размягчение ногтевой пластинки. Такой ноготь легко сгибается и обламывается, на свободном крае образуются трещины. Причина данной патологии — нарушение метаболизма серы в процессе образования кератина в ногте.
Склеронихия — особая форма гипертрофии ногтя. Характеризуется твёрдостью ногтевой пластинки, полной потерей эластичности и прозрачности. Приводит к отделению ногтевой пластики от ложа по типу онихолизиса. Ноготь приобретает желто-коричневый оттенок, лунула исчезает. Причина заболевания — эндокринные нарушения.
Узуры ногтей — стирание свободного края ногтя в связи с постоянным расчёсыванием зудящих очагов. Сам край ногтевой пластинки становится несколько вогнутым. Такая дистрофия встречается при хронических зудящих дерматозах — нейродермите и экземе.
Трахионихия — довольно необычная форма дистрофии. Ногтевая пластина характеризуется отсутствием луночки и наличием мелких тонких чешуек с тусклым цветом ногтя. Данная патология встречается при иммунодефиците.
Ониходистрофия по типу “реек крыши” — дистрофия ногтя в виде неглубоких продольных гребней или бороздок, расположенных параллельно. Встречается при красном плоском лишае и сенильной атеросклеротической микроангиопатии — атеросклеротическом поражении мелких кровеносных сосудов у пожилых людей.
Наперстковидная истыканность ногтей — точечные вдавления и ямки на поверхности ногтевой пластинки, напоминающие напёрсток. Наиболее часто данная дистрофия ногтей встречается при псориазе, эксфолиативном дерматите, гнёздной алопеции и красном плоском лишае.
Врождённые ониходистрофии
Анонихия — врождённое отсутствие одного или нескольких ногтей. Такая патология встречается редко и является наследственной аномалией. Может одновременно протекать с нарушением структуры волос, работы потовых и сальных желёз и другими пороками развития.
Онихомадезис — отделение ногтевой пластинки от ногтевого ложа со стороны валиков. Процесс протекает достаточно быстро и остро, иногда сопровождается болью и воспалением. После восстановления функции матрикса отрастает здоровая ногтевая пластина. При рецидивах возможно развитие атрофии ногтевого ложа, которая приводит к полной потере ногтя. Данный вид ониходистрофии может передаваться по наследству, впервые проявляется после травмы пальца.
Платонихия — уплощение ногтевой пластины, отсутствие её естественной выпуклости. Данный вид дистрофии встречается достаточно редко и является аномалией.
Койлонихия — блюдцеобразное или чашеобразное вдавление на поверхности ногтя. Наиболее часто поражаются ногтевые пластинки кистей на указательном и среднем пальцах, но иногда в патологический процесс вовлекаются все ногти. Точная причина заболевания неизвестна, предполагается роль наследственного фактора. Зафиксированы случаи возникновения койлонихии на фоне анемии, тиреотоксикоза, болезни Кушинга, брюшного тифа и других заболеваний.
![Койлонихия [21] Койлонихия [21]](https://probolezny.ru/media/bolezny/onihodistrofiya/koylonihiya-21_s.jpeg)
Микронихия — короткие ногтевые пластинки на пальцах рук, реже — на пальцах ног. Может передаваться по наследству. Иногда является признаком других заболеваний (например псориаза).
Ногти Гиппократа — генетическое заболевание ногтевого аппарата, характеризуется выпуклыми ногтевыми пластинками, напоминающими “барабанные палочки”. Ногти выглядят грубыми, но при этом они довольно хрупкие. Точная причина данной патологии неизвестна [1][4][5][7].
Онихомикоз — наиболее частое осложнение дистрофии ногтевого аппарата, при котором ногтевые пластины кистей и стоп поражает грибковая инфекция. В случае несвоевременной диагностики и начатого лечения оно может стать не только косметической проблемой, но и серьёзной угрозой здоровью.
В процессе жизнедеятельности грибки способны вырабатывать токсические продукты, что может стать причиной поражения внутренних органов (например печени) и развить резистентность (устойчивость) организма к бактериальной флоре. Также грибки могут вызвать аллергическую реакцию на пенициллин, вследствие чего может развиться медикаментозная токсикодермия и даже синдром Лайелла.
Клиническая картина синдрома Лайелла напоминает ожог II степени: на коже образуются пузыри, после самостоятельного вскрытия которых наблюдается ожоговая поверхность.
В 0,3 % случаев синдром Лайелла встречается при медикаментозной аллергии [11]. Чаще наблюдается у детей и молодых людей. Заболевание может развиться как в первые часы после введения лекарства, так и спустя неделю. Смертность от данного синдрома, по данным некоторых источников, составляет 30-70 % [12].
Подногтевая меланома — достаточно грозное осложнение ониходистрофии. Оно является одним из видов раковых образований. Если раньше данная патология наблюдалась у людей пожилого возраста, то сегодня заболеванию подвержено молодое поколение. Злокачественное образование развивается при постоянном механическом и химическом травмировании ногтевой пластины, частом облучении ультрафиолетом.
Ещё одним немаловажным осложнением ониходистрофии является нарушение качества жизни. Из-за внешнего вида ногтей у человека могут возникать психологические проблемы, ему становится сложно (а иногда даже больно) носить обувь [7][8].
Минимальный объём обследований:
- консультация врача-дерматолога;
- проведение дерматоскопии;
- микроскопическое исследование ногтевой пластины.
Диагноз выставляет доктор на основании осмотра пациента и сбора истории болезни. При обследовании пациента врач должен уделить особое внимание состоянию ногтевого аппарата:
- определить цвет и прозрачность ногтя;
- охарактеризовать поверхность ногтевой пластины (насколько она ровная или выпуклая, блестящая или матовая, гладкая или разрыхлённая, есть ли гребешки, бороздки, трещины, поперечная исчерченность, расщепление и расслоение);
- оценить форму ногтя (плоская, выпуклая или вогнутая) и его консистенцию (утолщённая или истонченная, твёрдая или мягкая);
- определить плотность прилегания ногтя к ногтевому ложу (каково состояние свободного края ногтя, есть ли подногтевые роговые массы);
- оценить состояние кутикулы (есть ли она, утолщенная или разрыхлённая, наблюдается ли нарастание кожицы на поверхность ногтевой пластинки).
Для более точной диагностики проводят дерматоскопию — визуальную оценку патологических измененных тканей с помощью многократного увеличения.
При подозрении на присоединение грибковой инфекции проводят:
- исследование среза ногтевой платины под микроскопом — данный метод является самым простым и быстрым способом обнаружения инфекции;
- бакпосев — более сложный метод, который занимает длительное время, используется для выделения возбудителя, определения его рода и вида [1][3].
Лечение ониходистрофии должно быть комплексным. Его основная цель — воздействие на все звенья патогенеза ониходистрофии.
Комплексное лечение основывается на:
- общем режиме — исключении контакта с моющими средствами, кислотами, щелочами, декоративными лаками, средствами, содержащими ацетон;
- использовании защитных перчаток при частом контакте с водой, средствами бытовой химии и т. д.;
- диете — внесении в ежедневный рацион фруктов и свежих овощей, богатых белками и растительными жирами.
Также во время лечения следует избегать травмы ногтевых пластин.
Выбор тактики лечения всегда зависит от индивидуальных особенностей пациента. Также необходимо учитывать причины возникновения конкретной патологии, связана ли она с другими болезнями:
- заболеваниями лёгочной системы — булавовидное утолщение ногтевых фаланг;
- циррозом печени — платонихия и лейконихия;
- заболеваниями нервной системы — изменение ногтевых пластинок вплоть до их отсутствия;
- болезнями крови (анемией) — койлонихия.
Наружные препараты плохо проникают во всю толщу роговой пластинки, в результате чего препарат не достигает ростковой зоны. Поэтому при лечении используют системную терапию:
- витамин А (ретинол) — курс лечения составляет 1-1,5 месяца;
- препараты железа, мышьяка и кальция — назначают только после обследования крови на микроэлементы;
- при необходимости назначают рибофлавин, тиамин, аскорбиновую кислоту, никотиновую кислоту и токоферола ацетат;
- инструментальное лечение — ПУВА-терапию, УФО-терапию, иглорефлексотерапию и электрофорез [1][6].
При лечении онихомикоза используют противогрибковые средства. Взрослым и подросткам назначают препараты для приёма внутрь. К ним относятся:
- тербинафин (курс лечения — 3-4 месяца);
- итраконазол (курс лечения — по 12 недель с перерывом в 3 недели, общая длительность — 3-4 месяца);
- гризеофульвин — препарат с низкой эффективностью, требует длительного курса лечения.
Лечение грибка ногтей у детей может ограничиться использованием препаратов местного применения (например циклопирокса и аморолфина). При назначении противогрибковых препаратов для приёма внутрь необходимо правильно рассчитать дозу в зависимости от веса ребёнка. Итраконазол и флуконазол для лечения онихомикоза у детей не одобрены FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [9].
Прогноз при ониходистрофии благоприятный. Большинство видов заболевания успешно проходят при своевременном обращении за медицинской помощью. Рецидивы возможны при несоблюдении рекомендаций, предписанных врачом, касающихся лечения и профилактики болезни.
Минимизировать риск возникновения дистрофии ногтевого аппарата можно, соблюдая ряд простых предписаний:
- Не пренебрегайте правилами личной гигиены: чаще мойте руки и очищайте ногти от загрязнений.
- Посещайте дерматолога в профилактическом порядке: врач проведёт осмотр и даст дополнительные рекомендации по профилактике.
- В зимний период пользуйтесь перчатками, так как низкая температура пагубно влияет на процессы кровообращения в тканях.
- Используйте резиновые перчатки при работе с химическими, агрессивными средствами.
- Носите комфортную обувь: это снизит риск развития онихолизиса больших пальцев стоп.
- Для маникюра и педикюра выбирайте проверенные косметологические клиники, где работают профессиональные дерматологи и косметологи со специализацией “подология” (медицинский педикюр). По возможности выбирайте щадящий маникюр без агрессивных декоративных покрытий [8][10].
Подногтевая гематома
Подногтевая гематома – это следствие механической травмы ногтевой фаланги верхней или нижней конечности, при которой происходит кровоизлияние в мягкие ткани ногтевого ложа. Повреждение характеризуется болью разной степени интенсивности, локальным повышением температуры, отеком, появлением красного, а затем синюшного и черного окрашивания ногтевой пластины. Диагноз устанавливается на основании анамнеза и клинической картины. В большинстве случаев лечение не требуется. Отслоение ногтевой пластинки, рваная рана мягких тканей является показанием для хирургической обработки поврежденной области, наложения швов и перевязок.
Общие сведения
Для обозначения патологии используются синонимичные названия: кровоподтек под ногтем, «синий ноготь». В течение жизни такое телесное повреждение получает каждый человек, иногда неоднократно. Чаще травмы регистрируются у лиц мужского пола трудоспособного возраста. Пик травматизма приходится на теплое время года и период отпусков, когда большинство занимается строительством и ремонтом, работами на приусадебных участках, активно отдыхает на природе. Подавляющая часть случаев подногтевых кровоизлияний остается вне поля зрения медиков, так как часто пациенты считают повреждение незначительным и попросту игнорируют его.
Подногтевая гематома
Причины
В развитии подногтевых гематом имеет значение физическое воздействие и целый ряд предрасполагающих факторов. Так, риск кровотечения в ответ на незначительную травму повышается у больных, принимающих антикоагулянты. Поздно замечают повреждения пациенты с сахарным диабетом и другими заболеваниями, при которых развивается полинейропатия, нарушается тактильная и болевая чувствительность. К числу основных причин появления подногтевых гематом относятся:
- Резкий направленный удар. Ушиб концевой фаланги в зависимости от силы воздействия может привести к повреждению сосудов кожи, размозжению тканей, появлению рваной раны, перелому кости. Для каждого из этих повреждений характерно скопление крови под ногтем. Следовательно, любая травма требует врачебного внимания.
- Длительное механическое воздействие. Ношение неправильно подобранной по размеру и полноте обуви приводит к травмированию ногтевых пластин и кожных покровов, расположенных под ними. Фактически, развивается мозоль, которая заполняется серозной жидкостью или кровью. Ногтевая пластина при этом может полностью или частично отслоиться.
Патогенез
В основе развития подногтевой гематомы лежит нарушение целостности сосудов. Излившаяся кровь пропитывает ткани, в том числе ногтевую пластинку. Если объем крови незначительный, структура мягких тканей сохраняется. Если объем и скорость кровотечения значительные, то под давлением крови мягкие ткани расслаиваются с формированием полости. Гематома, сформировавшаяся под кожей у лунки или в области ногтевого ложа, по мере роста ногтя перемещается в дистальном направлении. Давление крови в области гематомы раздражает нервные окончания, что провоцирует боль. Резкое увеличение объема гематомы приводит к образованию подногтевого пространства или прорыву крови у ногтевых валиков.
Кровь, пропитавшая мягкие ткани, постепенно рассасывается. Окрашивание ногтевой пластинки является необратимым. С течением времени кровяной сгусток теряет влагу, становится сначала темно-синим, затем чернеет. В обоих случаях формируется пятно, которое перемещается к свободному краю ногтевой пластины.
Классификация
Часто понятия «гематома» и «кровоподтек» используются как синонимы, однако это не совсем верно. Отличия этих двух состояний касаются механизмов получения травмы, клинической картины заболевания, длительности вынужденной временной нетрудоспособности по причине повреждения конечности, врачебных подходов к лечению.
- Подногтевой кровоподтек. Развивается вследствие пропитывания кожи и подкожной клетчатки кровью из поврежденных сосудов. Как правило, формируется при незначительном по силе воздействии и характеризуется невыраженной симптоматикой. Состояние пациента быстро нормализуется, функционирование конечности восстанавливается.
- Подногтевая гематома. Отличается от кровоподтека расслоением тканей с образованием заполненной кровью полости. Геморрагическое пропитывание также имеет место быть, однако объем излившейся крови намного больше, чем при кровоподтеке, что повышает вероятность отслоения ногтя и развития других осложнений.
Симптомы подногтевой гематомы
Характерными признаками кровоизлияния в подногтевую область, развившегося после травмы, является локальная гиперемия, повышение температуры, отек, боли пульсирующего или распирающего характера. Пик локального повышения температуры наступает через 2-3 часа после травмы. На 2-3 день боли стихают, отек начинает спадать.
Сразу после травмы ноготь приобретает насыщенный красный или вишнево-фиолетовый цвет. На вторые-третьи сутки пораженная область синеет, еще через неделю-две приобретает интенсивный черный цвет. Участок ногтя, пропитанный кровью, постепенно перемещается по направлению к ногтевому краю и срезается. Таким образом, черное пятно может сохраняться в течение 2-3 месяцев.
В тех случаях, когда причиной появления травмирования является ношение неудобной обуви, может отмечаться незначительное саднение или дискомфорт. Но чаще изменение цвета ногтевой пластинки становится случайной находкой во время осуществления ухода за ногами. Одновременно с изменением цвета часто выявляются отслоившиеся фрагменты пластины, мозоли на коже пальцев в области ногтевых валиков.
Осложнения
Повреждение кожи и основания ногтя приводит к его деформации. Степень выраженности и длительность существования деформации определяются тем, была ли затронута зона роста. В норме деформированные участки срезаются ножницами во время выполнения маникюра. Травма основания ногтевой пластинки приводит к стойкой деформации, которая не исчезает со временем. Появление в результате механического воздействия трещины или скола ногтя создает условия для проникновения инфекции и развития гнойного воспаления поврежденных тканей. Особенно активно размножаются микроорганизмы в полости гематомы. Недостаточный уход за ушибленной фалангой может стать причиной развития панариция.
Диагностика
По внешнему виду подногтевые гематомы имеют сходные черты с онихопатиями при псориазе, меланомой. Степень повреждения пальца при ударе не всегда очевидна. В связи с этим, лучше обратиться к хирургу, даже если травма кажется несерьезной. Комплексное обследование пациента с травмой фаланги включает:
- Общий осмотр. На гематому указывает наличие предшествующего механического воздействия, острое течение с быстрым нарастанием симптомов. Пальпация поврежденной области болезненна. Дренирование, которое может быть выполнено непосредственно во время амбулаторного приема, дает быстрый эффект.
- Рентгенографическое исследование. Рентгеновский снимок пальца выполняется с целью выявления нарушения целостности костей и суставов конечности. По данным рентгенограммы можно судить о наличии перелома, но нельзя сделать однозначные выводы о степени повреждения мягких тканей (кожи, сухожилий, мышц), объеме гематомы.
Лечение подногтевой гематомы
Врачебная тактика определяется степенью тяжести повреждений. Показаниями для обращения за медицинской помощью является интенсивная, нестерпимая боль в области травмированной фаланги и размер гематомы свыше ¼ площади ногтя. Объем медицинской помощи определяет хирург на основании данных осмотра и рентгеновского снимка:
- Первая помощь. Правильный уход за поврежденной фалангой позволяет быстро унять боль, остановить или замедлить кровотечение, предотвратить отслоение ногтевой пластины. Сразу после травмы необходимо опустить палец в емкость с холодной водой на 15-20 минут. Затем, при наличии открытой раны, обработать поврежденную область раствором антисептика и наложить повязку.
- Дренирование гематомы. Ногтевая пластина над гематомой прокалывается иглой или прожигается термокаутером. Отток крови через небольшое отверстие приводит к снижению давления на ткани, уменьшению интенсивности болевых ощущений. Дренированная подногтевая гематома быстрее рассасывается, что значимо для пациентов, которым важно не иметь косметических дефектов на руках.
- Удаление ногтевой пластины. Ногтевая пластина удаляется частично или полностью при ее отрыве от ногтевого ложа. Попытки сохранить ноготь могут привести к неблагоприятным последствиям: отслоившиеся фрагменты нарушают нормальное функционирование пальца, могут стать причиной дополнительного травмирования при случайном отрыве.
- Хирургическая обработка раны. Размозжение тканей, рваная рана, перелом кости требуют проведения ПХО, которая включает удаление нежизнеспособных фрагментов, наложение швов, дренирование. Целью врачебных манипуляций является создание оптимальных условий для заживления, профилактика нарушений функции стопы или кисти, гнойно-септических осложнений.
- Отбеливание поврежденного ногтя. Ногтевая пластина, пропитанная кровью, отрастает в течение нескольких месяцев. Устранить косметический дефект за одну процедуру позволяет инъекционное подногтевое введение специальных отбеливателей. При этом черное пятно полностью обесцвечивается. Отбеливающие препараты, применяемые наружно, заметного эффекта не дают.
Прогноз и профилактика
В подавляющем большинстве случаев подногтевая гематома проходит самостоятельно без лечения. В течение месяца-двух о травме напоминает лишь косметический дефект в виде темного пятна на ногте. В качестве профилактики рекомендуется соблюдать технику безопасности и аккуратность при выполнении работ, закрывании дверей, перемещении грузов. Сохранить здоровье стоп позволяет правильно подобранная спортивная и повседневная обувь. Для защиты пальцев рук рекомендуется использовать специальные рабочие перчатки и различные приспособления, которые снижают вероятность повреждения верхних конечностей (прихваты, зажимы, манипуляторы).
|
Литература 1. Синий ноготь (кровоподтек под ногтем или подногтевая гематома): этиология, патогенез, диагностические симптомы, варианты течения, исходы и лечения непризнанной болезни/ Ураков А.Л. // Международный журнал прикладных и фундаментальных исследований. – 2016. – № 12 (6). 2. Малая хирургия в практике семейного врача/ Bouvy L.A.// Русский медицинский журнал. – 1996 – №4. 3. Амбулаторная хирургия. Словарь-справочник врача общей практики/ Романов Э.И. – 2002. 4. Новое косметическое средство и новый способ экстренного обесцвечивания подногтевой гематомы/ Габдрафиков Р.Р., Габдрафиков Д.Р., Гадельшина А.А.// Здоровье и образование в XXI веке. – 2017. |
Код МКБ-10 T14.0 |
Подногтевая гематома – лечение в Москве
Как быстро восстановить поврежденные ногти ?
Мечта любой девушки – длинные, красивые здоровые ногти. Но не так просто сделать эту мечту реальностью. В недавнем прошлом о наращивании ногтей было мало что известно. Теперь же абсолютно любая женщина может позволить себе проделать эту процедуру.
Чаще всего нарастить ногти решаются те женщины, у которых собственные ногтевые пластины от природы слабые и не очень красивые или же те, кому предстоит какое-либо ответственное событие, например, свадьба. Даже самые тонкие ногти в один миг могут стать предметом гордости для девушки.
Однако постоянное гелевое или акриловое наращивание весьма пагубно влияет на свои ногти. В связи с этим после снятия нарощенных ногтей, возникает проблема: как же восстановить поврежденные ногти?
Вполне естественно, что вы ужаснетесь при виде своих ногтей, когда снимите с них искусственное покрытие. Даже если вам попался чудесный мастер, который аккуратно делал свою работу, ваши ногтевые пластины в любом случае повреждены, а, следовательно, их просто необходимо восстановить. В результате наращивания ваши ногти стали сухими, тонкими, неровными и имеют желтоватый оттенок? Не волнуйтесь, все это можно исправить. Но что же делать?
Образовавшиеся на ваших ногтях бороздки – это признак истончения ногтевых пластин. Возникает вопрос, как восстановить ногти после наращивания и избавиться от бороздок. Вот самые эффективные способы:
• Отрастить ноготь заново.
• Использовать выравнивающее покрытие.
• Втирать в ногтевые пластины специальные масла, содержащие экстракты трав, чтобы ускорить рост ногтей.
Чтобы быстро восстановить родные ногти, желательно:
• Периодически делать специальные парафиновые ванночки для рук. Такая процедура способствует восстановлению не только ногтей, но и кожи рук.
• Втирать в ногти оливковое масло, которое также оказывает сильное восстанавливающее воздействие.
• Втирать масло чайного дерева.
А главное, помните о том, что доверять свои ногти можно только высокопрофессиональному мастеру, который в будущем поможет восстановить поврежденные родные ногти после наращивания.
Что делать при травме ногтя?
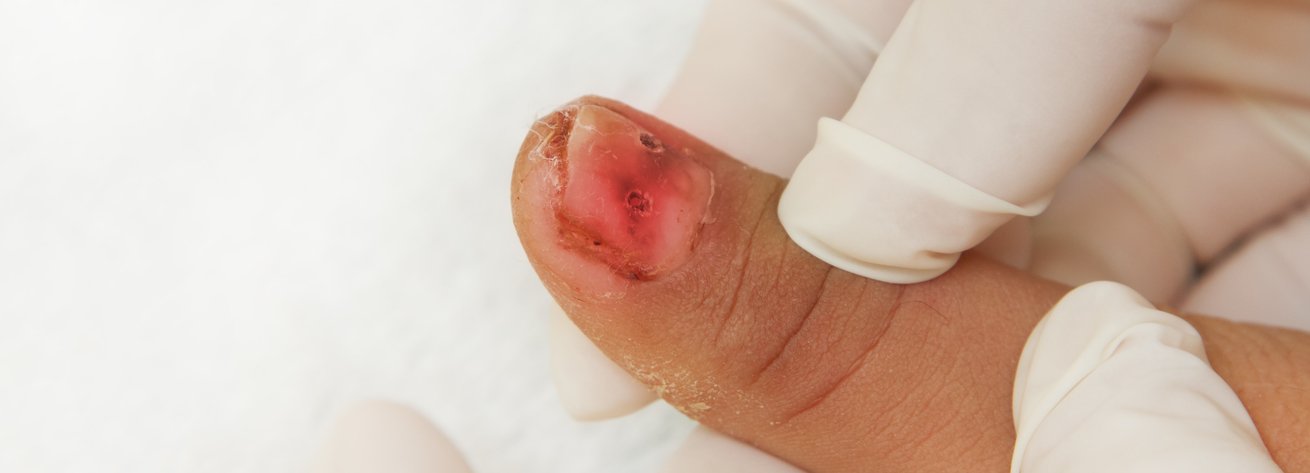
Травма ногтя – это механические повреждения, которые затрагивают ногтевую пластину, кожу вокруг, ногтевое ложе, кутикулу. Такая неприятность часто случается в быту, на работе или дома. При травме ногтя важно правильно оказать первую помощь, а в тяжелых случаях вовремя обратиться к врачу, чтобы избежать осложнений.
- Причины
- Признаки травмирования ногтей
- Какое обследование понадобится?
- Первая помощь
- Как лечить ногти после травмы?
Причины
Большинство травм происходит случайно.
Их вызывают следующие причины:
- Удары, ушибы. Встречаются чаще всего. Это удары молотком или другим тяжелыми предметами, прищемление дверью машины, входной или межкомнатной дверью, выдвижным ящиком;
- Порезы. Происходят при неосторожном обращении с ножницами, ножом, острыми инструментами для маникюра или педикюра;
- Надрывы. Образуются при зацеплении длинным ногтем за предметы с последующим выворачиванием или загибанием ногтевой пластины;
- Попадание под ноготь деревянных щепок, осколков или других острых инородных тел;
- Привычке грызть ногти. Часто вызывает хронические травмы ногтя у ребенка.
Травмы ногтей на ногах, как правило, на большом пальце, нередко вызывает обувь. Ношение неудобных и тесных туфель, босоножек, сапог, ботинок сдавливает пальцы и ногтевые пластины стопы, провоцирует их загибание и врастание.
Признаки травмирования ногтей
Ощущения и видимые изменения на ногте после травмы зависят от причины повреждения.
Могут присутствовать:
- Субунгуальная гематома (скопление крови между ногтевым ложем и ногтевой пластиной). Ноготь окрашивается в красный или пурпурно-черный цвет, который затем постепенно переходит в синий. В пальце ощущается пульсирующая боль. Обычно через некоторое время после такой травмы ноготь отходит от ногтевого ложа;
- Рваная рана. Образуется в результате отрыва ногтя от ногтевого ложа. Сопровождается кровотечением и болью;
- Резаные раны с ровными краями. Возникают при порезах острыми предметами. Сопровождаются кровотечением и болью, интенсивность которых зависит от глубины пореза;
- Отек верхней фаланги или всего пальца, покраснение, местное повышение температуры;
- Переломы, раздробление костей пальца.
Каждый из перечисленных симптомов может проявляться сам по себе или в сочетании с другими. Степень выраженности болевого синдрома зависит от тяжести повреждения.
При несильных травмах матрикса ногтя их последствия сразу незаметны, а проявляются через 1 – 2 месяца по мере отрастания ногтевой пластины. Так происходит, если повреждение затронуло зону роста. На отрастающем после травмы ногте могут присутствовать белые пятна или точки, деформации в виде поперечных выпуклых линий.
Какое обследование понадобится?
Желательно сразу обратиться к врачу. Он подробно осмотрит ногти рук или ног, выявит тяжесть повреждений, обработает раневую поверхность, назначит домашнее лечение.
Кроме осмотра обычно других исследований и анализов не требуется. Исключение – подозрение на перелом костей пальца. В этом случае для проверки целостности костей понадобится рентген.
Первая помощь
Для оказания первой помощи при травме ногтя пальца руки или ноги сначала снимите все украшения с руки и пальцев. Если присутствует отек, то чтобы снять кольца, намыльте палец мылом.
Поставьте палец под струю холодной воды, чтобы очистить рану от загрязнений, обработайте антисептиком. При ушибе приложите компресс со льдом. Это уменьшит боль и приостановит полученное при травме кровоизлияние под ногтем.
Если есть открытое кровотечение, для его остановки воспользуйтесь раствором перекиси водорода или прижмите чистой тканью.
Чтобы уменьшить пульсирующую боль, держите травмированную руку или ногу выше уровня сердца. При сильном болевом синдроме примите обезболивающее средство (Ибупрофен).
После очистки раны, остановки кровотечения, обработайте рану антисептиком и сделайте повязку из стерильного бинта.
После оказания первой помощи обязательно обратитесь к хирургу, если:
- есть деформация или изгиб пальца;
- вы болеете сахарным диабетом, имеете другие проблемы с сосудами или повышенные риски заражения (слабый иммунитет);
- есть рваные раны;
- ноготь оторвался от ногтевого ложа;
- ушиб составляет более 25 % площади ногтевой пластины;
- на ногтевой пластине есть глубокие трещины.
Как лечить ногти после травмы?
Лечение зависит от типа и серьезности повреждений. Перед хирургической обработкой ногтя применяют местное обезболивание, чтобы пострадавший не испытывал боль.
При гематоме в ногтевой пластине делают прокол для свободного оттока скопившейся крови, устранения пульсирующей боли и облегчения состояния.
Надорванные и отслоившиеся после травмы части ногтя удаляют, они не прирастают. При необходимости зашивают кожу вокруг ногтя и ногтевое ложе, накладывают лечебную защитную повязку.
При открытых ранах и большой зоне повреждения врач может назначить мази с антибиотиками.
При переломе кости направляют к травматологу для установки шины, фиксации обломков проволокой или другими методами.
После лечения нужно строго соблюдать все его рекомендации в домашних условиях, принимать выписанные лекарства и приходить на последующие осмотры в назначенные дни.
Полное восстановление ногтя после травмы занимает от 2 до 6 месяцев, пока не отрастет новый ноготь.
При правильно и своевременно оказанной помощи прогноз при лечении травмы ногтей в целом хороший. Наиболее частым осложнением является деформация отрастающей ногтевой пластины. Но со временем она проходит. Несоблюдение правил ухода может привести к онихомикозу или бактериальной инфекции из-за попадания под кожу патогенных грибков или бактерий. При сильном повреждении бывают случаи, когда ноготь после травмы не растет.
Чтобы сохранить ногти целыми и здоровыми, будьте внимательнее, соблюдайте правила безопасности. Коротко подстригайте их, чтобы они не могли ни за что зацепиться.
Если избежать неприятности не удалось, сразу обращайтесь за помощью, чтобы снизить риск осложнений.
В КЛИНИКЕ ПОДОЛОГИИ ДЕРМАТОЛОГИИ ДЕРМА-ЭКСПЕРТ вы сможете быстро получить помощь при разной степени тяжести травм ногтей рук или ног. А также узнать, как быстрее отрастить ногти или временно замаскировать имеющийся косметический дефект.
Для записи звоните по телефонам.






![Онихошизис [13] Онихошизис [13]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihoshizis-13_s.jpeg)
![Онихолизис при псориазе [14] Онихолизис при псориазе [14]](https://probolezny.ru/media/bolezny/onihodistrofiya/oniholizis-pri-psoriaze-14_s_eO1gjyA.jpeg)
![Онихогрифоз [15] Онихогрифоз [15]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihogrifoz-15_s.jpeg)
![Лейконихия [16] Лейконихия [16]](https://probolezny.ru/media/bolezny/onihodistrofiya/lyaykonihiya-16_s.jpeg)
![Продольные борозды на ногтях [17] Продольные борозды на ногтях [17]](https://probolezny.ru/media/bolezny/onihodistrofiya/prodolnye-borozdy-na-nogtyah-17_s.jpeg)
![Онихорексис [13] Онихорексис [13]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihoreksis-13_s.jpeg)
![Склеронихия [19] Склеронихия [19]](https://probolezny.ru/media/bolezny/onihodistrofiya/skleronihiya-19_s.jpeg)
![Трахионихия [20] Трахионихия [20]](https://probolezny.ru/media/bolezny/onihodistrofiya/trahionihiya-20_s.jpeg)
![Наперстковидная истыканность ногтей [14] Наперстковидная истыканность ногтей [14]](https://probolezny.ru/media/bolezny/onihodistrofiya/naperstkovidnaya-istykannost-nogtyay-14_s.jpeg)
![Онихомадезис [21] Онихомадезис [21]](https://probolezny.ru/media/bolezny/onihodistrofiya/onihomadezis-21_s.jpeg)
![Ногти Гиппократа [23] Ногти Гиппократа [23]](https://probolezny.ru/media/bolezny/onihodistrofiya/nogti-gippokrata-23_s.jpeg)
![Подногтевая меланома [24] Подногтевая меланома [24]](https://probolezny.ru/media/bolezny/onihodistrofiya/podnogtevaya-melanoma-24_s.jpeg)