Синдром Гольденхара (Окуло-аурикуло-вертебральная дисплазия)

Синдром Гольденхара — это редкое врожденное заболевание, которое проявляется множественными пороками развития, выраженным клиническим полиморфизмом. Возникает вследствие мутации генов, локализованных в 5, 14, 20 хромосомах. Для синдрома характерны разнообразные аномалии лицевого скелета, патологии органов чувств, зачастую болезнь сопровождается задержкой психического развития. План обследования включает генетическое тестирование для верификации диагноза, лабораторно-инструментальные методы с учетом ведущих клинических признаков. Лечение поддерживающее, многим больным требуется слухопротезирование, комплексная нейрореабилитация.
Общие сведения
Синдром назван в честь американского ученого Мориса Гольденхара, который описал его типичные клинические проявления в 1952 г. В 1963 г. Р.Дж. Горлин и его коллеги сообщили о собственных наблюдениях пациентов, дав болезни второе название «окуло-аурикуло-вертебральная дисплазия». Состояние выявляется с частотой от 1:3500 до 1:7000 живорожденных новорожденных, соотношение мальчиков и девочек составляет 3:2. Если в семье есть больной ребенок, то вероятность появления синдрома Гольденхара у следующих детей — не более 3%.

Синдром Гольденхара
Причины
Заболевание возникает при нарушении дифференцировки 1-2-й жаберных дуг, что провоцируется мутацией в генах GSC и TCOF1. В 98% случаев синдрома роль наследственности не удается проследить. Однако около 2% больных имеют родственников с аналогичной клинической симптоматикой. В литературе описаны случаи аутосомно-доминантного и аутосомно-рецессивного наследования.
Основными предрасполагающими факторами считаются:
- воздействие тератогенных факторов на ранних сроках гестации;
- наличие у матери сахарного диабета, избыточного веса;
- предшествующие искусственные прерывания беременности и выкидыши.
Патогенез
Механизмы формирования характерных для синдрома Гольденхара фенотипических изменений продолжают изучаться. На сегодняшний день ведущей является теория нарушений образований лицевых структур на ранних гестационных сроках (с 3-й по 8-ю неделю эмбриогенеза). Предположительно, в этот период в результате сочетанного воздействия неблагоприятных внешних факторов и генетических аномалий нарушается дифференцировка парных первой-второй жаберных дуг.
Как следствие, лобный, нижне- и верхнечелюстные эктодермальные отростки, происходящие из первой жаберной дуги, и ушные раковины, образованные 1 и 2 жаберными дугами, развиваются асимметрично. После рождения ребенка это проявляется специфическими изменениями верхней и нижней челюстей, глаз и глазниц, мимической и жевательной мускулатуры, структур наружного и среднего уха, аномалиями прикуса, дефицитом мягких тканей.
Симптомы
Основные признаки синдрома Гольденхара — аномалии строения лица, которые в 70% случаев являются правосторонними. У всех пациентов наблюдается асимметрия, недоразвитие нижней челюсти, уменьшение в размерах, деформация или отсутствие ушных раковин. Патологии органа слуха чаще бывают односторонними, сопровождаются атрезией слухового прохода, преаурикулярными выростами. Иногда формируется дополнительная рудиментарная ушная раковина.
Также характерно уменьшение размера глазных яблок (микрофтальмия), косоглазие, атрезия радужки, катаракта. Около 50% пациентов с болезнью Гольденхара имеют высокое готическое небо, широкий рот (макростомию), расщепление языка, аномальный прикус, отсутствие части зубов. В 40% случаев отмечаются косолапость, аномалии позвоночника (сколиоз, spina bifida), искривление ребер. У 30% больных возникают врожденные патологии внутренних органов: пороки сердца, гипоплазия легких, дисплазия почек.
Осложнения
Самым опасным последствием синдрома Гольденхара считается умственная отсталость, которая обусловлена двусторонней тугоухостью, снижением остроты зрения. При этом у большинства детей наблюдается нормальное функционирование нервной системы, однако сенсорная депривация создает затруднения при речевом и психомоторном развитии. Осложненное течение синдрома встречается при тяжелых врожденных пороках сердца, легких, почек.
Диагностика
В большинстве случаев предварительный диагноз устанавливается на основании характерных фенотипических признаков: деформации ушей, асимметрии лица, патологии развития нижней челюсти. Для подтверждения синдрома Гольденхара обязательно назначается консультация генетика, проводится комплекс диагностических мероприятий:
- Генетический анализ. Тестирование на специфическую мутацию генов 14q32, 5p15, MYT1 позволяет 100% подтвердить диагноз. Исследование выполняется в специальных генетических лабораториях с использованием методов секвенирования экзона, флуоресцентной гибридизации.
- Аудиометрия. Оценка слуха в динамике необходима всем пациентам, чтобы вовремя выявить кондуктивную тугоухость, обеспечить мероприятия по ее коррекции. Расширенное обследование у отоларинголога может включать импедансометрию, оценку рефлекса стапедиальной мышцы.
- Неврологический осмотр. Консультация детского невролога требуется для определения причин задержки психомоторного развития, оценки функционирования центральной и периферической нервной системы. При наличии показаний больного направляют на дообследование к психиатру.
- Инструментальная визуализация. Чтобы подтвердить или исключить соматические пороки, при синдроме Гольденхара проводятся рентгенография грудной клетки, эхокардиография, УЗИ органов брюшной полости. Для исследования ЦНС применяется КТ или МРТ головного мозга.
Лечение синдрома Гольденхара
Поскольку основной проблемой является тугоухость, в раннем возрасте рекомендовано слухопротезирование, чтобы предотвратить глухоту и возникающую на ее фоне задержку психоречевого развития. Также больной осматривается пластическим хирургом, чтобы по возможности скорректировать типичные внешние проявления синдрома, исправить асимметрию, гармонизировать черты лица.
Пациенты, у которых диагностирована болезнь Гольденхара, подлежат пожизненному динамическому наблюдению. Им назначаются регулярные обследования у офтальмолога, отоларинголога, невролога и других специалистов, чтобы контролировать состояние здоровья. Курсы поддерживающего лечения включают несколько направлений помощи, основными из которых являются:
- Метаболическая терапия. Для правильного развития ЦНС, улучшения когнитивных навыков используются ноотропы, витамины группы В.
- Нейрореабилитация. Чтобы улучшить речевое развитие, рекомендованы продолжительные курсы занятий с логопедами, сурдологами. По показаниям проводится психологическая коррекция.
- Специальное обучение. Пациентам с признаками ЗПР необходимо продолжать учебу в коррекционных классах с дефектологами, сурдопедагогами.
Прогноз и профилактика
При отсутствии у больного врожденных соматических пороков и достаточном уровне интеллекта прогноз благоприятный, большинство пациентов доживают до зрелого и пожилого возраста. Вызывают опасения случаи синдрома Гольденхара, которые сопровождаются кардиологическими, пульмонологическими или нефрологическими пороками, также неблагоприятный прогноз устанавливают при тяжелой умственной отсталости.
Основу профилактики синдрома составляет антенатальная охрана плода. Критическим периодом является первый триместр, поскольку именно в это время возникают характерные костные аномалии. Беременным женщинам рекомендовано избегать контакта с химикатами, рентгеновским излучением, а также соблюдать противоэпидемические меры для защиты от вирусных инфекций.
|
Литература 1. Клинический случай синдрома Гольденхара в психиатрической практике/ А.В. Ковалева// Acta Biomedica Scientifica. — 2020. — №3. 2. Клинический случай синдрома Гольденхара у новорожденного/ Л.Г. Киселева, Л.П. Мокеева, Ю.С. Тишкова, Н.В. Павловский// Вятский медицинский вестник. — 2015. — №46. 3. Диагностика синдрома Гольденхара в периоде новорожденности/ С.И. Мизинцева// Бюллетень Северного государственного медицинского университета. — 2012. 4. Особенности общеклинических проявлений синдрома Гольденхара/ И.А. Карякина// Системная интеграция в здравоохранении. — 2010. — №2. |
Код МКБ-10 Q87.0 |
Синдром Гольденхара – лечение в Москве
Дата публикации 27 июня 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Синдром Гольденхара — это редкая врождённая аномалия, при которой изменяются размеры и форма лицевых структур. Обычно изменения локализуются на одной стороне лица, вызывая его асимметрию, но иногда встречается двустороннее поражение.

Данный синдром относится к спектру врождённых аномалий черепа и лицевых структур, имеющих общий термин “краниофациальная микросомия”. Под ним понимается уменьшение какой-либо структуры тела в пределах черепно-лицевой области.
Синонимы синдрома: окулоаурикулярная дисплазия, фацио-аурикуло-вертебральная ассоциация, синдром 1-й и 2-й жаберных дуг, отомандибулярный дизостоз, гемифациальная микросомия и др.
Приблизительная частота встречаемости синдрома Гольденхара — 1 случай на 3500-25000 новорождённых [9]. У мальчиков он встречается в 2 раза чаще, чем у девочек.
Точные причины заболевания на сегодняшний день до конца не известны [1][2][3][4]. Большинство случаев возникают случайно в семьях без отягощённой истории болезни. Однако у 1-2 % пациентов с синдромом Гольденхара есть близкие родственники с подобным нарушением. Это свидетельствует о роли генетических факторов в возникновении данной патологии [4][5]. В частности предполагается участие гена MYT1, расположенного в локусе q13.33 хромосомы 20.
Другим возможным фактором развития синдрома Гольденхара являются хромосомные аномалии — потеря или удвоение участка хромосомы. Как правило, у людей с этими нарушениями могут наблюдаются такие сочетанные пороки развития, как аномалии сердца, лёгких, почек, конечностей и центральной нервной системы [1][2][5][6].
Некоторые исследователи полагают, что формированию синдрома способствует нарушение кровотока или внешние повреждающие факторы:
- приём некоторых лекарственных препаратов, противопоказанных при беременности;
- вредные привычки;
- химические и физические агенты, воздействующие на плод на 3-8 неделе внутриутробного развития [5][6].
Также нельзя исключить роль таких акушерско-гинекологических факторов, как предшествующие аборты, сахарный диабет и ожирение [18].
Первые описания врождённых аномалий лицевых структур обнаружены в древних письменах, датированных 2000 лет до н. э. В Колумбии и Мексике были найдены древние керамические изделия с изображениями различных вариантов гемифациальной микросомии, в том числе наследственной: на одном из изделий был изображён родитель с ребёнком на руках, которые имели схожие аномалии лица [10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома Гольденхара
Для синдрома Гольденхара характерна асимметрия лица (одностороннее недоразвитие челюсти) в сочетании с аномалиями ушных раковин, доброкачественными опухолями глаз и поражением спинного мозга (как правило в шейном отделе позвоночника). В большинстве случаев эти нарушения локализуются с правой стороны [19]. Однако до 30 % людей с синдромом Гольденхара имеют двусторонние аномалии лицевых структур.
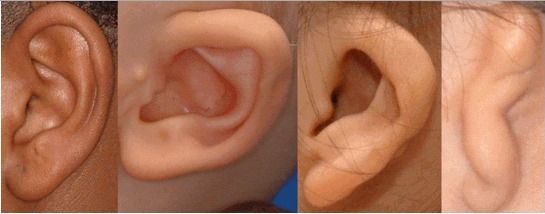
К лицевым аномалиям синдрома относятся:
- расщелины лица и нёба, аномалии лицевых мышц, верхней и нижней челюстей, скуловой и височной костей;
- аномалии ушных раковин: от недоразвития или полного отсутствия ушной раковины до образования околоушных кожных выростов при нормально сформированной ушной раковине;
- аномалии глаз (встречаются реже): одно- или двухстороннее уменьшение глазного яблока (микрофтальмия) вплоть до его отсутствия (анофтальмии), эпибульбарные дермоидные кисты глаз (доброкачественные опухоли) и ретинопатии [7].
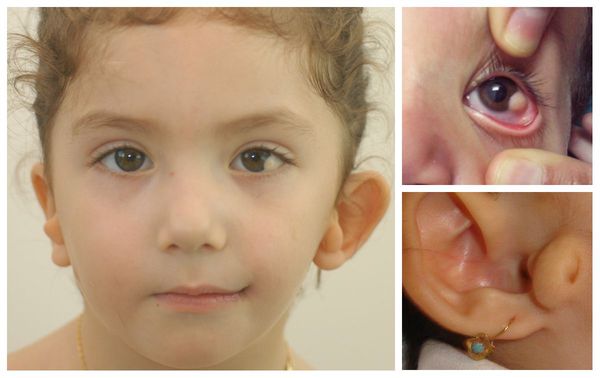
Перечисленные лицевые аномалии могут сопровождаться нарушением слуха, неправильной закладкой и прорезыванием зубов и другими нарушениями, которые могут повлиять на психофизическое развитие ребёнка.
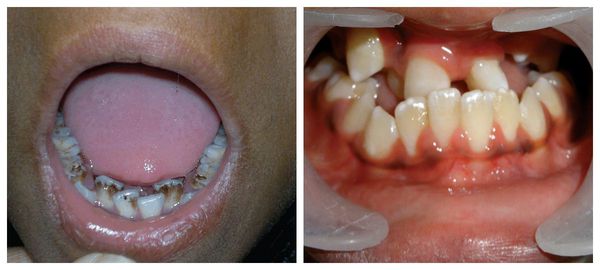
Патогенез синдрома Гольденхара
Лицевые структуры начинают формироваться на ранних сроках беременности. Со второй недели развития эмбриона на его головном конце образуется первичная ротовая ямка. К концу третьей недели она постепенно углубляется, достигает передней кишки (эндодермы) и, соединяясь с ней, образует начало пищеварительного тракта. В это же время по бокам головки эмбриона возникают два углубления — 1-я и 2-я жаберные щели, а ещё чуть позже — 3-я и 4-я щели. Между ними формируются жаберные или глоточные дуги, состоящие из нескольких частей: мешка, арки, бороздки и мембраны.
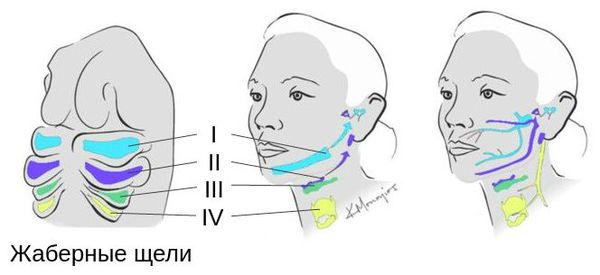
К концу первого месяца развития эмбриона первая жаберная дуга даёт начало пяти отросткам эктодермы: лобному, двум верхне- и нижнечелюстным. Непарный лобный отросток на третьей неделе разделяется на срединный и боковые носовые отростки, из которых к концу 10-11 недели внутриутробного развития формируются лоб, глазницы, нос, средние части верхней челюсти и верхней губы [11][12][14]. Нижнечелюстные отростки образуют единую структуру к концу четвёртой недели, а верхнечелюстные — на шестой неделе развития. Также на шестой неделе из парных латеральных закладок нижнечелюстной дуги формируется язык. На седьмой неделе верхнечелюстные отростки объединяются с лобными, в результате чего формируются губы.
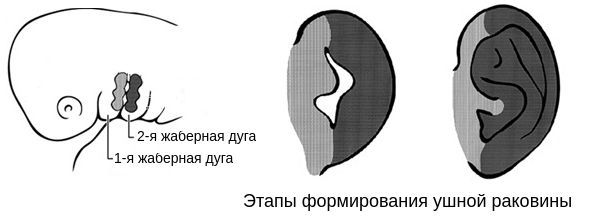
В образовании ушной раковины участвуют первая и вторая жаберные дуги. Из первой дуги образуется передняя треть наружного уха — козелок и ножки завитка. Срастание производных обеих дуг происходит очень рано: к восьмой неделе развития первичная ушная раковина оказывается уже сформированной, однако окончательный рельеф уха оформляется лишь к концу седьмого месяца развития эмбриона [13].
Таким образом, верхняя и нижняя челюсти, жевательная и мимическая мускулатура, наружное ухо и костные структуры среднего уха формируются из первой и второй жаберных дуг с третьей по восьмую неделю развития эмбриона. Этот период является “критическим” в отношении возникновения пороков развития лица и челюстей. Нарушить нормальное развитие черепно-лицевых структур на данном этапе может сочетанное воздействие внешних факторов, хромосомных и генетических аномалий.
Классификация и стадии развития синдрома Гольденхара
Объём дефектов лицевых структур оценивается по классификации OMENS, в которой выделяют пять групп аномалий:
- O — поражение глазницы;
- M — недоразвитие нижней челюсти;
- E — аномалия уха;
- N — вовлечённость нерва;
- S — дефицит мягких тканей.
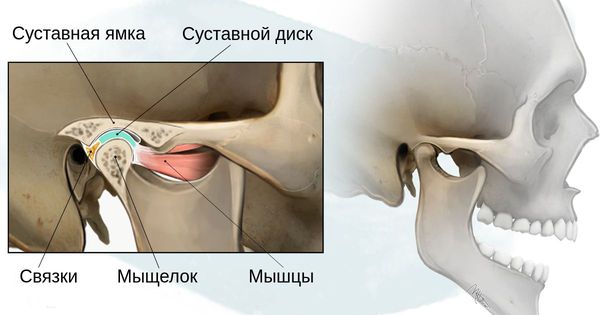
Степень тяжести данных дефектов определяется по классификации, созданной учёными Pruzansky S. и Kaban L. B.:
- 1 степень — уменьшение нижней челюсти и суставной ямки височной кости с сохранением анатомии других структур;
- 2а степень — деформация ветви нижней челюсти, суставного отростка и суставной ямки, сопровождается дефицитом жевательной мускулатуры, при этом функция височно-нижнечелюстного сустава сохраняется;
- 2б степень — недоразвитие и деформация мыщелка и суставной ямки, при этом височно-нижнечелюстной сустав не функционирует;
- 3 степень — отсутствие ветви нижней челюсти, мыщелка и суставной ямки с выраженным дефицитом мягких тканей на стороне поражения, височно-нижнечелюстной сустав не сформирован [16].
Основываясь на своих многолетних наблюдениях, стоматолог-хирург Г. В. Кручинский выделил три варианта синдрома Гольденхара, каждый из которых подразделил на несколько типов:
- Синдром первой и второй жаберных дуг:
- односторонний ушной тип — лицо симметрично, наблюдаются аномалии ушной раковины;
- односторонний челюстно-лицевой и ушной тип (редко бывает двусторонним) — асимметрия лица из-за недоразвития челюстей и других прилегающих структур лёгкой и средней степени тяжести;
- односторонний черепно-челюстно-лицевой, суставной и ушной тип (редко бывает двусторонним) — выраженная асимметрия лица из-за тяжёлой степени недоразвития челюстей и прилегающий структур, отсутствия суставного отростка, головки и даже суставной ямки, атрофии подкожной клетчатки, слюнных желёз, мимических и жевательных мышц.
- Синдром первой жаберной дуги:
- односторонний нижнечелюстной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сохранением формы ушной раковины, сужением слухового прохода или свищом;
- односторонний или двусторонний нижнечелюстной и ушной тип — умеренная асимметрия лица из-за недоразвития нижней челюсти средней степени тяжести с сужением слухового прохода и аномалией ушной раковины (её опущением, уменьшением и пр.).
- Простой синдром второй жаберной дуги:
- односторонний или двусторонний ушной тип — лицо симметрично, наблюдаются аномалии ушей в сочетании с дефектом мочек и лопоухостью.
По информации европейской базы данных редких заболеваний Orphanet [4], все клинические проявления синдрома Гольденхара можно разделить на три группы:
- Очень частые (80-99 %):
- асимметрия лица;
- недоразвитие верхней челюсти;
- нарушение слуха;
- околоушные выросты (добавочные ушные раковины);
- уплощение лицевых скул.
- Частые (30-79 %):
- аномалии внутреннего и среднего уха;
- аномалии позвонков;
- аномалии ушных раковин (чаще односторонние), вплоть до недоразвития;
- атрезия (заращение) наружного слухового прохода;
- микрогнатия;
- нарушение грудного вскармливания;
- нарушение речи;
- расщелина нёба и/или верхней губы (заячья губа).
- Редкие (5-29 %):
- агенезия мозолистого тела (отсутствие проводящих путей между правым и левым полушариями);
- отсутствие одной или двух почек;
- аномалии гортани;
- аномалии рёбер;
- недоразвитие или отсутствие глаза, больших пальцев кистей;
- атрофия коры головного мозга;
- аутизм;
- вентрикуломегалия (увеличение мозговых желудочков);
- недоразвитие лёгких;
- аномалия расположения почек;
- недоразвитие части верхнего века (колобома);
- аномалия гортани и трахеи;
- макростомия (незаращение уголка рта);
- мышечная гипотония (слабость);
- нарушение зрения;
- низкий рост;
- пороки сердца (тетрада Фалло, дефект межжелудочковой перегородки);
- сколиоз;
- трахеопищеводный свищ;
- умственная отсталость.
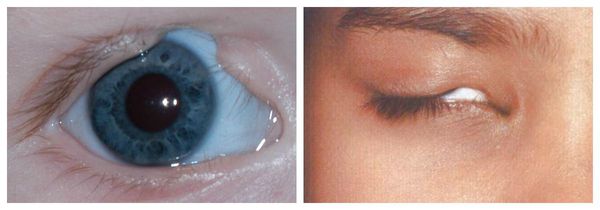
Осложнения синдрома Гольденхара
В раннем возрасте асимметрия нижней челюсти приводит к неправильному развитию и прогрессирующей деформации верхней челюсти и остальных структур лицевого скелета. Со временем ребёнку становится трудно жевать и глотать. При выраженном недоразвитии нижней челюсти у пациента могут возникнуть постоянные проблемы с дыханием, вплоть до апноэ во сне (остановки дыхания).
В целом расщелины лица и/или нёба, недоразвитие верхней и нижней челюсти, лицевых мышц, скуловой и/или височной костей способны вызывать проблемы с зубами, трудности при кормлении, нарушение речи и изменение эстетических параметров лица.
Аномалии ушных раковин в некоторых случаях сопровождаются атрезией (заращением) слухового канала либо полным его отсутствием, что приводит к нарушению слуха. Из-за этого ребёнку сложнее ориентироваться в пространстве, так как он не понимает, откуда исходит тот или иной звук.
Аномалии глаз, такие как дермоидные кисты глаз и колобомы (недоразвитие части верхнего века), способны приводить к нарушению зрительной функции вплоть до частичной или полной потери зрения [1][4][7].
Диагностика синдрома Гольденхара
Как правило, диагностировать синдром Гольденхара не составляет труда. Постановка этого диагноза основана на оценке внешних признаков, клинической симптоматике и результатах дополнительных исследований — КТ, рентгенографии, МСКТ черепа, эхокардиографии и ультразвуковой диагностики. КТ, как правило, проводится для подготовки ребёнка к оперативному лечению.
Обязательной частью УЗИ плода на 18-20 неделе беременности является оценка лицевых структур. Методика исследования включает мультиплоскостную оценку положения и размеров орбит, структур глазных яблок, правильности формирования челюстей, носа и носогубного треугольника, расположения и формы ушных раковин. УЗИ лицевых структур плода позволяет выявить недоразвитие нижней челюсти, расщелины губы и/или нёба, отсутствие или недоразвитие глаза и ушной раковины [15].
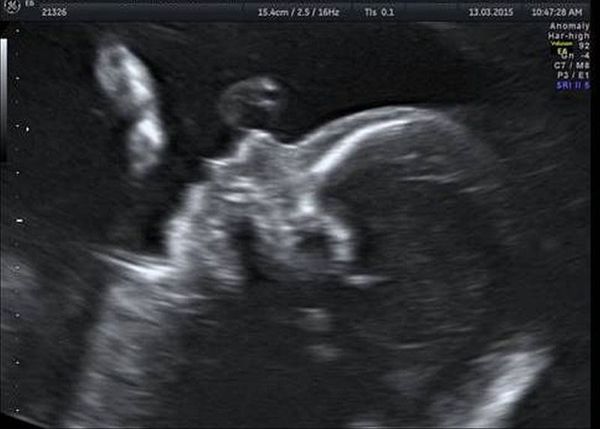
Генетическое тестирование может быть предложено для подтверждения диагноза, т. е. для исключения генетических состояний, включающих аналогичные лицевые аномалии, связанные с хромосомными и моногенными нарушениями. К таким заболеваниям относятся прогрессирующая гемиатрофия лица, синдром Нагера, челюстно-лицевой дизостоз и др. Однако минимальные диагностические критерии не установлены. Имеются описания единичных случаев диагностики данного синдрома с помощью тестирования до родов.
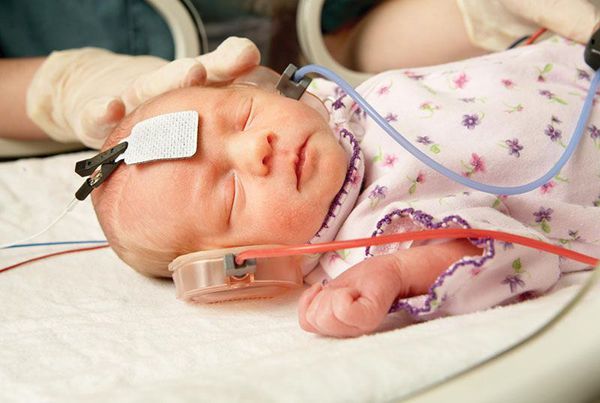
После рождения всем детям до наступления 6 месяцев во избежание задержки психоречевого развития проводится оценка слуха. Для этого выполняется измерение слуховых вызванных потенциалов: регистрация реакции мозга на звуковые раздражители. Зачастую на поражённой стороне у детей с синдромом Гольденхара выявляется тугоухость.
Лечение синдрома Гольденхара
Для лечения пациентов с синдромом Гольденхара применяются многоэтапные хирургические вмешательства, которые проводятся в разные периоды роста и развития черепно-лицевых структур. Лечение длительное, зависит от локализации и выраженности патологии. Оно направлено на восстановление формы и размеров челюстей, ушной раковины и других структур, а также на восстановление функций слуха, жевания и улучшение эстетических параметров лица [3][6][8].
Лечение проявлений синдрома Гольденхара следует начинать как можно раньше. Своевременная коррекция челюстных нарушений у ортодонта способствует успешному хирургическому лечению в последующем и сохраняет баланс лицевого скелета.
Для устранения выраженных дефектов нижней челюсти применяют индивидуально-смоделированные эндопротезы либо костно-хрящевые аутотрансплантаты из рёбер, обладающие тенденцией к росту. Для устранения дефектов ушной раковины также используются силиконовые эндопротезы либо аутотрансплантаты.
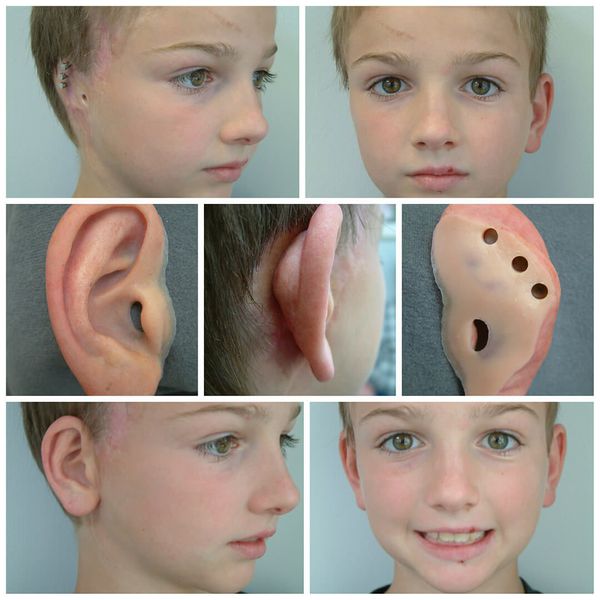
При выявлении нарушений слуха проводится слухопротезирование с помощью слуховых аппаратов либо альтернативными методами. Также необходимы регулярные занятия с сурдопедагогом и логопедом. Всё это позволяет предотвратить отставание ребёнка в речевом и общем развитии.
Решение проблем с кормлением заключается в применении специальных бутылочек и назогастрального зонда — трубки, которую вводят в желудок через нос.
Новообразования, локализующиеся на поверхности глазных яблок, могут быть удалены в случае нарушения зрения или при крупных размерах опухоли. У детей до 7 лет операция по удалению кисты проводится под наркозом. Врождённые пороки сердца, проблемы с почками и/или аномалии позвоночника также корректируются хирургическими методами [17].
Прогноз. Профилактика
Прогноз жизни пациента с синдромом Гольденхара зависит от тяжести клинический проявлений, времени их диагностики и возможной коррекции. Долгосрочный прогноз предсказать сложно [13].
Как правило, возникновение синдрома Гольденхара носит случайный, ненаследственный характер. При рождении больного ребёнка у здоровых родителей повторный генетический риск для потомства составляет не более 2-3 % [21].
При отягощённом семейном анамнезе не исключён наследственный характер заболевания. В таком случае риск для потомства по краниофациальной микросомии повышен. Для оценки риска показано медико-генетическое консультирование. Однако отсутствие конкретного мутирующего гена, характерного для развития синдрома Гольденхара, не позволяет точно предсказать выраженность симптомов у потомства.
Первичная (массовая) профилактика синдрома Гольденхара, как и любой врождённой аномалии, заключается в информировании населения и полноценной дородовой подготовке, направленной на предупреждение возникновения заболевания.
Индивидуальная профилактика синдрома предполагает проведение медико-генетического консультирования семьи и пренатальной ультразвуковой диагностики беременной женщины в установленные сроки [12].
- Главная
- Пациентам
- Статьи
- Лицевые дефекты – протезирование при синдроме Гольденхара
Лицевые дефекты – протезирование при синдроме Гольденхара
Синдром Гольденхара (гемифациальной микросомии) – редко встречающаяся врожденная патология, которая проявляется неправильным развитием одной половины лица и позвоночника. При синдроме Гольденхара наблюдается классическая триада симптомов – гипоплазия нижней челюсти, неправильное формирование глаза и ушной раковины, а также отклонение в строении шейных позвонков.
Проявления синдрома Гольденхара
У детей с синдромом Гольденхара наблюдается серьезный дефект лица – одна половина лица меньше, недоразвиты верхняя и нижняя челюсти и мимическая мускулатура. Недоразвитая, низкорасположенная ушная раковина, узкий наружный слуховой проход, дефекты барабанной перепонки, проводниковая тугоухость или глухота. Ухо иногда может отсутствовать. Отмечается рот больше средних размеров, один угол рта выше другого. Парез лицевого нерва. Глаз недоразвит или полностью отсутствует. Аномальное строение шейных позвонков, их сращение, шея короткая.
Часто наблюдаются при синдроме Гольденхара аномалии развития сердечно-сосудистой, мочеполовой и центральной нервной системы.
Диагностика
Диагностика начинается с составления анамнеза и тщательного опроса родителей больного ребенка. Часто наследственный характер заболевания подтверждается наличием данного синдрома у кого-нибудь из родственников. Помимо аномалий лица, у пациентов нарушена работа многих внутренних органов. Для диагностики степени их поражения назначается полное обследование при помощи инструментальных методов – МРТ, КТ, УЗИ, а также проводится генетическое исследование.
Лечение синдрома Гольденхара
Так как проявления синдрома Гольденхара могут быть самыми различными, в лечении такжевозможны варианты от простого наблюдения до многоэтапных сложных операций.
Поскольку выявляется синдром Гольденхара при рождении ребенка, то и лечение можно начинать сразу же, как только малыш окрепнет. Для реконструкции лица и черепа, при необходимости, проводят пластическую операцию. Дети с синдромом Гольденхара имеют множество других врожденных патологий, для их лечения привлекаются врачи различных специальностей, на консилиуме разрабатывается индивидуальный план лечения ребенка.
Если своевременное лечение не было получено, с возрастом асимметрия лица будет прогрессировать (дефект лиц, все больше обезображивая внешность и усугубляя психологическую травму.
В таких случаях коррекция при помощи лицевого протезирования поможет скрыть лицевые дефекты и адаптировать пациента к жизни в обществе.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Гольденхара — это редкое врожденное заболевание, которое проявляется множественными пороками развития, выраженным клиническим полиморфизмом. Возникает вследствие мутации генов, локализованных в 5, 14, 20 хромосомах. Для синдрома характерны разнообразные аномалии лицевого скелета, патологии органов чувств, зачастую болезнь сопровождается умственной отсталостью. План обследования включает генетическое тестирование для верификации диагноза, лабораторно-инструментальные методы с учетом ведущих клинических признаков. Лечение поддерживающее, многим больным требуется слухопротезирование, комплексная нейрореабилитация.
МКБ-10
Q87.0 Синдромы врожденных аномалий, влияющих преимущественно на внешний вид лица
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение синдрома Гольденхара
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Синдром назван в честь американского ученого Мориса Гольденхара, который описал его типичные клинические проявления в 1952 г. В 1963 г. Р.Дж. Горлин и его коллеги сообщили о собственных наблюдениях пациентов, дав болезни второе название «окуло-аурикуло-вертебральная дисплазия». Состояние выявляется с частотой от 1:3500 до 1:7000 живорожденных новорожденных, соотношение мальчиков и девочек составляет 3:2. Если в семье есть больной ребенок, то вероятность появления синдрома Гольденхара у следующих детей — не более 3%.
Синдром Гольденхара
Причины
Заболевание возникает при нарушении дифференцировки 1-2-й жаберных дуг, что провоцируется мутацией генов в 14-й (локус 14q32), 5-й (локус 5p15), 20-й хромосомах (ген MYT1, локус q13.33). В 98% случаев синдрома роль наследственности не удается проследить. Однако около 2% больных имеют родственников с аналогичной клинической симптоматикой. В литературе описаны случаи аутосомно-доминантного и аутосомно-рецессивного наследования.
Основными предрасполагающими факторами считаются:
- воздействие тератогенных факторов на ранних сроках гестации;
- наличие у матери сахарного диабета, избыточного веса;
- предшествующие искусственные прерывания беременности и выкидыши.
Патогенез
Механизмы формирования характерных для синдрома Гольденхара фенотипических изменений продолжают изучаться. На сегодняшний день ведущей является теория нарушений образований лицевых структур на ранних гестационных сроках (с 3-й по 8-ю неделю эмбриогенеза). Предположительно, в этот период в результате сочетанного воздействия неблагоприятных внешних факторов и генетических аномалий нарушается дифференцировка парных первой-второй жаберных дуг.
Как следствие, лобный, нижне- и верхнечелюстные эктодермальные отростки, происходящие из первой жаберной дуги, и ушные раковины, образованные 1 и 2 жаберными дугами, развиваются асимметрично. После рождения ребенка это проявляется специфическими изменениями верхней и нижней челюстей, глаз и глазниц, мимической и жевательной мускулатуры, структур наружного и среднего уха, аномалиями прикуса, дефицитом мягких тканей.
Симптомы
Основные признаки синдрома Гольденхара — аномалии строения лица, которые в 70% случаев являются правосторонними. У всех пациентов наблюдается асимметрия, недоразвитие нижней челюсти, уменьшение в размерах, деформация или отсутствие ушных раковин. Патологии органа слуха чаще бывают односторонними, сопровождаются атрезией слухового прохода, преаурикулярными выростами. Иногда формируется дополнительная рудиментарная ушная раковина.
Также характерно уменьшение размера глазных яблок (микрофтальмия), косоглазие, атрезия радужки, катаракта. Около 50% пациентов с болезнью Гольденхара имеют высокое готическое небо, широкий рот (макростомию), расщепление языка, аномальный прикус, отсутствие части зубов. В 40% случаев отмечаются косолапость, аномалии позвоночника (сколиоз, spina bifida), искривление ребер. У 30% больных возникают врожденные патологии внутренних органов: пороки сердца, гипоплазия легких, дисплазия почек.
Осложнения
Самым опасным последствием синдрома Гольденхара считается умственная отсталость, которая обусловлена тугоухостью, снижением остроты зрения. При этом у большинства детей наблюдается нормальное функционирование нервной системы, однако сенсорная депривация создает затруднения при речевом и психомоторном развитии. Осложненное течение синдрома встречается при тяжелых врожденных пороках сердца, легких, почек.
Диагностика
В большинстве случаев предварительный диагноз устанавливается на основании характерных фенотипических признаков: деформации ушей, асимметрии лица, патологии развития нижней челюсти. Для подтверждения синдрома Гольденхара обязательно назначается консультация генетика, проводится комплекс диагностических мероприятий:
- Генетический анализ. Тестирование на специфическую мутацию генов 14q32, 5p15, MYT1 позволяет 100% подтвердить диагноз. Исследование выполняется в специальных генетических лабораториях с использованием методов секвенирования экзона, флуоресцентной гибридизации.
- Аудиометрия. Оценка слуха в динамике необходима всем пациентам, чтобы вовремя выявить кондуктивную тугоухость, обеспечить мероприятия по ее коррекции. Расширенное обследование у отоларинголога может включать импедансометрию, оценку рефлекса стапедиальной мышцы.
- Неврологический осмотр. Консультация детского невролога требуется для определения причин задержки психомоторного развития, оценки функционирования центральной и периферической нервной системы. При наличии показаний больного направляют на дообследование к психиатру.
- Инструментальная визуализация. Чтобы подтвердить или исключить соматические пороки, при синдроме Гольденхара проводятся рентгенография грудной клетки, эхокардиография, УЗИ органов брюшной полости. Для исследования ЦНС применяется КТ или МРТ головного мозга.
Лечение синдрома Гольденхара
Поскольку основной проблемой является тугоухость, в раннем возрасте рекомендовано слухопротезирование, чтобы предотвратить глухоту и возникающую на ее фоне умственную отсталость. Также больной осматривается пластическим хирургом, чтобы по возможности скорректировать типичные внешние проявления синдрома, исправить асимметрию, гармонизировать черты лица.
Пациенты, у которых диагностирована болезнь Гольденхара, подлежат пожизненному динамическому наблюдению. Им назначаются регулярные обследования у офтальмолога, отоларинголога, невролога и других специалистов, чтобы контролировать состояние здоровья. Курсы поддерживающего лечения включают несколько направлений помощи, основными из которых являются:
- Метаболическая терапия. Для правильного развития ЦНС, улучшения когнитивных навыков используются ноотропы, витамины группы В.
- Нейрореабилитация. Чтобы улучшить речевое развитие, рекомендованы продолжительные курсы занятий с логопедами, сурдологами. По показаниям проводится психологическая коррекция.
- Специальное обучение. Пациентам с признаками выраженной умственной отсталости необходимо продолжать учебу в коррекционных классах с дефектологами, сурдопедагогами.
Прогноз и профилактика
При отсутствии у больного врожденных соматических пороков и достаточном уровне интеллекта прогноз благоприятный, большинство пациентов доживают до зрелого и пожилого возраста. Вызывают опасения случаи синдрома Гольденхара, которые сопровождаются кардиологическими, пульмонологическими или нефрологическими пороками, также неблагоприятный прогноз устанавливают при тяжелой умственной отсталости.
Основу профилактики синдрома составляет антенатальная охрана плода. Критическим периодом является первый триместр, поскольку именно в это время возникают характерные костные аномалии. Беременным женщинам рекомендовано избегать контакта с химикатами, рентгеновским излучением, а также соблюдать противоэпидемические меры для защиты от вирусных инфекций.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении синдрома Гольденхара.
Источники
- Клинический случай синдрома Гольденхара в психиатрической практике/ А.В. Ковалева// Acta Biomedica Scientifica. — 2020. — №3.
- Клинический случай синдрома Гольденхара у новорожденного/ Л.Г. Киселева, Л.П. Мокеева, Ю.С. Тишкова, Н.В. Павловский// Вятский медицинский вестник. — 2015. — №46.
- Диагностика синдрома Гольденхара в периоде новорожденности/ С.И. Мизинцева// Бюллетень Северного государственного медицинского университета. — 2012.
- Особенности общеклинических проявлений синдрома Гольденхара/ И.А. Карякина// Системная интеграция в здравоохранении. — 2010. — №2.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Что такое синдром Гольденхара?
Синдром Гольденхара (или синдром жаберных дуг) — это врожденное заболевание, при котором искажаются формы лица с одной или двух сторон. Часто у детей с синдромом Гольденхара наблюдаются аномалии и других органов, например, сердца, нервной системы, легких, почек и др.
Данный синдром встречается достаточно редко: 1 ребенок на 3,5-25 тыс. детей. Заболевание чаще встречается у мальчиков, чем у девочек.
Если в семье родился ребёнок с синдромом жаберных дуг — это не значит, что пара больше не может иметь здоровых детей. Вероятность того, что второй ребёнок тоже родится с синдромом — всего 2-3%.
Дети с синдромом Гольденхара, особенно на последних стадиях заболевания, рождаются совсем не приспособленными к жизни. Часто они не могут самостоятельно есть и дышать. В таких случаях приходится прибегать к кормлению и дыханию через трубочки. Такие манипуляции с новорождённым младенцем могут напугать молодых родителей. У них часто появляется страх, что это не лечится и что ребёнок навсегда останется инвалидом.
К счастью, лечение синдрома Гольденхара существует — проводятся операции, которые позволяют маленькому пациенту начать самостоятельно дышать, глотать, говорить, слышать. Благодаря хирургическому вмешательству основные угрозы для жизни уходят. Главное, найти опытных челюстно-лицевых хирургов, которые умеют оперировать маленьких детей.
Благотворительный фонд Русфонд снял репортаж про 6-летнего Арсения, который родился с синдромом Гольденхара. Арсений находится в середине своего пути к выздоровлению. У него уже поставлен слуховой аппарат и новый глаз, взамен удаленного в младенчестве, а также Арсений преодолел дистрофию рук. Дальше ему предстоит пройти операции по ортодонтии и реконструкции лица.
Причины появления синдрома жаберных дуг
Пока науке неизвестны точные причины появления синдрома Гольденхара. У некоторых детей есть родственники с таким же синдромом, но у подавляющего большинства семьи абсолютно здоровы.
Врачи ссылаются на довольно общие причины внутриутробного появления синдрома:
- прием лекарств, противопоказанных беременным
- курение, алкоголизм
- воздействие химических веществ
- аборты
- сахарный диабет
- ожирение

Как определить у ребенка синдром Гольденхара?
У ребенка с синдромом жаберных дуг будут один или несколько симптомов:
- несимметричное лицо
- необычно выглядят уши, ребёнок плохо слышит
- есть расщелина нёба
- верхняя и нижняя челюсти сильно различаются
- один глаз меньше другого
- кисты на глазах
- неправильно прорезываются зубы
Стадии синдрома Гольденхара
Заболевание разделяют на 4 степени развития. Диагноз ставится на основе классификации OMENS, в которой выделяют пять групп аномалий:
- O — аномалии глаз
- M — нижней челюсти
- E — ушей
- N — нервов
- S — мягких тканей
Синдром Гольденхара также классифицируют по аномалиям первой и второй жаберных дуг.
Синдром 1 и 2 жаберных дуг
Лицо ребёнка симметрично или сильно несимметрично, есть аномалии ушей, недоразвита нижняя челюсть, присутствует атрофия слюнных желёз, мимических и жевательных мышц.
Синдром 1 жаберной дуги
Лицо немного несимметрично, нижняя челюсть недоразвита, уши меньше нормы.
Синдром 2 жаберной дуги
Лицо ребёнка симметрично, есть дефекты ушей: неправильная форма мочек и лопоухость.

Что будет, если не лечить синдром Гольденхара?
Неправильное развитие лица у ребёнка — это большие сложности по жизни. Ребёнку с синдромом Гольденхара сложно есть, глотать, говорить, дышать, слышать, видеть.
Аномальная форма нижней челюсти у ребёнка влечёт за собой неправильное развитие всего лицевого скелета. У маленького пациента могут возникнуть проблемы с дыханием, вплоть до его остановки во сне. Кисты на глазах или недоразвитие верхнего века приводят к потере зрения. Слуховой канал может зарасти полностью.
Ребенку с синдромом Гольденхара трудно влиться в социум, ведь у него нарушены практически все органы коммуникации. Он плохо ориентируется в пространстве, так как может не слышать или не видеть того, кто с ним разговаривает.
Внешний вид ребёнка с синдромом пугает и отталкивает от него других детей. От этого страдает психическое здоровье маленького пациента.
Диагностика синдрома Гольденхара у детей
Понять, что у ребёнка синдром жаберных дуг, можно еще на 18-20 неделе беременности. На УЗИ плода становится видно, есть ли отклонения в развитии челюстей, носа, ушей, черепа. Если врач на УЗИ заподозрил у ребёнка синдром Гольденхара — пациентке предложат сдать генетический тест, чтобы уточнить диагноз.
У родившегося ребёнка диагноз ставится на основе следующих обследований:
- визуальный осмотр
- анализ симптомов
- проверка слуха
- рентген или КТ
- МСКТ черепа
- эхокардиография
- УЗИ

Лечение синдрома Гольденхара
Синдром Гольденхара лечится только при помощи хирургических вмешательств. Лечение лучше начинать сразу же, как младенец окрепнет.
Скорее всего, операций будет несколько и проводиться они будут в разные этапы роста ребёнка. Количество хирургических вмешательств зависит от степени и запущенности синдрома.
Операции направлены на то, чтобы, в первую очередь, восстановить необходимые для жизни функции — слух, зрение, жевание, глотание, дыхание. При помощи операций исправляют форму и размер челюстей, ушей, симметричность лица.
Для лечения обычно используются эндопротезы, созданные при помощи 3D технологий, трансплантаты собственной ткани пациента, пластические операции, силиконовые ушные протезы.
Часто для лечения ребёнка с синдромом Гольденхара необходимо участие врачей разных специализаций. Для этого проводят медицинские консилиумы, чтобы выработать подходящий план лечения для юного пациента.
Помимо хирургических операций, понадобится и консервативная терапия. Это занятия с логопедами и сурдологами, приём ноотропов и витаминов группы B, при необходимости занятия с психологом.
Да, лечение синдрома Гольденхара для ребенка — непростой опыт, но нужно радоваться тому, что заболевание можно вылечить или хотя бы намного облегчить симптомы. Чем раньше начато лечение — тем проще и быстрее пройдет череда операций и восстановлений для малыша.
Главное, что должны сделать родители ребёнка с синдромом Гольденхара, — это найти лучшую возможную помощь. Если искать центр или врача для лечения своего ребёнка — страшно, можно обратиться к специалистам, которые разбираются в детских клиниках.
Например, можно оставить заявку и бесплатно пообщаться с медицинскими консультантами портала RussianHospitals. Они выслушают и подскажут, куда лучше обратиться для лечения именно вашего ребёнка. При необходимости, консультант свяжет вас с врачом и выбранной клиникой.
Прогноз лечения благоприятный: большинство детей с синдромом Гольденхара доживают до зрелого и пожилого возраста.
Отзывы о лечении деток с синдромами в разных клиниках России можно прочитать здесь, а отзывы о работе портала RussianHospitals — здесь.

Как найти врача или клинику, где помогут ребёнку с синдромом Гольденхара?
На портале RussianHospitals представлены лучшие детские центры, в которых лечат юных пациентов с различными синдромами.
Например, известный на всю страну НМИЦ детской травматологии и ортопедии имени Турнера. Он находится в Санкт-Петербурге. В центре оперируют детей с различными пороками развития, в том числе и с синдромом Гольденхара. Лечение можно пройти как платно, так и по ОМС.
В Москве детские челюстно-лицевые хирурги оперируют в клинике К+31. Это многопрофильный медицинский центр. Такой вариант подойдет для тех родителей, которые не готовы терять время в очереди на лечение по ОМС для своего ребёнка.
Чтобы не рисковать и не искать клинику для лечения своего ребёнка самостоятельно, вы можете обратиться к специалистам портала RussianHospitals.
Консультанты смогут вам помочь, если:
- вы готовы начать лечение своего ребёнка прямо сейчас или в ближайшем будущем
- у вас уже есть обследования, показывающие синдром Гольденхара у ребёнка
- вы готовы пройти онлайн-консультацию с врачом перед лечением, если это будет нужно
Портал RussianHospitals не сможет вам помочь, если:
- вы живете в отдаленном регионе и не готовы отправиться на лечение с ребёнком в другой город
- если вы не готовы проходить дополнительные обследования со своим ребёнком по назначениям челюстно-лицевого хирурга
Как работает RussianHospitals?
- Вы оставляете заявку на бесплатный подбор лечения и прикладываете медицинские обследования своего ребёнка, которые есть у вас на руках.
- В течение 48 часов с вами связывается медицинский консультант портала и уточняет всю нужную информацию.
- В течение нескольких дней консультант присылает вам несколько предложений от клиник по лечению вашего ребёнка.
- Вы выбираете клинику и отправляетесь на лечение.
Консультации наших менеджеров бесплатны для всех пациентов. Вам не придется общаться с клиниками самостоятельно, тратить на это время и выслушивать высокомерных госслужащих. Это сделаем за вас мы.
Ваш самостоятельный поиск больницы займёт драгоценное время, в которое вы могли бы уже подготовить ребёнка к операции и заселиться в стационар. При самостоятельном поиске вся ответственность за выбор медицинского учреждения будет лежать только на вас.
Специалисты портала RussianHospitals работают в сфере медицинского туризма уже 6 лет, лично знают представителей лучших клиник России и обработали уже тысячи запросов по лечению детей.
Чтобы получить бесплатную консультацию по лечению синдрома Гольденхара в клиниках России, заполните форму заявки и приложите имеющиеся медицинские документы.
Синдром Гольденхара — это заболевание, при котором ребёнку тяжело дышать, глотать, видеть или слышать. С возрастом и ростом организма симптомы только усугубляются. Лечение нужно начинать как можно скорее.
