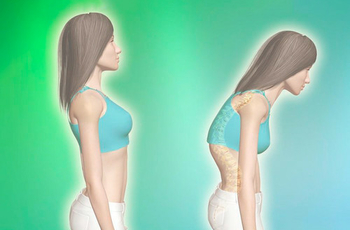
Сутулость и другие искривления осанки, как правило, формируются в раннем детстве или юношестве, когда родители и школа мало обращают внимание на соблюдение ребенком культуры поддержания правильных поз, а сам организм не успевает перестроиться за интенсивно растущим телом. Со временем спинные мышцы ослабевают, возникает их неравномерное развитие, затем патология переходит на сам позвоночник, образуя деформации спины.
По статистике, практически у каждого третьего молодого человека наблюдаются нарушения осанки (кифоз, лордоз, сколиоз, заболевание Шейермана-Мау).
Сутулостью называют излишнюю устойчивую форму искривления в грудном отделе позвоночника (кифоз). При этом плечи больного направлены вперед и вниз, грудная клетка сдавлена и малоподвижна, шея и голова постоянно вытянуты вперед и находятся в вынужденном положении. В отношении всего тела отмечается ограничение амплитуды движений, нарушение координации движений, шаткость походки, мышечные боли и спазмы в спине, особенно после активной физической нагрузки.
Помимо того, что сутулый человек выглядит не совсем эстетично, достаточно часто он страдает и от психологических комплексов. Осознавая свои дефекты, подобные люди становятся замкнутыми, ограниченными в общении, озлобленно воспринимают окружающий мир и общество.
Искривления осанки достаточно хорошо поддаются исправлению консервативными методами лечения, но терапия полностью оправдывает себя только на ранних стадиях заболевания и возраст пациента составляет не более 25 лет. В более позднем возрасте, когда позвоночный столб полностью сформировался и окостенел, лечение требует более длительных усилий и не всегда приносит желаемых результатов.
Причины развития заболевания
Основные причины развития сутулости у детей и взрослых:
- Ослабленное состояние спинных мышц у детей на фоне общей слабости организма (например, после болезни) и низкого иммунитета.
- Привычка постоянно находиться в неправильных позах при сидении за столом, ходьбе, стоянии на одном месте и пр.
- Неблагоприятные условия проживания и отдыха у ребенка (неудобная мебель, кровать и пр.).
- Отсутствие адекватных физических нагрузок и активного досуга у детей. У взрослых – это сидячий образ жизни и постоянное напряжение шейных и плечевых мышц при работе за компьютером.
- В редких случаях аномалии развития позвоночного столба, патологии внутриутробного развития, рахитизм, дисплазия тазобедренных суставов, парезы, параличи и др.
- Гормональная перестройка организма в подростковом периоде и скачки роста, когда мышечно-связочный аппарат не успевает сформироваться относительно резко вытянувшегося тела.
- Слишком большой рост, при котором человек начинает сутулиться, чтобы не казаться выше других (психологический фактор) или мышцам очень сложно поддерживать в естественном положении такое большое тело (физиологические факторы).
- Неравномерные физические нагрузки у взрослых в тренажерных залах. При недостаточной нагрузке на спинные мышцы и «перекачанности» грудных, развивается эффект впалой груди.
- Травматические повреждения позвоночника или мышц спины.
Диагностика искривлений
Выявление и диагностика искривлений осанки осуществляется практически по одной схеме:
- визуальный осмотр врача вертебролога, ортопеда или травматолога;
- рентгенологическое исследование в боковой и фронтальной проекции;
- определение стадии деформации позвоночного столба (угла искривления) по рентгенограмме;
- при необходимости более детального обследования или подозрении на ущемление нервных корешков проводится МРТ диагностика и консультация невропатолога.
Достаточно часто усиление грудного кифоза (сутулость) сопровождается сглаживанием или увеличением других естественных изгибов позвоночника (шейного и/или поясничного лордозов). Лордоз – изгиб спины выпуклостью вперед. Это происходит из-за перераспределения общей нагрузки на позвоночник, атрофии и гипертрофии соответствующих спинных, грудных и брюшных мышц.
Лечение
Подход к лечению искривлений осанки, как и других заболеваний позвоночника, должен быть комплексным. Только одним видом терапии очень тяжело добиться желаемых результатов.
Как правило, в курс лечения входят:
- медикаментозная терапия;
- ЛФК, плавание, кинезотерапия;
- физиотерапевтические процедуры (классический массаж, электрофорез, миостимуляция, бальнеотерапия и пр.) и мануальная терапия (иглоукалывание, акупунктура, различные массажи, релаксо- и рефлексотерапия и пр.);
- при необходимости тракция (вытяжка) позвоночного столба и корсетотерапия;
- в домашних условиях: утренняя зарядка, аквааэробика, йога, пилатес, активный досуг, правильное питание и отказ от вредных привычек.
При этом для каждого пациента индивидуально подбирается свой комплекс упражнений и физиопроцедур в зависимости от особенностей строения организма, возраста, сопутствующих заболеваний, стадии и типа искривления спины.
Медикаментозная терапия назначается, как правило, на начальных стадиях лечения и направлена на устранение болевых синдромов, воспаления, отечности тканей, расслабление мышечных спазмов. В дальнейшем лекарственные препараты могут назначаться как общеукрепляющие (витаминные и минеральные комплексы), иммуностимулирующие или при необходимости специфические средства (препараты кальция, витамин D, гормоны, НПВП и прочие).
Плавание и ЛФК
Плавание, бальнеотерапия и другие водные процедуры отлично укрепляют весь мышечный комплекс организма, воздействуя даже на самые глубинные слои. Физические упражнения в воде позволяют сделать нагрузки дозированными, более приемлемыми для выполнения. Вода не только благотворно влияет на кожные покровы и мышцы (расслабляя и высвобождая ущемления и спазмы), но и способствует закаливанию, восстановлению циркуляции крови и лимфы в сосудах.
Лечебная и дыхательная гимнастики, другие специализированные физические комплексы обязательно входят в перечень лечения искривлений осанки. При этом воздействию подвергаются как атрофированные, так и гипертрофированные мышцы тела. Восстановив баланс мышечных структур, создается прочная опора для поддержания спины в правильном положении, и пациент начинает сам непроизвольно выравнивать спину, потому что эта поза становиться ему более удобной, чем сутулость. Кинезиологическая терапия позволяет выработать правильный стереотип движений и сделать его привычным.
Основные принципы выполнения физических упражнений:
- Систематичные тренировки, желательно под наблюдением специалиста для контроля правильности движений.
- Тренировки должны состоять из общей разминки тела, основной нагрузки и завершающих упражнений на растяжку и расслабление.
- Глубокое и правильное дыхание не только укрепит и подготовит сердце к физическим нагрузкам, но и насытит кровь и мышцы максимальным количеством кислорода, что позволит избежать мышечных болей после занятий.
- На первых порах тренировок необходимо не допускать резких движений, не выполнять упражнения через силу или боль, не делать чрезмерных нагрузок. Все действия желательно выполнять плавно, постепенно увеличивая время тренировок, нагрузку и прочие параметры.
Физиотерапия
Физиотерапевтические процедуры, мануальная терапия и вытяжка позвоночника вводятся в лечение как вспомогательные средства, но от этого они не менее полезны и эффективны. Они позволяют расслабить позвоночный столб, снять напряжение и спазмы мышечного характера, растянуть связки, увеличить двигательные возможности, улучшить кровообращение в патологическом участке. Следовательно, после подобных процедур высвобождаются сами межпозвоночные диски (хрящевые структуры, соединяющие тела позвонков), улучшается их питание и снабжение водой, активируются процессы регенерации тканей, устраняются дистрофические изменения.
Даже на поздних стадиях деформации и в достаточно зрелом возрасте консервативные методы лечения способны существенно улучшить качество жизни и повысить трудоспособность пациентов, хотя и не гарантируют полного выздоровления. Хирургическое вмешательство в подобных случаях рассматривается только как крайняя мера, когда болевые синдромы становятся нестерпимыми и трудно подаются купированию, или деформация позвоночника влияет на работоспособность внутренних органов.
Сутулость
причины, симптомы, методы лечения и профилактики
Сутулость — нарушение осанки, представляет собой искривление позвоночника в грудном отделе, направленное выпуклостью назад. Еще называют функциональный кифоз. Дефект определяют по внешним признакам: шея вытянута, плечи круглые и подаются вперед, внутренние края или нижние углы лопаток выступают над грудной клеткой, живот выпячен. Может быть наследственной, но в большинстве случаев это приобретенное состояние. Особенно часто наблюдается у детей, что связано со слабостью мышц, неправильным положением тела во время сидения, ходьбы.

Симптомы сутулости
Главный признак сутулости — внешний вид стоящего человека. Позвоночник отклоняется от нормального положения, что визуально проявляется дугообразной спиной в грудном отделе, горбатостью. Изменяется положение верхних частей тела:
- шея вытянутая, голова с верхней частью туловища наклонены вперед
- плечи круглые, поддаются вперед
- ноги полусогнуты в коленях
- грудная клетка суженная и впавшая
- ягодицы уплощены
- лопатки выступают
- живот выпячен и отвисает
Внешние изменения сочетаются с болью в спине, мышечной слабостью, быстрой утомляемостью, снижением объема движений. Боль может быть ограниченной или распространяться на соседние части тела: плечи, поясницу, пальцы рук, брюшную полость. Пациенты жалуются, что тяжёло долго стоять, сидеть, находиться в одном положении, трудно отвести руки за спину. В некоторых случаях из-за изменения в строении грудной клетки возникают симптомы тахикардии: дыхание поверхностное, учащенной пульс, одышка, дискомфорт и ощущения жжения в груди. Защемление нервных корешков и спинного мозга сопровождается нарушением чувствительности, слабостью в ногах, проблемами с мочеиспусканием и дефекацией.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Февраля 2023 года
Содержание статьи
Причины
Сутулость бывает патологическая и физиологическая. В первом случае дефект связан с врожденными аномалиями развития позвоночника, коленного и тазобедренного сустава или может быть следствием приобретенных изменений в опорно-двигательном аппарате. К причинам нарушения осанки относят такие заболевания, как:
- плоскостопие
- вальгусная деформация стопы
- травмы спины и нижних конечностей
- дегенеративные процессы в суставах, как артроз, артрит, остеохондроз, межпозвоночная грыжа
- рахит
- остеопороз — снижение плотности костной ткани
- опухоль позвоночника
- инфекции
Реже сутулость проявляется на фоне системных и аутоиммунных болезней, снижения остроты зрения, нарушения слуха, ампутации нижних конечностей, после операций на позвоночнике, лучевой терапии.
Физиологическая сутулость возникает из-за неправильной установки тела в положении сидя во время учебы или работы, слабого освещения рабочего места, не соответствия мебели росту ребенка, взрослого, постоянного ношения тяжестей в одной руке. Не менее важную роль в формировании сутулости играет малоподвижный образ жизни, так как слабые мышцы спины и живота не способны долго удерживать тело в физиологическом положении.
Диагностика
Постановка диагноза начинается с опроса пациента и визуального осмотра ортопедом. Из разговора врач устанавливает причинно-следственную связь между хроническими или врожденными заболеваниями опорно-двигательного аппарата, ранее перенесенными травмами. При внешнем осмотре визуально оценивает расположение верхних частей тела относительно позвоночника. С помощью ощупывания и функциональных тестов определяет степень чувствительности кожных покровов, мышечную силу. При симптомах ущемления спинного мозга назначают консультацию невролога. В некоторых случаях может потребоваться осмотр у травматолога, инфекциониста, гастроэнтеролога, вертебролога.
Для подтверждения диагноза, выявления последствий травм, деструктивных процессов используют аппаратные методы диагностики: рентгенографию, магнитно-резонансную томографию позвоночного столба. При подозрении на заболевания внутренних органов выполняют инструментальное исследование соответствующей области.
К какому врачу обратиться
При изменениях осанки обращайтесь к ортопеду клиники ЦМРТ. Врач проведет осмотр, назначит лечение, а при необходимости привлечет других специалистов — мануального терапевта, специалиста по лечебной физкультуре, остеопата.
Лечение сутулости
Лечение сутулости чаще консервативное. Осанку проще исправить в детском возрасте, на ранней стадии у взрослого, поэтому оздоровительные мероприятия необходимо начинать после определения дефекта. При незначительном искривлении позвоночника пациента обучают правильной осанке, установки тела во время ходьбы, стояния, сидения, в некоторых случаях назначают ортопедический корсет. Для укрепления мышц спины подбирают специальный комплекс упражнений ЛФК. Благоприятное воздействие на позвоночник и костно-мышечную систему оказывают физиопроцедуры, массаж, мануальная терапия, подводное вытяжение позвоночника. При необходимости назначают анальгетики.
Вопрос о хирургическом лечении решается при стойком болевом синдроме, большом углу искривления позвоночника, нарушении дыхания, кровообращения, невозможности вылечить основное заболевание консервативными методами. Операция рекомендована при врожденной патологической сутулости.
В клиниках ЦМРТ курс лечения сутулости формируют с учетом причин её появления, и используют разные терапевтические методы, а именно:
Осложнения
Значительное искривление позвоночника оказывает неблагоприятное влияние на органы дыхательной, нервной, сердечно-сосудистой системы, из-за чего нарушается их функциональность, и развиваются такие осложнения как:
- тазовые расстройства
- ущемление спинного мозга — протекает с потерей чувствительности, мышечной слабостью, болезненным мочеиспусканием
- остеохондроз
- деформация грудной клетки, нарушения легочной вентиляции, что может привести к развитию ишемии, эмболии, тромбоза, внутренних и наружных кровотечений
- проблемы с дыханием, одышка
- тугоподвижность грудной клетки
- изменение походки
- сколиоз
- предрасположенность к инфекциям, снижение иммунитета
Профилактика сутулости
Основные моменты в предупреждении сутулости или недопущении прогрессирования искривления позвоночника:
- выработка навыков физиологической установки тела
- контроль веса
- прием витаминов, препаратов кальция
- полноценное питание
- сон на ортопедическом матрасе
- умеренная двигательная активность
- правильная техника упражнений
- предупреждение травм, перегрузок
- грамотная организация рабочего места: освещения, мебели
- ношение качественной удобной обуви
- плановый комплексный осмотр раз в год
Статью проверил

Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее

Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы

Дата публикации 30 апреля 2021Обновлено 17 июня 2021
Определение болезни. Причины заболевания
Нарушение осанки — это внешнее проявление деформаций позвоночника, приводящее к эстетическим дефектам и снижению качества жизни.

При виде спереди (во фронтальной плоскости) позвоночный столб в норме выглядит прямым, но при виде сбоку (в сагиттальной плоскости) у него есть физиологические изгибы. Грудной и крестцовый изгибы называются кифозом, шейный и поясничный — лордозом. Нарушение осанки связано с искривлением физиологических осей позвоночного столба.
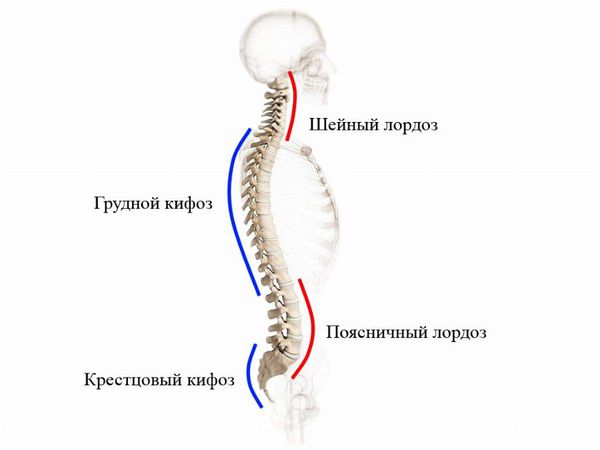
Нарушение осанки часто сочетается с плоскостопием. Из-за этих патологий тело человека принимает привычное неправильное положение. Однако при своевременном лечении такое состояние, как правило, обратимо. Лечение может быть неэффективным лишь при костной деформации [4].
Причины нарушения осанки:
- идиопатический сколиоз (т. е. без установленной причины);
- дегенеративные поражения;
- бактериальные и вирусные инфекции, вызывающие поражения межпозвонковых дисков и замыкательных пластин тел позвонков;
- посттравматические кифозы и анкилозирующие спондилиты;
- дисплазия соединительной ткани;
- остеохондроз и остеопороз;
- постуральный стереотип — длительное неправильное положение тела, например у школьников, сидящих за партой.
Распространённость. Нарушение осанки встречается во всех возрастных группах. Однако чаще наблюдается у людей пожилого возраста: патологией страдает до 70 % населения старше 60 лет [1][2][3][4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы нарушений осанки
В современном мире даже в пенсионном возрасте люди стремятся вести активный образ жизни: работать, путешествовать и заниматься спортом. Нарушение осанки иногда ограничивает социальную активность человека, так как сопровождается рядом симптомов.
Типичные клинические проявления нарушения осанки:
- асимметрия плеч и лопаток;
- отклонение головы от центра тела;
- искривление линии талии;
- дискомфорт и боли в спине;
- ощущение скованности в позвоночнике;
- перекос таза;
- повышенная утомляемость.
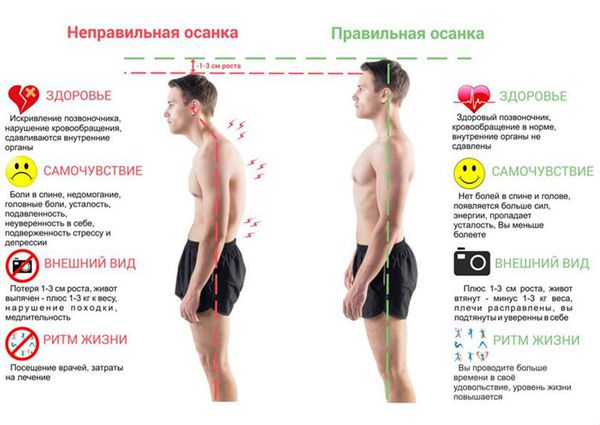
Основное клиническое проявление нарушений осанки — это деформация позвоночника. Если искривление незначительное, то пациент может не замечать симптомов. При сильной деформации позвоночника появляется боль и неврологические расстройства, в том числе синдром перемежающейся хромоты. При этом синдроме пациент вынужден останавливаться при ходьбе из-за боли в пояснице. Перемежающаяся хромота может быть обусловлена стенозом (сужением) позвоночного канала.
Различают следующие виды стеноза:
- центральный — сдавление происходит по центру спинномозгового канала;
- латеральный — сдавление сбоку;
- фораминальный — сдавление в межпозвонковом отверстии.
При центральном стенозе преобладает симптоматика перемежающейся хромоты. При латеральном и фораминальном наблюдаются симптомы патологии корешков (радикулопатии): боль, нарушение чувствительности, снижение мышечной силы [6].
Патогенез нарушений осанки
Нормальная осанка (сагиттальный баланс позвоночника) — это правильный баланс физиологических изгибов. При этом линия, проведённая через центр С7 позвонка и центр межпозвонкового диска L5—S1, параллельна линии отвеса.
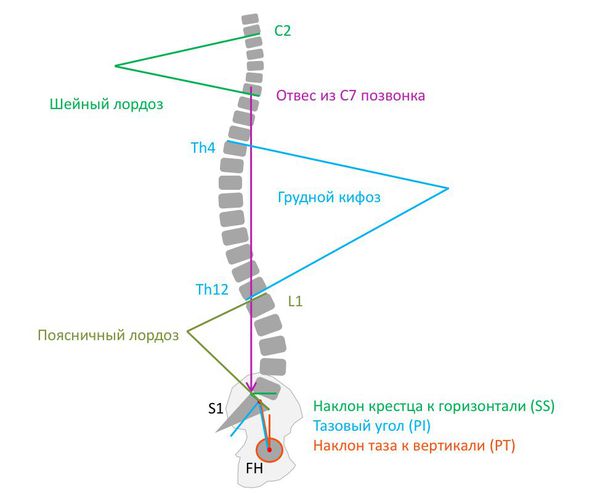
Большинство болезней позвоночника развивается из-за малоподвижного образа жизни — гиподинамии. На фоне постоянного технического прогресса люди стали меньше двигаться. Например, у офисных сотрудников работают в основном мозг, руки, плечи, а всё остальное находится в относительном покое.

Со временем из-за гиподинамии снижается мышечный тонус, нарушается микроциркуляция и метаболизм в тканях межпозвонковых дисков. Диски теряют свои упруго-эластичные свойства, истончаются, растрескиваются и проседают: к старости человек становится на 2-5 см ниже. Эти изменения влияют на осанку.
При кифотических деформациях позвоночника линия сагиттального баланса смещается кпереди. При ротационных смещениях позвонков постепенно формируются трёхплоскостные деформации, что приводит к стенозу позвоночного канала с компрессией (сдавлением) спинного мозга и корешков [14].

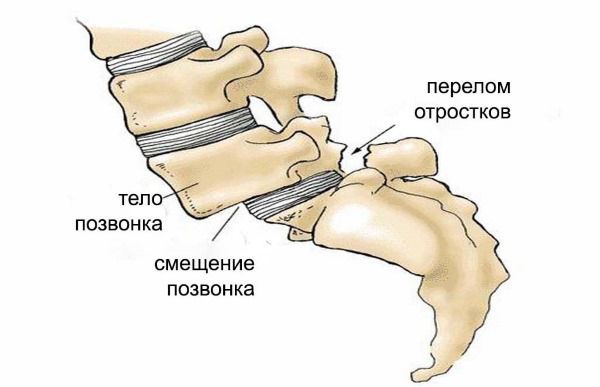
Если нарушение фронтального и сагиттального баланса прогрессирует, может развиваться спондилолистез, при котором позвонки смещаются (соскальзывают). Спондилолистез выявляется у большинства пациентов со сколиотической деформацией.
Прогрессирование деформации позвоночника негативно влияет на работу внутренних органов и систем человека: сердечно-сосудистой, дыхательной, пищеварительной и др. Как следствие, прогрессирует дисфункция всех органов и тканей: нарушается дыхание, иннервация внутренних органов грудной и брюшной полости, кислотно-щелочное равновесие и окислительно-восстановительные процессы [7][8][9][10][11][12]
Классификация и стадии развития нарушений осанки
Наиболее понятной считается классификация, предложенная советским анатомом Л. П. Николаевым [5]. В ней выделены два типа нарушения осанки: в сагиттальной плоскости (вид сбоку) и во фронтальной плоскости (вид сзади или спереди).
В сагиттальной плоскости:
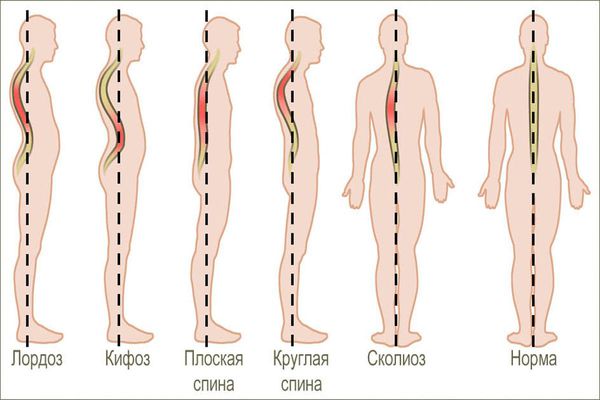
1. Физиологические изгибы позвоночника увеличены:
- Сутулость — изгиб грудного отдела позвоночника увеличен, а изгиб шейного и поясничного отделов уменьшен. При сутулости у человека дугообразная спина, голова и плечи наклонены вперёд, живот выпячен, лопатки отстоят от позвоночника.
- Круглая спина — более выраженный вариант сутулости.
- Кругловогнутая спина — увеличены изгибы грудного и поясничного отделов позвоночника. В области грудного изгиба изменения почти такие же, как при круглой спине, а в поясничной области кривизна позвоночника резко увеличена, живот выпячен вперёд. При этих видах нарушения осанки грудь западает, плечи, шея и голова наклонены вперёд, ягодицы уплотнены, лопатки крыловидно выпячены.
2. Физиологические изгибы позвоночника уменьшены:
- Плоская спина — естественные изгибы сглажены. При этом наклон таза уменьшен, грудная клетка и нижняя часть живота выступают вперёд, лопатки крыловидной формы.
- Плосковогнутая спина — уменьшение изгиба в грудном отделе позвоночника при нормальном или несколько увеличенном изгибе поясничного отдела. Такое нарушение характеризуется узкой грудной клеткой и ослабленными мышцами живота.
Во фронтальной плоскости:
- Сколиотическая осанка — незначительные отклонения позвоночника в сторону от срединной оси. Отличительные признаки: несимметричное положение плеч, лопаток и молочных желёз, перекос таза, слабое развитие мышц туловища, наклонённый вперёд плечевой пояс, разная длина ног. Чётко отмечается неравномерность треугольников талии (пространства между боковой поверхностью тела и внутренней поверхностью свободно опущенной вниз руки). Сколиотическая осанка может быть правосторонней или левосторонней.
В классификации ASD–SRS–Schwab выделяют фронтальную и сагиттальную деформацию. Чтобы оценить степень этой деформации, нужно сопоставить её выраженность со степенью болевого синдрома и ограничением физической активности [14]. В классификации учтены деформации более 30°.
В зависимости от локализации угла сколиоза выделены следующие типы фронтальной дуги:
- тип T — грудная деформация > 30° с вершиной на уровне Th9 позвонка или выше;
- тип L — груднопоясничная или поясничная деформация > 30° с вершиной на уровне Th10 позвонка или ниже;
- тип D — двойная дуга: грудная и поясничная деформация > 30°;
- тип N — норма, сколиотические дуги < 30° [15][18].
Осложнения нарушений осанки
Осложнения при нарушении осанки обусловлены прогрессированием деформации позвоночного столба. Со временем развиваются его деструктивные патологические изменения, которые приводят к стенозу позвоночного канала и развитию соответствующей неврологической клинической симптоматики. Например, проседание межпозвонковых дисков сдавливает нервные корешки, однако боль возникает не в самом позвонке, а в органе, который иннервируется данным сегментом. Чем больше смещение позвонка, тем сильнее клинические проявления: сдавление нервов у основания головы и в верхней части шеи может вызвать сильные головные боли, сдавление корешков грудного отдела — боли в области сердца, расстройства пищеварения и т. д.
При прогрессировании заболевания нарушается сердечный ритм, изменяется частота дыхания, появляется одышка при физической нагрузке, возникает расстройство пищеварения и работы кишечника. Могут появиться боли в поясничном отделе позвоночника, синдром перемежающейся хромоты и неврологическая симптоматика в виде дистальных парестезий (нарушений чувствительности кистей и стоп) [16]. По данным литературы, деформация грудного отдела позвоночника более 60° влияет на работу лёгких, а деформация более 90° — на развитие сердечной недостаточности [31].
Диагностика нарушений осанки
Сбор анамнеза и осмотр
Диагностика нарушений осанки начинается со сбора анамнеза. При этом доктор спрашивает пациента о предшествующих травмах и падениях, о сопутствующих или перенесённых заболеваниях, при которых могла развиться деформация позвоночного столба.
В ходе клинического осмотра врач-ортопед (вертебролог) определяет, нарушен ли баланс позвоночника, если да, то как сильно. Также врач осматривает пациента на наличие плоскостопия или деформации стоп, которые влияют на осанку.
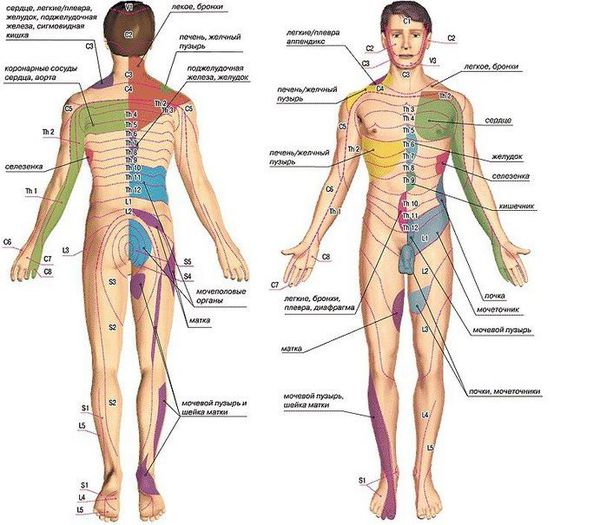
Диагностически значимыми являются зоны Захарьина — Геда. Это участки кожи, на которых при заболеваниях внутренних органов, в том числе связанных с деформацией позвоночника, часто появляются отражённые боли. Также на этих участках может повышаться температура кожи и чувствительность, иногда появляется покраснение [13].
Инструментальная диагностика
Обязательным методом диагностики патологий позвоночника является рентгенография. Дополнительно могут выполняться компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование (УЗИ).
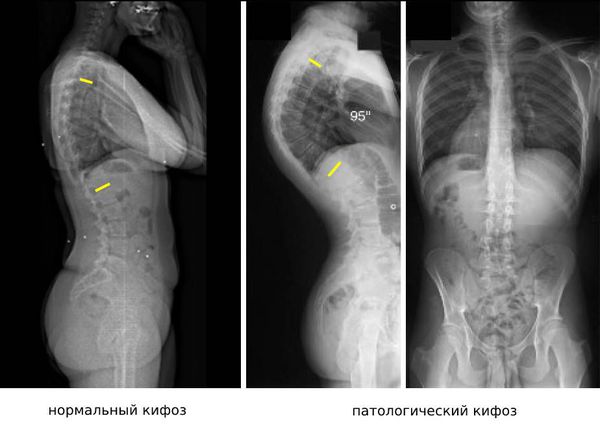
Диагностическую ценность при нарушении осанки имеет рентгенографическое исследование с функциональными пробами. Рентгенография помогает определить, в каком отделе позвоночника есть деформация и насколько она выражена. Также на рентгенограмме видно ротацию позвонков (поворот вокруг своей оси), их смещение вбок, вперёд или назад и степень смещения [17]. Боковая проекция позволяет определить грудной и крестцовый кифоз, шейный и поясничный лордоз, а также оценить сагиттальный баланс позвоночника.
С помощью КТ можно получить объёмное пространственное изображение костных структур позвоночника (мультиспиральная томограмма) и оценить степень деформации тел позвонков.
При изучении МРТ снимков возможно:
- оценить состояние межпозвонковых дисков и степень их дегенерации;
- выявить протрузии — выпячивания диска без разрыва фиброзного кольца;
- выявить гемангиомы тел позвонков — доброкачественные сосудистые опухоли;
- оценить степень выраженности стеноза позвоночного канала и состояние межпозвонковых отверстий и т. д.
УЗИ на практике почти не используют для диагностики деформации позвоночника, так как оно менее информативно, чем рентгенография, КТ и МРТ. Однако метод применяется в пренатальной диагностике. Скрининговое УЗИ высокого разрешения позволяет выявить у плода экструзии межпозвонкового диска, патологию межпозвонкового сустава, сколиоз и др. [29][30]
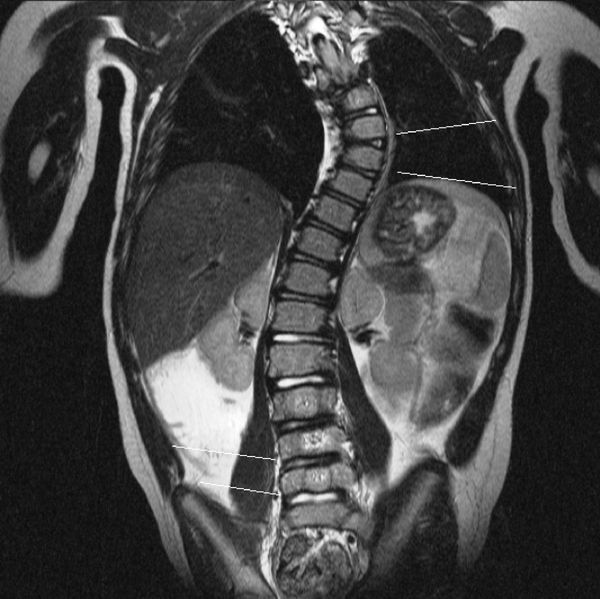
Такая инструментальная диагностика помогает решить, нужна ли пациенту операция и как её провести.
Во многих клиниках нарушение осанки определяют с помощью компьютерной оптической топографии (например, на аппарате DIERS). Это бесконтактный метод обследования пациента. Сначала проектор выводит на спину пациента световые полосы, которые сопоставляются с естественными ориентирами тела человека. Затем видеокамера регистрирует результат, а компьютерная программа анализирует полученные параметры и создаёт трёхмерное изображение позвоночника.

Для выявления остеопороза выполняют денситометрию (рентгенологическое исследование, направленное на определение минеральной плотности костей) и проводят лабораторную диагностику.
Лечение нарушений осанки
Консервативное лечение
Если у пациента одна нога короче другой и из-за этого перекошен таз, возможна ортопедическая коррекция длины ног. При разнице меньше 1 см используются индивидуальные ортопедические стельки. Также стельки назначают при плоскостопии — их задача восстанавливать амортизационную функцию стопы, т. е. смягчать толчки при ходьбе, беге и прыжках.
Если разница длины ног больше 1 см, коррекцию проводят с помощью специальной ортопедической обуви или наклеек на подошву. Однако нужно учитывать, что пока недостаточно доказательств эффективности ортопедической коррекции длины ног [27].
При выраженной кифотической деформации (чрезмерном грудном и крестцовом изгибе) врач подбирает внешний фиксатор — корректирующий ортез. На начальных этапах ортез помогает компенсировать слабость мышц спины.

Согласно рекомендациям Международного научного общества по ортопедическому и реабилитационному лечению сколиоза (SOSORT), к консервативным методам лечения идиопатического сколиоза у детей и подростков относятся: физиотерапевтические упражнения, специальная стационарная реабилитация и фиксация корректирующим ортезом (корсетом) [28].
Появляется всё больше доказательств самого высокого уровня, которые подтверждают, что регулярное выполнение лечебных упражнений помогает предотвратить прогрессирование идиопатического сколиоза у подростков [28]. Все упражнения подбираются врачом индивидуально.
Стационарная реабилитация предполагает, что пациент от трёх до шести недель находится в специализированном медицинском центре, где по несколько часов в день делает упражнения под наблюдением специалиста.
Корсет необходимо надевать на определённое время каждый день. Обычно его носят до зрелости. Основная цель использования корсета — остановить прогрессирование сколиоза.
При наличии болевого синдрома и воспалительного процесса врач может назначить:
- Парацетамол. Это препарат первого выбора, он применяется при слабой и умеренной боли.
- Нестероидные противовоспалительные препараты (НПВП). Уменьшают боль, улучшают самочувствие и ускоряют восстановление нормальной функции при острой боли в спине. НПВП — препараты второго выбора, их назначают при сильной боли или при неэффективности парацетамола. Могут применяться диклофенак, кетопрофен, нимесулид и др.
- Миорелаксанты (тизанидин, толперизон). Рекомендованы при мышечных спазмах. Также применяются, если не помогает терапия парацетамолом или НПВП. Назначаются короткими курсами — до 7 дней [23].
При выраженном болевом синдроме возможно применение:
- Паравертебральных (околопозвоночных) блокад. Они выполняются при сильной боли и анталгическом сколиозе (дегенеративном заболевании позвоночника, которое приводит к его смещению).
- Фармакопунктуры — введения лекарственных препаратов в область периферического нерва.
- Инфузионной терапии (капельниц). Выполняется при отёке неврального корешка.
Также на этом этапе могут выполняться:
- Внутритканевая электростимуляция. Чтобы устранить боль, на патологически изменённые позвонки и суставы воздействуют электрическим током. Нужно учитывать, что пока нет качественных исследований, которые бы подтверждали эффективность метода.
- Электро-волновая терапия. Подразумевает фокусированное воздействие ударной волны на глубокие слои тканей [24][25].
- Миофасциальный релиз и постизометрическая релаксация мышц. Это мягкие техники мануальной терапии, которые направлены на расслабление мышц и фасций [26].
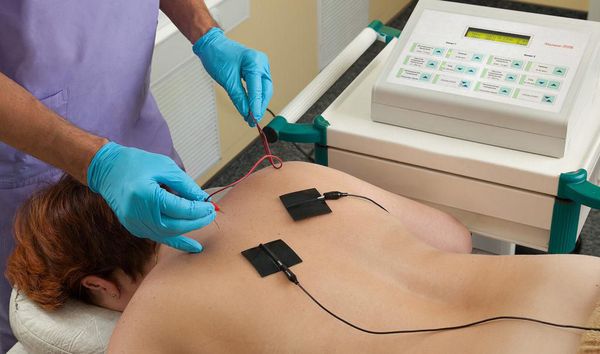
После купирования воспаления и боли переходят к следующему этапу, его цель:
- восстановить правильный баланс передней и задней мышечных групп;
- устранить функциональные блоки;
- восстановить связи позвоночника и суставов.
Для этого применяется медицинский массаж, мануальная терапия и лечебная физкультура. Иглорефлексотерапия на этом этапе помогает снять боль и улучшить кровоснабжение [32].
При остеопорозе важно остановить прогрессирование грудного кифоза и предотвратить патологические переломы позвоночника. Для этого необходимо нарастить костную массу с помощью препаратов кальция и витамина D.
Дегенеративно-дистрофические заболевания, как правило, сопровождаются нарушением микроциркуляции и питания тканей. Чтобы восстановить эти процессы, иногда назначается озонотерапия, внутривенное лазерное облучение крови и различные схемы инфузионной терапии. Однако пока нет достоверных подтверждений, что эти методики помогают.
Хирургическое лечение
Если консервативные методы не работают, рассматривают оперативное лечение.
Показания к операции:
- прогрессирующая деформация и дисбаланс позвоночного столба;
- выраженная нестабильность или спондилолистез;
- некупируемый болевой синдром и неврологическая симптоматика;
- нарушение функции сердечно-сосудистой и дыхательной системы [19].
Противопоказания к операции:
- декомпенсированные сопутствующие заболевания;
- критическое состояние пациента и т. д.
Прогноз. Профилактика
Если не лечить нарушение осанки, деформация позвоночника будет прогрессировать. Как правило, искривление грудного отдела усиливается на 1° в год, поясничного отдела — на 0,5° в год, грудопоясничного — на 0,25° в год.
Динамика прогрессирования патологических изменений зависит от угла сколиотической деформации:
- если угол искривления менее 30°, патология прогрессирует редко;
- если угол более 50°, наблюдается прогрессия в динамике, независимо от возраста пациента.
Ротационные смещения усугубляют деформацию [20].
При своевременном лечении прогноз благоприятный. Если у пациента нет вторичных изменений позвоночного столба и лечение началось на раннем этапе заболевания, можно полностью восстановить правильную осанку.
После завершения клинического этапа лечения пациент должен наблюдаться у лечащего врача, который будет контролировать и корректировать лечебный амбулаторный период.
Для профилактики рецидивов и прогрессирования деформации проводятся контрольные осмотры, корректируется программа упражнений. Формирование, сохранение и восстановление правильной осанки — это постоянная совместная работа пациента и лечащего врача.
- 1 Общая информация о кифозе
- 2 Как развивается кифоз
- 3 Причины развития патологического кифоза
- 4 Стадии развития кифоза
- 4.1 Первая стадия
- 4.2 Вторая стадия
- 4.3 Третья стадия
- 5 Симптомы заболевания
- 6 Виды кифоза
- 7 Функциональный
- 8 Врожденный
- 9 Паралитический
- 10 Дорзальный юношеский
- 11 Посттравматический
- 12 Дегенеративный
- 13 Рахитический
- 14 Тотальный
- 15 Компрессионный
- 16 Туберкулезный
- 17 Сенильный
- 18 Постоперационный
- 19 Неуточненный
- 20 Диагностика заболевания
- 21 Лечение патологического кифоза
- 22 Медикаментозная терапия
- 23 Лечебная гимнастика
- 24 Массаж и мануальная терапия
- 25 Ношение корсета
- 26 Физиотерапевтические процедуры
- 27 Оперативное лечение
- 28 Профилактика кифоза

Различные патологии опорно-двигательного аппарата – распространенная проблема, которая встречается в любом возрасте. Одно из часто встречаемых заболеваний – кифоз. Он заключается в искривлении позвоночника в переднезаднем направлении. При легкой степени кифоз вызывает сутулость, его прогрессирование при отсутствии лечения может стать причиной горбатости.
Общая информация о кифозе
Слово «кифоз» (kyphos) в переводе с древнегреческого языка означает «сгорбленный», «согнутый». Физиологический либо естественный кифоз наблюдается у грудничков во всех отделах позвоночника в течение первых 2-3 месяцев. По мере роста младенца физиологический кифоз остается только в грудном, крестцовом отделе. В здоровом позвоночнике есть еще 2 естественных изгиба – лордоз («наружу» от спины), который формируется в противовес кифозу, он находится в шейном и поясничном отделе.
Указанные изгибы необходимы для обеспечения баланса, правильной осанки, смягчения толчков. Они выступают в качестве амортизаторов, чтобы защищать головной мозг от сотрясений, а также смещения, травм, растяжения мышц, позвонков. Если бы человеческий позвоночник был прямой, то ходьбы была бы невозможна, а риск получения травмы в разы увеличился.
Кифоз, как и лордоз, должен соответствовать определенного градусу, если же показатель отклоняется от допустимых значений, говорят от патологическом изгибе. Кифоз очень часто сочетается со сколиозом – деформацией позвоночного столба в боковой плоскости.
Согласно статистическим данным в мире от заболевания в той или иной степени страдает примерно 8-10% населения. Оно может поражать человека в любом возрасте, но чаще ему подвержены дети, подростки. Склонность к кифозу больше у мальчиков, чем у девочек.

Как развивается кифоз
В сформированном позвоночнике физиологический грудной, крестцовый кифоз противостоит шейному, поясничному лордозу, что обеспечивает функциональность телу человека. Такая форма позвоночного столба создает оптимальные амортизационные и двигательные условия для правильного распределения физической нагрузки, которая приходится на спину и другие части костно-мышечного аппарата.
Благодаря естественным изгибам человек может прыгать, бегать, ходить, делать наклоны, скручивания и т.п. Подобная конфигурация позвоночника придает фигуре эстетические очертания, что очень важно для многих людей, ведь ровная красивая осанка отражаются на внешности.
На фоне негативных факторов как внешних, так и внутренних нормальная конфигурация позвоночника поддается патологическим изменениям, которые могут затрагивать любой его отдел. Если наблюдается выгибание части позвоночника назад по типу горба, то речь идет об аномальном кифозе.
При чрезмерной деформации грудного отдела позвоночника оказывается негативное влияние на его анатомические структуры, а также на расположенные рядом органы. В первую очередь страдает грудная клетка, ее объем и емкость легких уменьшаются, снижается количество кислорода, поступающего в кровь, что влечет нарушение кровообращения и других систем.
Из-за деформации грудной клетки диафрагма начинает оказывать давление на брюшную полость, что негативно отражается на функционировании органов, которые в ней находятся. Наблюдается расстройство пищеварения, в частности – запоры. Из-за неправильного распределения нагрузки на позвоночный столб страдают межпозвоночные диски, что провоцирует остеохондроз. При выраженной деформации сдавливается спинной мозг, нервные волокна, что нарушает работу тазовых органов, снижает чувствительность и вызывает слабость мышц.

Причины развития патологического кифоза
Заболевание может быть врожденным и приобретенным. В первом случае кифоз связан с изначальным наличием в позвоночнике одного либо нескольких клиновидных позвонков, а также других аномалий развития. Во втором случае заболевание развивается в течение жизни под влиянием внешних, внутренних факторов:
- травмы позвоночника;
- нарушение осанки;
- оперативное вмешательство на позвоночнике;
- дегенеративно-дистрофические процессы в элементах позвоночного столба;
- снижение плотности костной ткани;
- ожирение;
- пассивный образ жизни и недостаток физической нагрузки;
- наличие ряда заболеваний, таких как рахит, болезнь Бехтерева, Шейермана-Мау, спондилит, паралич мышц спины и другие;
- проведение лучевой терапии;
- доброкачественные, злокачественные опухоли.
Отдельно нужно выделить старческий кифоз, который преимущественно связан с возрастными процессами, которые являются физиологическими при старении. Такая форма деформации обусловлена сморщиванием, дегенерацией хрящевой ткани в дисках, снижением мышечного тонуса. На фоне данных изменений истончаются, теряют свою эластичность межпозвоночные диски. Тела позвонков приближаются друг к другу, что в дальнейшем приводит к нарушению естественных изгибов.
В медицинской практике известны случаи возникновения истерических кифозов, которые связаны с воспалением в заглоточном, забрюшинном пространстве, а также при наличии корешковых синдромов. Есть достоверная информация о генотипическом происхождении деформации, то есть когда у членов одной семьи наблюдаются схожие искривления позвоночника. Известен случай, когда у однояйцевых близнецов была обнаружена одинаковая форма врожденного кифоза. В медицинской литературе описан пример, где в одной семье заболевание передавалось в 5-ти поколениях.

У детей подросткового возраста деформация развивается гораздо быстрее, что связано со стремительным ростом позвоночника. Дети больше подвержены заболеванию при отсутствии физической активности, нерациональном питании с дефицитом важных элементов, неправильной позицией за рабочим местом, поэтому очень важно следить, как видит ребенок, когда, например, делает уроки.
Стадии развития кифоза
Заболевание не возникает спонтанно, оно развивается, проходя несколько последовательных стадий. Каждая из них имеет свои признаки, что имеет большое значение при подборе тактике лечения и решения вопроса о необходимости хирургического вмешательства.
Первая стадия
Соответствует начального этапу развития деформации, при которой угол изгиба еще умеренный и составляет 35 либо менее градусов. Внешне это выглядит как появление сутулости. На данной стадии человека не беспокоят выраженные симптомы. Может появляться быстрая усталость, неприятные ощущения в шейно-грудном отделе, незначительная болезненность в верхней части спины, которая становится сильнее при физической нагрузке. В положении лежа деформация исчезает сама собой.
На первой стадии патология хорошо поддается коррекции, но многие люди не обращаются к врачу и воспринимают у себя либо у ребенка небольшую сутулость как преходящий недостаток, который не требует лечения. Это большая ошибка молодых родителей, которые считают, что по мере роста ребенок сам преодолеет проблему и позвоночник примет правильную форму. Но в дальнем этого не происходит, проблема лишь усугубляется – деформация прогрессирует и переходит в следующую стадию.
Вторая стадия
На второй стадии угол искривления составляет от 31 до 60 градусов, что делает спину более округлой, происходит опускание плеч. Боль и другие неприятные ощущения начинают быстро нарастать и могут возникать не только со стороны позвоночника. Патологический изгиб особо заметен при длительном нахождении в положении сидя из-за быстрой утомляемости мышц. В данной ситуации спина приобретает С-образный изгиб, что заставляет больного подбирать наиболее комфортную позу либо искать какую-то дополнительную опору.
По сравнению с первой стадией при второй в горизонтальном положении спина сохраняет неестественный изгиб, даже есть оказывать давление сверху на тело, в вертикальном наблюдается выступание живота вперед и расслабленное состояние мышц пресса. Это связано с тем, что организм пытается компенсировать дефект грудного отдела и усиливает поясничный лордоз, а в дальнейшем и шейный. Это приводит к заметному выпиранию подбородка вперед.
Происходящие изменения затрагивают не только позвоночник, но и внутренние органы. Начинает менять свою форму грудная клетка, что влечет снижение функциональности диафрагмы, уменьшение объема легких. Это приводит к расстройству работы сердца, органов дыхания. Страдающие от патологического кифоза больше подвержены различным легочным, сердечным заболеваниям, таким как пневмония, бронхит, ишемия сердца и другие.

Третья стадия
Для данной стадии характерны тяжелые признаки заболевания, которые заключаются не только в структурных, внешних изменениях позвоночного столба, но и серьезных нарушениях работы многих органов. Угол изгиба на третьей стадии составляет 60 и более градусов. В большинстве случаев позвоночник выглядит как латинская буква S, возможны и другие формы.
Из-за выраженного искривления кажется, что человек стал меньше ростом, а его ноги непропорционально длинные. Отмечается выраженное ослабление тонуса мышц рук, ног, спины. Физические нагрузки, даже незначительные, становятся непосильными, поэтому человек все время ищет опору, чтобы облегчить состояние.
Болевой синдром на третьей стадии становится выраженным и сохраняется длительное время. Наблюдается межреберная невралгия из-за раздражения нервов на фоне их сдавливания. Даже малейшая физическая нагрузка приводит к неприятным ощущениям со стороны дыхательной, сердечно-сосудистой системы. У больного может появляться одышка, изменения пульса, давления и т.д.
В некоторых случаях наблюдаются расстройства и со стороны других внутренних органов, что проявляется недержанием мочи, нарушением стула, отрыжкой, изжогой. Отмечается отставание в физическом развитии по сравнению со сверстниками. Прогрессирование болезни может стать причиной инвалидности.
Симптомы заболевания
Внешне заболевание проявляется нарушением осанки различной степени выраженности. На начальном этапе развития есть лишь небольшая сутулость во время движения, сидения. В дальнейшем она сохраняется и не зависит от положения тела, развивается горбатость. В целом все признаки патологического кифоза может разделить на 2 группы: внешние и внутренние. К первым относят:
- опущение, выдвижение плеч вперед;
- наклон головы вниз;
- сужение грудной клетки;
- разведение лопаток;
- визуальное уменьшение роста, удлинение рук, ног;
- снижение мышечного тонуса;
- округление спины, выпирание вперед одного из ее отделов;
- выпирание живота.
К возможным внутренним признакам относят:
- боль в области искривления с дальнейшим распространением на соседние участки;
- быстрая утомляемость, упадок сил, снижение работоспособности;
- проблемы с дыханием;
- межреберная невралгия;
- головокружение, головная боль, нарушение слуха, зрения;
- межпозвоночные грыжи;
- ослабление половой функции.
При тяжелом течении и выраженной деформации значительно ухудшается функциональность многих органов: почек, печени, желудка, сердца, возникают психические расстройства.

Виды кифоза
По месту локализации деформация может наблюдаться в грудном, поясничном, шейном отделе. Кифоз классифицируют на различные виды с учетом причины его возникновения, каждый из них имеет свои особенности, симптомы, тактику лечения.
Функциональный
Данный вид кифоза – проявление неправильной осанки, по сути, является обычной сутулостью. Он связан со слабостью мышц спины и/или длительным нефизиологичным положением во время учебы, работы – с наклоном верхней части спины вниз. Чаще всего функциональный (осаночный) кифоз формируется в подростковом возрасте, преимущественно поражая девочек.
Сутулость могут вызывать психологические причины, когда подросток стесняется своего роста и старается его «уменьшить» путем пригибания плеч и наклона головы вперед, чем и способствует развитию функционального кифоза. В данном случае организм начинает компенсировать избыточный изгиб грудного отдела, поэтому на фоне кифоза появляется поясничный гиперлордоз – отклонение данного отдела кзади.
В отличие от других видов деформации при функциональном кифозе искривление исчезает, если выпрямить спину либо лечь на твердую поверхность. Структурных изменений позвонков, по данным рентгенографии, нет, при своевременной коррекции добиваются выздоровления, даже простыми лечебными упражнениями, обучением сохранять правильное положение спины во время ходьбы, стояния, работе за столом. Если деформацию запустить и не предпринимать никаких мер, то со временем неправильная осанка приведет к клиновидному изменению позвонков, что поспособствует прогрессированию деформации.

Врожденный
Является следствием внутриутробных аномалий, которые происходят преимущественно на этапе формирования тел позвонков. Дефекты развития могут затрагивать любой отдел позвоночника, а также другие части опорно-двигательного аппарата, например, тазовые кости.
При врожденном кифозе может наблюдаться формирование клиновидных, бабочковидных позвонков, микро-, полупозвонков и т.д. Тела некоторых могут срастаться между собой, быть недоразвитыми либо полностью отсутствовать. При наличии аномалии позвоночный столб изгибается в ее сторону и в большинстве случаев врожденный кифоз приводит к тяжелой деформации и нарушению функции спинного мозга.
Может наблюдать не только патологический кифоз, но и кифосколиоз, при котором происходит искривление не только в переднезаднем, но и боковом направлении. Иногда кифоз сочетается с другими аномалиями позвоночника – фиброзными перетяжками, дермоидными кистами, синусами и т.д., а также патологиями развития органов и систем.
Паралитический
Возникает на фоне частичного либо полного паралича мышц спины в результате травм позвоночника, головного мозга, полиомиелита, ДЦП, мышечной дистрофии и других заболеваний тяжелого течения. Паралитический кифоз, как правило, развивается медленно, так как атрофия мышц и нарушение их функции наблюдается постепенно.
При спастическом параличе мышечный тонус повышается, при вялом, наоборот, снижается, но в любом случае их сила ослабевает либо вообще отсутствует. Со временем они перестают выполнять свои функции и не могут обеспечить позвоночнику необходимой устойчивости, наклоны, повороты и другие движения. Даже небольшая физическая нагрузка приводит к изменению формы позвонков и их смещению. Несмотря на медленное развитие паралитического кифоза, в итоге он приводит к выраженному искривлению.
Дорзальный юношеский
Болезнь Шейера-Мау (дорсальный юношеский кифоз) до конца не изучена и причины ее точно неизвестны, хотя установлено, что в ее развитии участвует наследственная предрасположенность. Предполагается, что деформация возникает из-за:
- некроза слоев гиалинового хряща между позвонками и их дисками;
- чрезмерного роста костной ткани;
- множественных микропереломов позвонков на фоне остеопороза.
Заболевание называется юношеским, потому что его первые признаки появляются в пубертатном периоде. Оно может возникать с равной вероятностью, как у мальчиков, так и у девочек, примерно в 12-16 лет, когда идет активный рост костной ткани. Иногда болезнь Шейера-Мау сочетается со сколиозом. На раннем стадии заболевания больные не замечают каких-либо симптомов, по мере прогрессирования возникает болезненность в пораженном отделе позвоночника. При деформации грудной клетки затрудняется дыхание, могут наблюдаться проблемы со стороны сердца.

Посттравматический
Связан с различными травмами позвоночника – падение с высоты, ДТП и т.д. Посттравматический кифоз составляет примерно 40% от всех кифотических деформаций, вероятность его развития зависит от тяжести травмы, наличия нарушений со стороны костно-мышечной системы, возраста и других моментов. Травматическое поражение позвонков и их элементов может наблюдаться в любом отделе позвоночника, чаще всего это поясничный и грудной. В тяжелых случаях могут наблюдаться и другие патологии опорно-двигательного аппарата, неврологические нарушения, которые могут даже привести к полному обездвиживанию.
Дегенеративный
Связан с заболеваниями позвоночника, которые ведут к дегенерации анатомических структур позвоночного столба – остеохондроз, остеопороз и другие. Чаще данный кифоз наблюдается у пожилых людей, так как в этом возрасте высок риск появления дегенеративно-дистрофических патологий скелетной системы.
Из-за патологических процессов происходят изменения в костно-хрящевой ткани, деформация позвонков, ослабление мышц, связок, формирование грыж. Это приводит к тому, что даже обычная нагрузка на позвоночный столб оказывается для него чрезмерно тяжелой, он начинает деформироваться.
Рахитический
Данный кифоз преимущественно возникает у младенцев либо тех, кто переболел рахитом в возрасте до 1 года. Это заболевание связано с дефицитом витамина Д и изменением обмена веществ, что вызывает нарушение развития костной ткани – они становятся мягкими.
Кифоз может встречаться и у подростков, если в прошлом отмечался недостаток витамина Д. В данном случае дугообразная деформация позвоночного столба отмечается в области 1-3 позвонка поясничного отдела. Рахитический кифоз развивается быстро и начинается процесс, как только ребенок пытается учиться сидеть.

Тотальный
Относится к тяжелому заболеванию опорно-двигательной системы, так как при тотальном кифозе происходит дугообразное искривление всего позвоночного столба, что отражается на работе всех органов. Такую форму позвоночника можно считать нормой только у детей до 1-го года, в любых других случаях она считается патологической. Тотальный кифоз является результатом прогрессирования других патологий, чаще всего он связан с болезнью Бехтерева (анкилозирующий спондилоартрит) – хроническая системная патология, при которой поражаются суставы.
Компрессионный
Наблюдается при травматическом поражении одного либо нескольких позвонков (компрессионный перелом). На фоне патологического процесса общая высота переднего отдела пораженных позвонков начинает уменьшаться, что влечет изменение угла наклона спины и развитие сутулости.
Туберкулезный
В развитии данной форме кифоза главную роль играют микобактерии (палочка Коха), которые находятся в организме при костно-суставной форме туберкулеза. В большинстве случаев поражается грудной отдел, реже поясничный и далее шейный, крестцовый. Чаще в патологический процесс вовлекаются 2 позвонка, но встречаются и обширные поражения.
Микобактерии туберкулеза разрушительно воздействуют на межпозвоночные диски, тела позвонков и приводят к их дегенерации, а в дальнейшем к патологическим изгибам. Туберкулезный кифоз не является распространенным, чаще он возникает у людей с выраженным ослаблением иммунитета.
Сенильный
Другое название сенильного кифоза – старческая спина, в связи с возрастом, в котором он возникает. В большинстве случаев заболеванием страдают женщины после климакса – примерно в 50-55 лет, когда в организме происходят значительные гормональные изменения. У лиц мужского пола сенильный кифоз возникает в более позднем возрасте, чаще после 60 лет на фоне возрастных изменений в костно-мышечной системе.
Деформация позвоночника чаще наблюдается в верхнем сегменте грудного отдела и далее по мере прогрессирования она идет вниз по позвоночному столбу. Межпозвоночные диски истончаются, их ширина уменьшается, что ведет к проседанию позвонков. К сенильному кифозу относится и пресенильный, который отличается лишь выраженностью болевого синдрома и возрастом больным – более молодые.

Постоперационный
Причина кифоза понятна из названия – он развивается у людей, которые в прошлом перенесли неудачное хирургическое вмешательство на тканях позвоночника для их стабилизации. Он может возникать и у тех, кто после операции не соблюдал рекомендации врача в реабилитационный период – не носил бандажа, не соблюдал режим покоя, не проходил важные процедуры для восстановления и т.д.
Постоперационный кифоз встречается редко. Его развитие вызывает смещение конструкций, которые были установлены во время операции и перестали выполнять все назначение. Это могут быть пластины, протезы, фиксаторы и другие элементы. Из-за их смещения позвоночник теряет искусственно созданную анатомическую форму, он не в состоянии выдержать оказываемые на него нагрузки и в результате происходит его изгиб. Очень часто для решения данной проблемы нет другого решения, как снова провести операцию по восстановлению формы позвоночника.
Неуточненный
В большинстве случаев врачи в ходе диагностики обнаруживают причины патологического кифоза, но иногда возникают ситуации, когда установить первостепенный фактор не удается, тогда врачи говорят о неуточненном кифозе. К данному виду деформации можно отнести и вторичные искривления, которые связаны с различными системными заболеваниями, например, инфекционное поражение позвоночника. Здесь в первую очередь необходимо устранить первостепенное заболевание, и только после начать лечение кифоза.
Диагностика заболевания
В диагностике важно не обнаружение самой кифотической деформации – главное, установить причину, то есть то заболевание, которое спровоцировало искривление, так как от него зависит выбор методов лечения, подбор лекарственных средств. Диагностика начинается с опроса и осмотра врача. Большую роль играет подробный сбор анамнеза, так как некоторые виды кифоза могут быть наследственными.
Во время беседы подробно выясняют, когда появились первые признаки искривления, особенности его течения, имеются ли неврологические нарушения и другие любые неприятные симптомы. После опроса приступают к осмотру, где оценивают форму спины, тонус мышц, чувствительность кожи, объем движений. Дополнительно выслушивают легкие и сердце, так как они тоже могут страдать из-за деформации.
После опроса и осмотра обязательно назначают рентгенографию позвоночника, которая включает обзорные прямые, боковые, прицельные снимки. Чтобы определить форму, степень деформации, как правило, снимки делают в 2 проекциях в положении лежа, для оценки двигательного объема – в вертикальной, горизонтальной позиции, наклонах.

При рентгендиагностике врожденной деформации у детей до 2 лет возникают затруднения, что связано с неполным окостенением скелетных тканей в данном возрасте. У детей старше на снимках уже можно обнаружить аномальные позвонки, углообразное искривление. Если результатов рентгенографии недостаточно, назначают дополнительные методы диагностики.
Чтобы выявить патологические процессы в мягких тканях, проводят магнитно-резонансную томографию, для оценки состояния внутренних органов – УЗИ, изменений в костных структурах – КТ. Кроме инструментальной диагностики, могут быть назначены и ряд лабораторных исследований, чтобы определить причину заболевания, например, при подозрении на туберкулезный кифоз.
Лечение патологического кифоза
Лечебная тактика подбирается индивидуально для каждого пациента с учетом причины заболевания, локализации, степени выраженности, симптоматики кифоза и других моментов. На первой стадии для исправления деформации достаточно простых упражнений для укрепления мышечного каркаса, развития привычки держать спину ровно. Начиная со второй стадии, уже требуется комплексное лечение.
Медикаментозная терапия
Прием лекарственных препаратов не может существенно повлиять на деформацию позвоночника, поэтому медикаменты играют вспомогательную роль. Их назначение необходимо для общего облегчения состояния больного, купирования болевого синдрома, снятия воспаления, улучшения тока крови, снятия спазма мышц и т.д.

Медикаментозная терапия может включать:
- местные, общие нестероидные противовоспалительные средства – необходимы для купирования воспаления, боли;
- миорелаксанты – снимают спазм мышц в пораженном отделе;
- витаминно-минеральные комплексы – устраняют дефицит необходимых организму веществ;
- глюкокортикоиды – имеют сильное противовоспалительное действие;
- хондропротекторы – улучшают, восстанавливают хрящевую ткань.
При необходимости список препаратов может быть дополнен средствами, направленными на первичную причину кифоза, например, при обнаружении туберкулезной формы.
Лечебная гимнастика
ЛФК в зависимости от вида кифоза может быть назначена как отдельно, так и в комплексном лечении. Все упражнения подбирают строго индивидуально с учетом степени деформации, наличия сопутствующих заболеваний, возраста пациента и т.д. Занятия проходят совместно с инструктором. После того как больной изучит правильную технику выполнения, он может заниматься самостоятельно. Чтобы получить результат лечебную гимнастику нужно делать регулярно и длительное время – от 2-х месяцев и более.

Правильно подобранные упражнения, регулярные занятия позволяют:
- снизить риск развития протрузии, межпозвонковой грыжи в пораженном отделе позвоночника;
- активировать лимфоток, кровообращение в позвоночном столбе, окружающих тканях, что повышает их питание;
- укрепить мышцы спины за счет развития мышечного корсета, замедления развития деформации;
- повысить гибкость суставов;
- улучшить состояние связочно-мышечного аппарата.
ЛФК можно дополнить плаванием, аквааэробикой, которые положительно сказываются не только на опорно-двигательном аппарате, но и на всем организме. Водные занятия необходимы практически при всех видах кифоза, так как их целебное действие на позвоночник не вызывает сомнений. Несколько занятий в неделю значительно помогают снимать нагрузку, усиливать мышечный каркас, а в некоторых случаях даже уменьшать угол деформации. Даже без наличия каких-либо заболеваний, плавание одно из лучших способов поддерживать здоровье опорно-двигательной системы.
Массаж и мануальная терапия
В сочетании с ЛФК назначают курс тонизирующего, расслабляющего массажа, который дает хорошие результаты в комплексном лечении. Он снимает спазм мышц, выраженность боли, нормализует иннервацию, улучшает кровообращение и состояние организма в целом.
Мануальную терапию назначают практически при всех видах кифоза, за исключением тяжелых форм. С ее помощью можно придать позвонкам максимально естественное положение, устранить болевой синдром, напряженность мышц с помощью специальных техник.

Ношение корсета
При лечении некоторых видов кифозов хорошие результаты дает ношение выпрямляющих корсетов, бандажей, которые поддерживают позвоночник и способствуют выравниванию осанки. В какой-то степени они могут доставлять дискомфорт человеку, так как носить их нужно длительно время, но есть очень много различных моделей, что облегчает выбор. С учетом вида деформации могут быть назначены монолитные корсеты, которые снимают нагрузку с позвоночного столба и поддерживают его текущую форму.

Физиотерапевтические процедуры
Различные физиопроцедуры помогают устранить боль, купировать воспаление, остановить прогрессирование заболевания и в некоторых случаях его полностью устранить. Есть множество физиотерапевтических процедур, чаще всего используют:
- электрофорез;
- магнитотерапию;
- акупунктуру;
- теплотерапию и другие.
По показаниям больному может быть назначена тракционная терапия (вытяжение позвоночника). Суть процедуры в повышении расстояния между позвонками, чтобы выпрямить патологический изгиб. Тракция проводится с помощью специальных приспособлений, методик. После процедур в обязательном порядке необходимо ношение корсета.

Оперативное лечение
Правильно подобранное комплексное консервативное лечение в той или иной степени исправляет деформацию либо приостанавливает прогрессирование. Но в некоторых случаях единственным способом решить проблему является операция. Она может быть показана при:
- высоком риске сдавливания спинного мозга;
- тяжелой атрофии мышц спины;
- неэффективности всех консервативных методов лечения;
- стремительном прогрессировании деформации;
- косметический дефект, который значительно снижает качество жизни, не дают возможности заниматься профессиональной деятельностью;
- постоянная, сильная боль, которая не устраняется лекарственными средствами;
- наличие тяжелых осложнений.
С учетом характера повреждения есть несколько методик хирургического вмешательства. Операция может заключаться в выравнивании поврежденных позвонков с последующей фиксацией специальными пластинами (спондилодез). Данный участок теряет подвижность, но осанка выпрямляется, а человек сохраняет способность двигаться и выполнять физические манипуляции. Больному может быть выполнена остеотомия, при которой рассекают пораженные позвонки, заполняют биологическими веществами и фиксируют в анатомически правильном положении.

Профилактика кифоза
Чтобы свести к минимуму вероятность развития кифоза, который связан с воздействием внешних факторов (тяжелые нагрузки, лишний вес, неправильная поза за столом и т.д.) необходимо соблюдать несложные рекомендации:
- вести активный образ жизни, заниматься плаванием, йогой, ездой на велосипеде и т.д.;
- следить за весом, при необходимости его корректировать и не допускать ожирения;
- правильно, сбалансированно питаться, чтобы организм получал все необходимые ему элементы, в том числе и для сохранения здоровой костно-хрящевой ткани;
- при проблемах со зрением проводить коррекцию очками, контактными линзами;
- следить за осанкой, особенно в детском, подростковом возрасте;
- спать на относительно жесткой, ровной поверхности, лучше приобрести ортопедические матрац и подушку;
- по возможности беречь позвоночник от чрезмерного напряжения и нагрузок, которые связаны с поднятием, ношением тяжестей;
- делать зарядку по утрам;
- при сидячей работе обязательно делать перерывы и выполнять простые упражнения либо просто походить.

Все рекомендации особенно важны для детей, ведь именно в этом возрасте зачастую закладываются первые проблемы с позвоночником. Если наблюдается кифоз на фоне быстрого роста скелета, длительного нахождении в согнутой позе необходимо восстанавливать осанку, сделать это можно с помощью простых методов коррекции – упражнений, корсетов.
Если время начального периода формирования искривления упущено, оно перешло во вторую стадию, то для лечения потребуется приложить больше усилий, как ребенку, так и родителям. Необходимо пройти полный курс с ЛФК, медикаментозной терапией, физиопроцедурами и т.д. Дополнительно может потребоваться ношение корсета, так как многие дети зачастую избегают тренировок для восстановления осанки.
При умеренном кифозе, который не прогрессирует и не сопровождается осложнениями, консервативное лечение дает относительно быстрые положительные результаты. Прогрессирующие формы без лечения сопровождаются ухудшением состояния больного и могут стать причиной инвалидности.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
Содержание
- Проблемы с осанкой и их последствия для здоровья подростков
- Мероприятия по исправлению осанки
- Коррекция осанки в домашних условиях
От правильности осанки школьников зависит не только здоровье позвоночника как одного из важнейших органов человека, но и правильное функционирование всех систем организма. Правильная осанка — это прямой позвоночник, при котором человек выглядит привлекательно. Но если существуют отклонения от нормы в виде сутулости или искривления позвоночника, то они требуют серьезной корректировки и лечения.
Проблемы с осанкой и их последствия для здоровья подростков
К сожалению, школьники испытывают те же проблемы с позвоночником, что и взрослые — длительное сидение за партой и малоподвижный образ жизни. Осанка подростка не всегда бывает правильной еще и по причине отставания темпов роста мышц от роста костей скелета. В сочетании с неудобными позами и неправильно подобранной мебелью это приводит к появлению следующих типов неправильной осанки:
- сутулость;
- круглая спина;
- кифоз (грудной отдел изогнут, голова и плечи наклонены вперед);
- сколиоз (искривление позвоночника).
Неправильная осанка может повлечь за собой такие серьезные проблемы со здоровьем , как снижение иммунитета, гормональные расстройства, мышечные боли, проблемы с желудочно-кишечным трактом, заболевания дыхательной системы. Поэтому своевременные мероприятия по исправлению осанки у подростка — это залог его крепкого здоровья в будущем.
Мероприятия по исправлению осанки
Своевременное исправление осанки зависит от ее типа и степень запущенности нарушений. Прежде всего, следует устранить их причины, среди которых:
- недостаток физической активности;
- несоответствие размеров мебели росту подростка;
- необходимость носить тяжелые сумки;
- конфликтные и стрессовые ситуации, негативно влияющие на психику и состояние мышечной системы и позвоночника.
Исправление осанки чаще всего осуществляется при помощи занятий лечебной физкультурой, назначенных специалистом, а также массажа спины и физической активности. Наиболее благоприятны для решения проблем с позвоночником занятия бальными танцами или йогой. При тщательном выполнении данных мероприятий лечение имеет благоприятный прогноз.
Корректирующие упражнения включают в себя:
- упражнения на растяжку грудных мышц;
- упражнения для плеч;
- отжимания;
- подтягивания.
Цель выполнения данных упражнений — мобилизация суставов, разогрев мышц и растягивание связок. При выполнении специальных комплексов мышцы спины постепенно укрепляются и позвоночник выпрямляется.
Другие методы решения проблем с позвоночником — укрепляющие корсеты и массаж спины. Корсеты следует носить под одеждой, и основная их задача — оттягивать плечи назад, не позволяя спине сутулиться. Основной недостаток ношения корсета — постепенное привыкание мышц к внешней поддержке. Поэтому не стоит носить его в течение всего дня.
Массаж является не менее эффективным способом решения проблем с позвоночником. Длительность курса массажа определяется врачом после окончательной постановки диагноза. Ручной или аппаратный массаж выполняется в медицинском учреждении.
Коррекция осанки в домашних условиях
Помимо выполнения комплекса лечебных упражнений, подросток может выполнять самостоятельные мероприятия по коррекции осанки в домашних условиях. Самое главное в достижении этой цели — регулярность и последовательность в выполнении упражнений, без которых позитивный результат невозможен.
Чтобы осанка в домашних условиях могла быть успешно улучшена, подростку необходимо выполнять следующие действия:
- носить книгу на голове так, чтобы она не упала. Упражнение можно выполнять стоя или при ходьбе. Оно позволяет укрепить мышцы шеи и спины;
- стоять у стены. Нужно встать у стены так, чтобы ее касались пятки, лопатки и ягодицы. Следует выполнять данное упражнение от 2 до 5 раз в день;
- выполнять упражнения, сидя на стуле. Это могут быть упражнения на растягивание позвоночника или прогибы;
- выполнять круговые движения руками или наклоны.
Хороший уровень двигательный активности у подростка — один из важнейших показателей успеха в решении проблем с позвоночником. Но помимо упражнений существуют и другие меры, которые позволят прийти к позитивному результату. Осанка в домашних условиях будет успешно исправлена при выполнении следующих рекомендаций:
- правильный выбор подушки. Голова должна лежать прямо;
- правильный выбор матраса. Он должен быть жестким;
- носить тяжелые сумки попеременно в обеих руках или делать их как можно легче;
- стараться не носить обувь на высоком каблуке;
- носить одежду соответствующего размера;
- ставить ноги на ширине плеч для равномерного распределения веса;
- организовывать рабочее место в соответствии с ростом, чтобы исключить сутулость. Угол наклона при сидении на кресле должен составлять около 125 градусов.
Нередко подростку бывает сложно постоянно следить за положением спины во время занятий и регулярностью выполнения физических упражнений. В результате он может забывать делать их дома по причине занятости или нежелания. В этом случае важно мотивировать его, убеждая в преимуществах красивой и ровной спины. Ведь чем старше становится человек, тем сложнее будет исправить проблемы с позвоночником. В то время, когда процесс формирования тела еще не закончен, решить их гораздо проще.
Школьные занятия физкультурой не всегда способны решить задачу по коррекции позвоночника, и не все подростки их любят. Поэтому важно выбрать то, что им действительно нравится. Это может быть плавание, йога или танцы. Регулярные занятия плаванием способствуют укреплению позвоночника. Йога содержит целый комплекс физических и дыхательных техник для решения и профилактики проблем с позвоночником.
Красивая и прямая спина, расправленные плечи и прямой позвоночник многое способны сказать о человеке. Они являются признаком его уверенности в себе и внутреннего благополучия. С уверенным и гармоничным человеком охотнее имеют дело другие люди. Это особенно важно, если подросток хочет привлечь внимание противоположного пола.
Прямой позвоночник — залог крепкого здоровья. Важно дать подростку понять, что если не уделить внимание позвоночнику в школьном возрасте, то это может привести к печальным последствиям для здоровья, не говоря уже о неэстетичном внешнем виде. Поэтому чем раньше он озаботится физической активностью, будет правильно сидеть и ходить, тем лучше будет состояние его здоровья на протяжении всей жизни.

