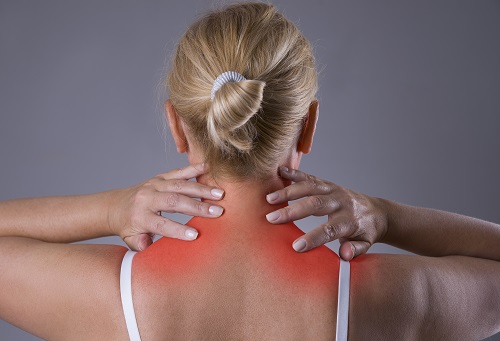
Партизанский признак
Хотя чаще всего причина тянущих болей в пояснице связана с мышцами. Но аналогичные ощущения могут вызывать такие болезни:
- аппендицит иногда может давать тянущую боль справа сзади в районе поясницы;
- хронический холецистит при обострении дает сочетание выраженной боли справа в пояснице и подреберье;
- нефрит, пиелонефрит, гломерулонефрит и другие воспалительные заболевания почек, а также почечнокаменная болезнь дают боль со стороны пораженного органа;
- воспалительные заболевания тонкого и толстого кишечника — кроме болей в пояснице сопровождаются расстройствами стула и болью в животе;
- панкреатит — при этом заболевании боль может отдавать куда угодно.
Существуют и причины, связанные с полом. Тянущая боль в пояснице справа или слева у мужчин может сопровождать простатит. В этом случае болезненность ощущается в области прямой кишки и скорее всего сопровождается проблемами с мочеиспусканием. При воспалении яичек кроме поясницы будут болеть, порой очень сильно, сами тестикулы.
Причины тянущей боли в пояснице у женщин разнообразнее. Это, например, физиологически нормальные состояния — беременность и климакс. Однако если боль в пояснице тянущего характера возникает у женщин только слева, справа или выражена слишком интенсивно, гинеколог должен исключить воспаление яичников (аднексит).
Среди причин, связанных непосредственно с поясницей, выделяют четыре основных. Перечислим их в порядке убывания встречаемости.
- Воспаление мышц — миозит, возникающий из-за развития воспаления на фонеповышенной нагрузки, длительного пребывания в неудобных позах и других причин.
- Корешковый синдром — сдавление нервов, отходящих от позвоночного столба, из-за спондилеза, остеохондроза, протрузии или грыжи межпозвоночного диска.
- Травмы, особенно у людей, склонных к остеопорозу.
- Опухолевые заболевания.
Как видим, этот список причин такой же, как для большинства других состояний, которые в быту называют «проблемами с позвоночником».
Самодиагностика в домашних условиях
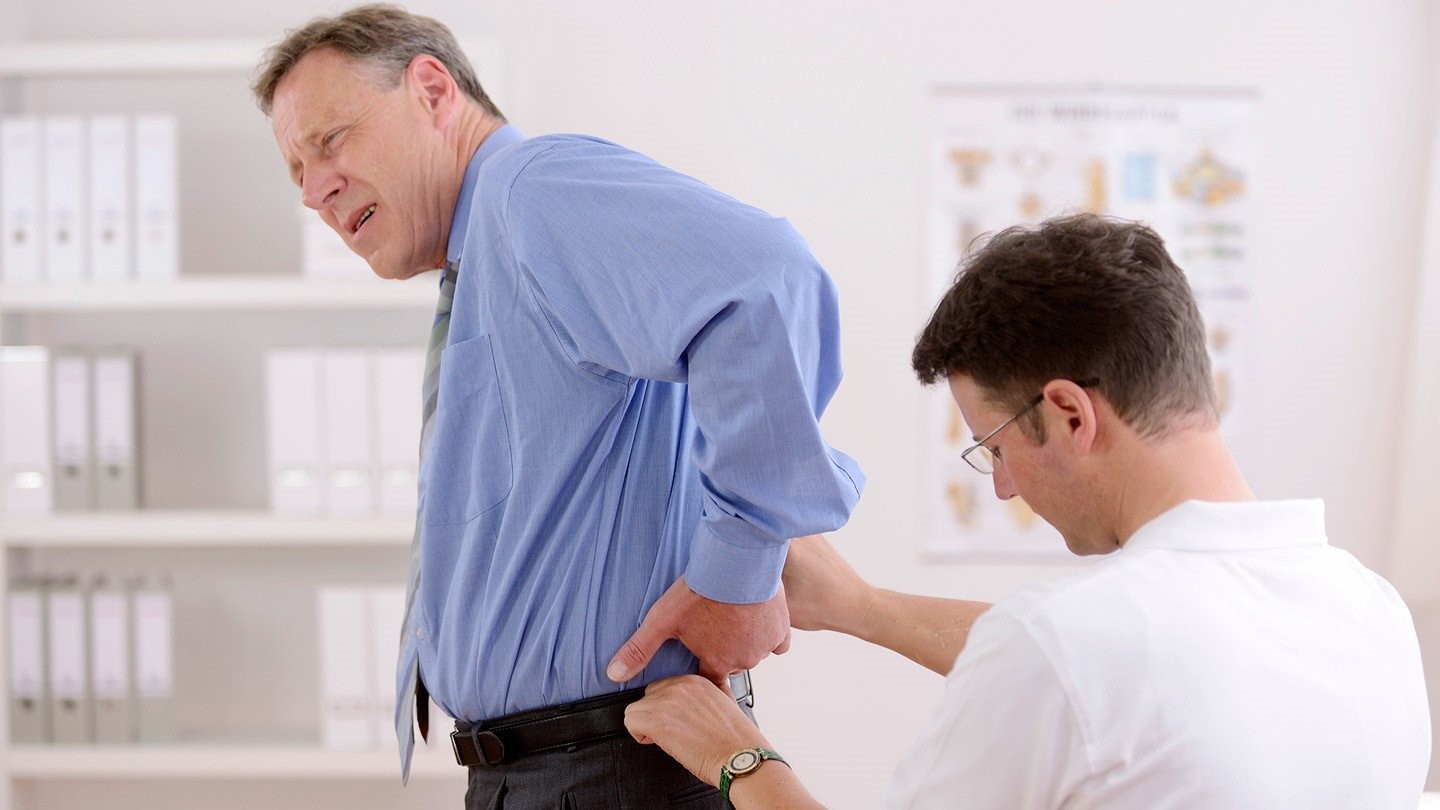
Точно определить, какой именно орган виноват в болезненных ощущениях, может только врач. В домашних условиях можно в первую очередь учесть, есть ли какие-то другие симптомы, кроме того, что тянет спину. Попытайтесь промять беспокоящую область пальцами: если неприятные ощущения усилятся, то со стороны мускулатуры и/или нервов позвоночника проблемы точно есть.
О проблемах именно со спиной говорит и тянущая боль в пояснице, распространяющаяся на ягодицу и иногда отдающая в ногу: причина такого симптома в поражении седалищного нерва. Но ни тот, ни другой симптом, к сожалению, не означают, что здоровы внутренние органы.
Выводим болезнь на чистую воду
Поскольку список причин, вызывающих тянущую боль в спине — в пояснице или выше нее, — широк, терапевту потребуется провести дифференциальную диагностику. Это процедура, когда из нескольких вероятных диагнозов необходимо выбрать и доказать один.
Исключать варианты начинают с наиболее опасных состояний, поэтому врач расспросит о том, как обстоят дела с пищеварением, и ощупает живот. Убедившись, что об аппендиците, остром холецистите или панкреатите речь не идет, врач проведет простой тест — легонько постучит по месту, под которым расположена почка с беспокоящей стороны. Это симптом поколачивания. Если он положительный (что весьма ощутимо), без консультации уролога не обойтись.
Исключив все опасные болезни во время осмотра, врач, тем не менее, обязательно назначит анализы крови и мочи: не все симптомы проявляются при осмотре, главное, что состояние здоровья пациента не ухудшится значительно в ближайшие дни. Могут сразу назначить и рентген поясничного отдела позвоночника.
План спасения спины
Если боли сильные, то на первом же приеме врач назначает лекарства, которые облегчат состояние пациента. Для лечения позвоночника и суставов обычно применяются нестероидные противовоспалительные средства, задача которых — заблокировать выделение организмом веществ, вызывающих боль. Второе назначение — лекарства, расслабляющие мускулатуру. Часто врачи забывают предупреждать, что их прием несовместим с алкоголем: эти препараты расслабляют в том числе и мышцы, отвечающие за дыхание, а этанол усиливает их действие. Третий рецепт дадут на витамины группы В.
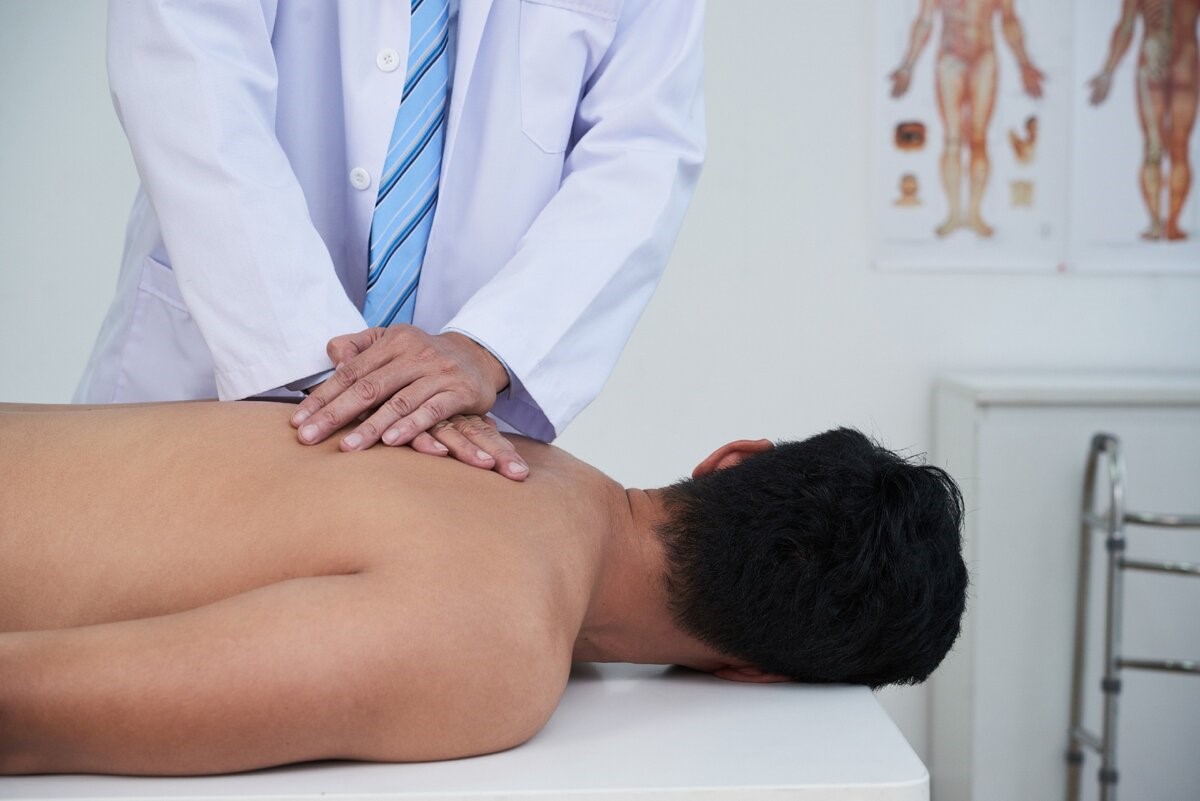
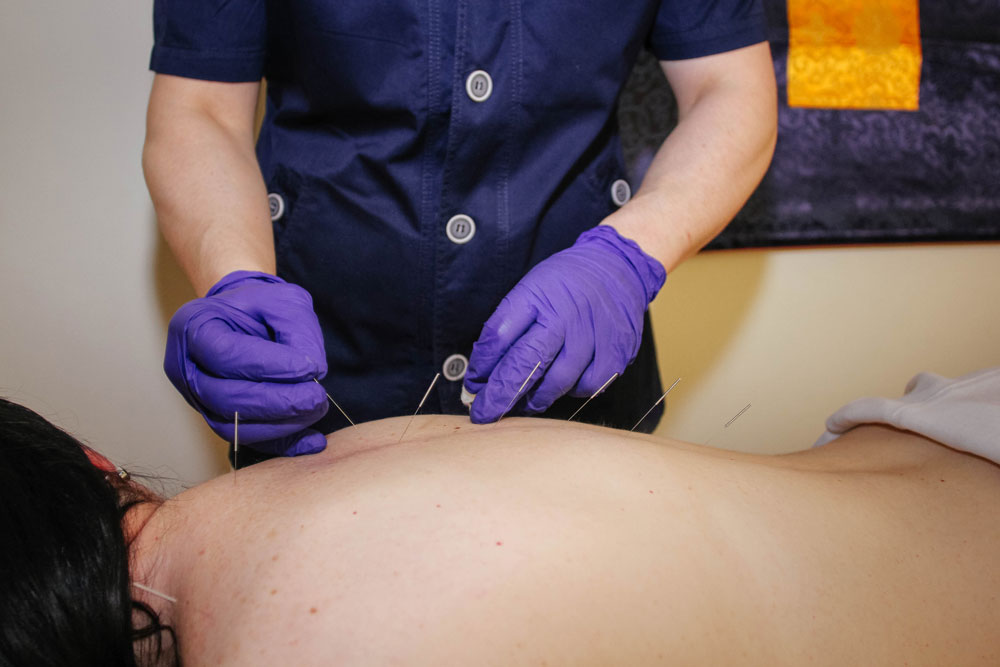
Когда первый этап лечения заканчивается, приходят анализы. Убедившись, что все остальное в порядке, терапевт направляет пациента к неврологу или вертебрологу. Они подключают методы воздействия на мышцы — мануальную терапию, массаж, физиотерапевтические процедуры (как правило, электрофорез или магнитотерапию), лечебную физкультуру.
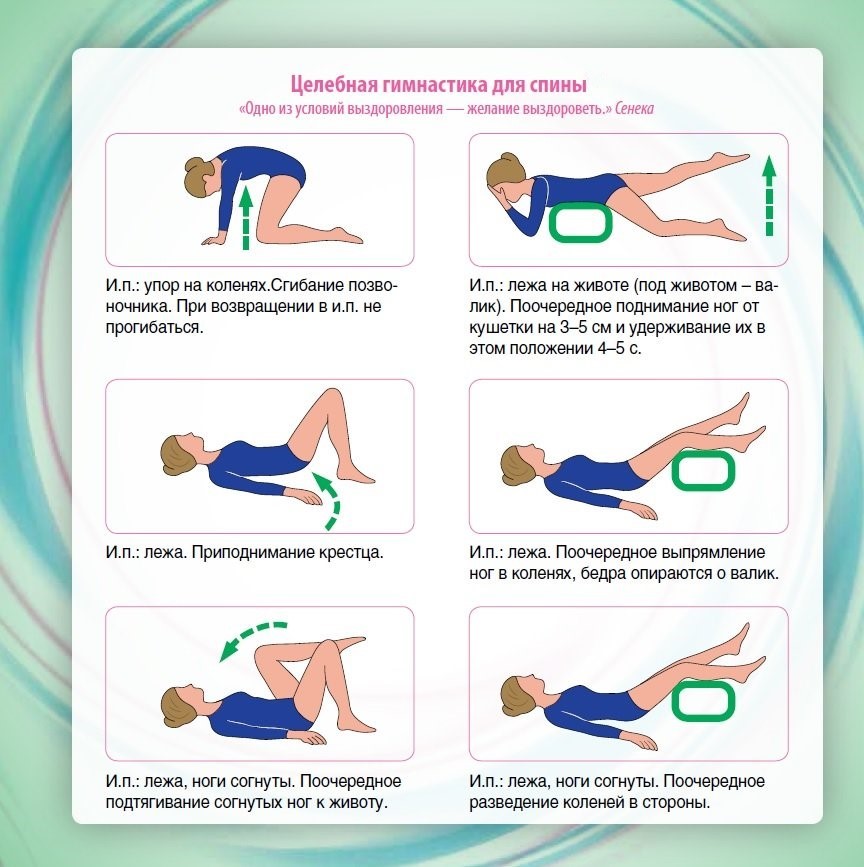
Полноценное лечение спины и позвоночника невозможно без укрепления мышечного каркаса. Лекарства и даже физиотерапия — это только временные меры, которые снимают спазм, расслабляют мускулатуру, и болезнь отпускает до следующего неловкого движения или неудачной позы во сне. Поэтому физкультура — сначала лечебная, а потом, на выбор пациента, фитнес, йога, плавание, а можно и все в комплексе, — необходимая часть терапии, такая же важная, как обезболивающие и расслабляющие таблетки на первом этапе.
Команда спасения
Главное, что необходимо людям с больной поясницей — это возможность быстро восстановить кровообращение и расслабить зажатые мышцы. Чем быстрее после появления даже дискомфорта в поясничной области применены экстренные домашние меры, тем лучше.
Всегда должны быть под рукой разогревающие мази. С ментолом, экстрактом жгучего перца, ядом змей или пчел — неважно. Главное, чтобы мазь не вызывала у человека аллергии. Для этого ее надо приобрести заранее и попробовать на ограниченном участке кожи. Покраснение и чувство жжения на месте воздействия таких составов — это нормально. Препараты с капсаицином могут жечь еще день-два после применения, если на них попадет вода или человек вспотеет. Поскольку все эти мази имеют примерно одинаковую эффективность, выбирать конкретную надо по принципу отсутствия противопоказаний и минимального дискомфорта от лечения. О том, как и когда применять мази, необходимо проконсультироваться с лечащим врачом.
Еще одна необходимость — массаж. Он нужен сразу, как только поясница хоть немного затекла. Поэтому важно, чтобы массировать мышцы умел кто-то из домашних.
Снизить количество рецидивов могут помочь домашние аппараты для физиотерапии. Какие именно и как их правильно применять, может рассказать лечащий врач.
Восстановить работоспособность затекшей поясницы по утрам поможет разминка, поэтому во время занятий ЛФК записывайте упражнения, этот курс пригодится еще не раз. Его вполне можно выполнять по утрам вместо зарядки.
И, наконец, главный принцип всех, кто страдает болями в поясничном отделе. Не затягивайте! Если эта область стала беспокоить чаще, не нужно дожидаться, пока боли станут слишком сильными, каждое утро будет оборачиваться кошмаром, а вечером станет невозможно уснуть. Когда тянущие ощущения начинают появляться часто и не уходят после простой разминки, наступает время записи к вертебрологу или невропатологу. В этом случае можно пропустить весьма неприятный этап лечения таблетками и сразу перейти к физиопроцедурам. Благодаря своевременному обращению к специалисту очередное обострение можно будет пройти без значительного снижения качества жизни.
При регулярном выполнении этих простых правил тянущая боль сзади в пояснице, а также ниже и выше ее будет беспокоить пациента все реже.
Почему болят мышцы спины

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж – 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 26 октября, 2022
Боль в спинных мышцах – явление, знакомое почти каждому. Может наступить после долгого сидения за компьютером, тяжёлого дня или переохлаждения.
Избавиться от чувства, что что-то сковывает спину, можно без вмешательства специалистов. Однако существуют десятки заболеваний, проявляющихся и таким симптомом. В такой ситуации определить причины мышечных болей в пояснице и подобрать лечение должен врач.
Содержание статьи:
- 1 Разновидности боли
- 2 Причины
- 2.1 Травмы
- 2.2 Искривление позвоночного столба
- 2.3 Остеохондроз
- 2.4 Протрузии и грыжи
- 2.5 Болезнь Бехтерева
- 2.6 Болезни-причины боли в мышцах спины
- 3 Как самостоятельно снять боль
- 4 К какому врачу обратиться
- 5 Опасные состояния
- 6 Диагностика
- 7 Лечение
- 7.1 Медикаментозное лечение
- 7.2 Физиотерапия и ЛФК
- 7.3 Хирургические вмешательства
- 8 Профилактика
- 9 Список использованной литературы:
Разновидности боли
Чтобы точно понять, что не так со спиной, необходимо оценить состояние. В зависимости от того, тянет, ломит мышцы спины вдоль позвоночника или ноют, уже можно поставить предварительный диагноз.
Характерно несколько типов:
- Первичные. Возникают при дегенеративных заболеваниях, врождённых аномалиях строения скелета. Чаще всего носят хронический характер.
- Вторичные. Являются проявлением заболеваний или перенесённых травм. Развиваются при артритах. Носят более резкий и сильный характер.
- Изолированная. Когда больше ничего не беспокоит.
- С дополнительными симптомами. Часто это температура, болезненность в конечностях, онемение, потеря чувствительности, мурашки.
Определив, как именно болит мышца спины вдоль позвоночника, отзывается она в теле справа или слева, врач поймёт, что это такое и почему происходит.
Причины
Практически каждый человек при серьёзных нагрузках испытывал боль и постоянное напряжение в мышцах спины вдоль позвоночника слева, справа или с обеих сторон около поясницы или в верхней части спины, причины же того состояния крайне различны:
- Чрезмерные физические нагрузки. Разовые, превышающие допустимые для возраста и физической формы человека. Без соблюдения необходимой техники безопасности и без полноценного отдыха. [1]
- Малая подвижность. Длительное пребывание в одной позе.
- Большой лишний вес.
- Недостаток необходимых веществ, минералов и витаминов, нехватка жидкости в организме.
- Стрессы.
Если неприятные ощущения появились после физических нагрузок и быстро прошли, то и переживать о ситуации не стоит. Существует несколько болезней, способных привести к болям в спине.
Травмы
Травмировать мышцы спины легко. Чаще всего повреждение мягких тканей – результата удара или падения на неровную поверхность.
Лёгкая форма – ушиб после падения или удара, проявляется тянущей болью на протяжении некоторого времени, а также усилением её при поворотах. Могут проявиться следы на коже, кровоподтёки. Из-за ушиба ткань немного отекает, движение затрудняется.
При более тяжёлых травмах повреждения затрагивают спинной мозг, всю нервную систему, что отрицательно влияет на мускулатуру. Боль сильная, осложняющая ведение привычного образа жизни.
При тяжёлых травмах происходит сотрясение спинного мозга, нарушение рефлекторной функции, из-за чего сокращение нарушается. Также страдает проводниковая функция, это сопровождается онемением конечностей, прострелами, повышением температуры.
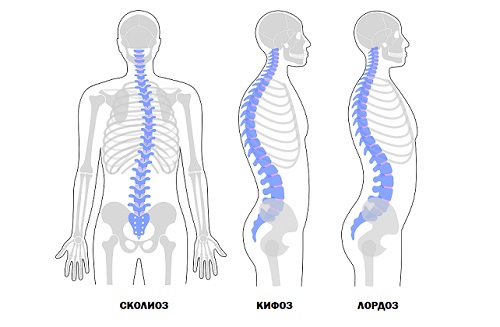
Искривление позвоночного столба
Из-за отклонений костей, нагрузка на мышцы перераспределяется неправильно. Три основных варианта искривлений: сколиоз, лордоз, кифоз.
При сколиозе происходит смещение вбок. При кифозе и лордозе основная кость организма сдвигается вперёд или назад. Из-за этого тонические мышцы перестраиваются. Чрезмерные нагрузки приводят к быстрой усталости, спазмам, появлению тянущих, ноющих болей после любой физической нагрузки или длительном нахождении в одной позе, ходьбе. При этом после периода покоя боль исчезает сама собой.
Остеохондроз
Изменение состояния межпозвоночных дисков отрицательно сказывается на примыкающих к позвоночному столбу нервных окончаниях и мышечных тканях.
По месту локализации заболевания различают:
- Цервикалгия развивается при поражении шейного отдела.
- Торакалгия развивается в грудной клетке. Болезненность усиливается при любом движении, затрагивающем мускулатуру грудной клетки: ходьбе, физических нагрузках, чихании, кашле.
- Люмбалгия развивается в области поясницы. Остро проявляется при попытках наклониться или потянуться на цыпочках вверх.
- Сакралгия проявляется в области крестца. При активной подвижности неприятные ощущения чувствительно отдаются в ноги.
Приём болеутоляющих не станет правильным решением. Если остеохондроз не лечить вовремя, то межпозвоночные диски через некоторое время разрушатся.
Протрузии и грыжи
При развитии остеохондроза межпозвоночный диск сплющивается, позвонки смещаются со своих мест. При недостатке питательных веществ изменяется баланс жидкости в диске, из-за чего внешняя оболочка может деформироваться в протрузию или прорваться и привести к образованию грыж различного размера.
Из-за влияния на близкорасположенные нервные окончания появляется боль, которая отдаётся во все находящиеся поблизости ткани. Возникает мышечный спазм и сильная болезненность. Спина теряет подвижность и гибкость.
Болезнь Бехтерева
Позвоночные суставы воспаляются. Костная ткань заменяет собой более мягкую составляющую межпозвоночного диска, сращивая между собой позвонки.
Постепенные изменения затрагивают все расположенные поблизости нервные окончания и заставляют мышечную ткань находиться в постоянно напряженном состоянии. Из-за этого человек испытывает периодические ноющие боли, сменяющиеся приступами острых при попытках активно двигаться. Их провоцируют одновременно поврежденные волокна, изменившиеся позвонки и угнетённые мышечные ткани.
Болезни-причины боли в мышцах спины
- Дистрофия мышц. Возникает в возрасте или вследствие негативных гормональных изменений, гиподинамического образа жизни, неправильного питания. Мышцы ослабляются, из-за чего нагрузка на них усиливается. Большая часть её переходит на суставы. [2]
- Межрёберная невралгия. Патология возникает при сжатии или раздражении нервных окончаний, располагающихся в грудной клетке между ребрами. Происходит мышечный спазм и тянущая постоянная болезненность. Часто межрёберную невралгию путают с заболевшим сердцем.
- Фибромиалгия. Постоянная болезненность, распространяющаяся справа и слева по телу без конкретной точки локализации. Являются побочным эффектом нестабильного психического состояния.
- Миозит. Интоксикационное воздействие на мышечные волокна после отравления организма токсичным веществом или как реакция на респираторное вирусное заболевание.
- Физические перегрузки могут приводить к получению мелких и крупных травм. Из-за неправильных тренировок или труда мышечные волокна растягиваются и надрываются. Также в тканях накапливается молочная кислота, а ещё может происходить воспаление из-за нахождения в неправильном положении.
В зависимости от того, какая боль в мышцах спины вдоль позвоночника и около поясницы или ребе проявится -сильная, колющая, ноющая, режущая, жгучая, резкая, острая, тянущая или хроническая – при ходьбе или в спокойствии, будут определяться причины боли и решаться, как и чем лечить спину.
Как самостоятельно снять боль
При появлении неприятных ощущений нет необходимости их терпеть. Наиболее действенные способы советуют специалисты:
- Во время приступа лягте спиной на плоскую твёрдую поверхность. Попробуйте разогнуться и максимально расслабиться. Если выпрямиться не получается, примите наименее болезненную позу.
- Принять обезболивающий препарат. Предпочтение стоит отдать таблеткам, относящимся к нестероидным противовоспалительным средствам.
- На место локализации боли можно нанести нестероидный противовоспалительный гель или мазь.
- Вызвать скорую помощь, если боль чрезвычайно сильная, а ваша подвижность затруднена.
Хотя первую помощь при первых симптомах и острых болях в мышцах можно оказать самостоятельно, чем снять, как лечить постоянные сильные и острые мышечные боли в спине справа и слева от позвоночника в области поясницы или выше, должен решать врач, определив причину. [3]
К какому врачу обратиться
Скованность в спине может быть признаком разных проблем. Поэтому лучше остановиться на терапевте. Он сможет определить, что привело вас к этой проблеме. Терапевт сможет назначить консультацию у узкого специалиста.
Скорее всего придётся идти к:
- Травматологу.
- Неврологу.
- Ортопеду.
- Хирургу.
- Ревматологу.
- Дерматологу.
- Аллергологу.
Болят спинные мышцы и у беременных женщин. Из-за специфики их положения перед использованием любого метода лечения им необходимо проконсультироваться с врачом -гинекологом, ведущим их беременность. Это может говорить об опасном для них или ребёнка состоянии.
Опасные состояния
С ситуацией, когда у человека сковало спину, легко справиться в домашних условиях. Когда нужна срочная медицинская помощь:
- Миалгия – сильная, жгучая боль, от которой не помогают обезболивающие лекарства.
- Боли не прекращаются на протяжении нескольких дней. Часто приступы начинаются после малейшей физической активности или определенного типа движений.
- Острую, режущую боль может сопровождать повышение температуры всего тела или места локализации.
- Резкие сокращения при движении.
- При болях в нижней части спины происходит онемение нижних конечностей.
- Боль распространяется, у человека возникают проблемы с движениями.
Попытки перетерпеть боль могут повлечь за собой тяжёлые последствия.
Диагностика
Разбираться с тем, что делать, как лечить, если без причины очень сильно постоянно болят продольные мышцы спины около позвоночника и около поясницы, и почему это происходит, должен специалист.
Чтобы точно понять, из-за чего могут болеть мышцы спины, назначается ряд исследований:
- Общий и биохимический анализ крови помогает выяснить, есть ли в организме инфекция, какого она типа.
- Рентген или КТ позволят определить, не развивается ли заболевание, меняющее структуру костей.
- МРТ используется для осмотра состояния мышц. Благодаря этому исследованию возможно выявить новообразования, травмы, спазмы и воспаления. [4]
Лечение
При определении, чем и от чего лечить человека, у которого болят все мышцы спины вдоль позвоночника или в грудном отделе, важно учитывать симптомы, а также где болят мышцы: в верхней части, по бокам, ниже лопаток, выше поясницы, с правой или левой стороны, у женщины или мужчины, при покое или после работы и ходьбы, после болезни.
Врач ставит диагноз и подбирает индивидуальную стратегию лечения, поэтому использовать чужие методы и рецепты опасно. Врачи комбинируют несколько направлений терапии. Однако лечение долгое. Бросать курс сразу нельзя, иначе боль вернётся и проявится сильнее.
Медикаментозное лечение
- Миорелаксанты. Для расслабления и улучшения кровообращения.
- Витамины группы B улучшают действие остальных препаратов и активно участвуют в восстановлении и питании тканей.
- Нестероидные противовоспалительные препараты для обезболивания
- Хондропротекторы для подпитывания хрящей.
Физиотерапия и ЛФК
Наиболее эффективными считаются:
- Электрофорез, позволяющий быстро доставить необходимое лекарство к месту локализации.
- Магнитотерапия для расслабления.
- Специальные массажи.
- Комплексы ЛФК. Упражнения подбирает лечащий врач, первые тренировки лучше проводить с опытным тренером.
Хирургические вмешательства
Назначают операцию, когда:
- Необходимо удалить новообразование, опухоль.
- После тяжелой травмы без вмешательства хирурга не получится восстановиться.
- Консервативное лечение не приносит результата.
После проведения операции пациента ожидает реабилитация, включающая в себя приём препаратов и прохождение физиопроцедур.
Профилактика
Навсегда забыть о неприятных ощущениях в мышцах спины вряд ли получится, так как периодически спину перенапрягает практически каждый человек. Но предупредить развитие заболеваний, которые приводят к болям и деформации мышц с помощью профилактики возможно. Специалисты вывели несколько правил, которые не только сохраняют здоровье мышечных тканей, но и укрепляют иммунитет человека, позволяя сохранить здоровье надолго.
Врачи советуют:
- Обеспечить необходимое количество движения ежедневно. Регулярные лёгкие физические нагрузки в виде утренней гимнастики или йоги не только способствуют предотвращению развития многих болезней, но и подскажут, если такие проблемы уже начались.
- По утрам принимать контрастный душ, а после него как следует растираться полотенцем. Такие процедуры значительно улучшают обменные процессы, ускоряют кровоток, улучшая питание тканей.
- Регулярно проходить курс массажа. Идеальной частотой для здорового человека будет один раз в полгода брать курс в 8-10 процедур. В процессе с мышц снимается накопленная усталость, улучшается питание тканей, убираются образовавшиеся зажимы.
- Повышать иммунитет, избегать вирусных заболеваний. Именно вирусные инфекции могут привести к болям в спине.
- Контролируйте вес. Полнея, мы теряем мышечную массу. Это сказывается отрицательно на спине с нескольких сторон. Мышечный корсет становится значительно меньше и слабее, а нагрузка на него при этом сильно возрастает.
- Избегайте стресса. Постоянное психологическое давление, испытание нервной системы приводит к развитию соматических заболеваний, частым проявлением которых бывают спазмы мышц.
- Следите за осанкой. Чтобы избежать искривления позвоночника и хронических болей в спине в будущем, следите за правильным расположением плеч, не горбитесь. Обращайте внимание на это не только когда идёте куда-нибудь, но и когда сидите.
- Обустройте правильное спальное место. Ортопедический матрас средней жесткости, средние по размеру подушки позволят вашей спине полноценно отдохнуть ночью и снимут лишнее напряжение со спины.
- Правильно поднимать и переносить тяжести, основной вес распределяя не на спину, а на ноги и руки.
- Не носить тяжёлые вещи в одной руке или на одном плече. Приобретя в школе привычку носить рюкзак на одном плече, вы провоцируете развитие искривления позвоночника с самого юного возраста.
- В качестве спорта выбирайте виды, направленные на укрепление мышечного корсета. Наиболее полезны для спины плавание и йога.
Если же при соблюдении всех или большинства профилактических рекомендаций специалистов у вас все же резко заболели мышцы спины, необходимо не полагаться только на средства против боли. Своевременное обращение за помощью к специалистам позволит вовремя предотвратить появление осложнений у большинства заболеваний, вызывающих боль в спине.
Список использованной литературы:
- ^ Lima, Maicom et al. “Chronic low back pain and back muscle activity during functional tasks.” Gait Posture. 2018 Mar;61:250-256.
- ^ Goubert, Dorien et al. “Structural Changes of Lumbar Muscles in Non-specific Low Back Pain: A Systematic Review.” Pain Physician.2016 Sep-Oct;19(7):E985-E1000.
- ^ Shariat, Ardalan et al. “Home-based fundamental approach to alleviate low back pain using myofascial release, stretching, and spinal musculature strengthening during the COVID-19 pandemic.” Work. 2020;67(1):11-19.
- ^ Skorupska, Elżbieta et al. “Muscle Atrophy Measurement as Assessment Method for Low Back Pain Patients.” Adv Exp Med Biol. 2018;1088:437-461.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Записаться к специалисту
×
Дата публикации: 30.11.2020
Дата обновления: 10.07.2022
Все врачи клиники
Содержание
- Что делать при острой боли в спине
- Только без паники
- Как облегчить свое состояние самостоятельно
- Когда нужно срочно обращаться к врачу
- Что делать при болях в спине разного характера
- Сильные боли в спине при коронавирусе и других ОРВИ
- Сильная боль в верхней части спины (шейном отделе позвоночника)
- Сильные боли в грудном отделе и в области лопаток
- Сильно болит поясница
- Сильно болит спина и живот
- Сильная болит спина и отдает в ногу
- При сильном вдохе болит спина
- Сильно болит спина под ребрами
- Болит бок со спины
- Сильно болят мышцы спины
- Сильно болит спина ночью и по утрам
- Сильные боли в спине при беременности
- Заболевания, вызывающие боли в спине
- Остеохондроз и грыжа диска
- Болезнь Бехтерева
- Рак легких
- Диагностика
- Как лечить боль в спине
- Медикаментозная терапия
- Частые вопросы
Что делать, если внезапно появились сильные боли в спине, как снять болезненные ощущения и можно ли это сделать самостоятельно? Конечно, неплохо знать, как помочь себе в случае появления внезапной сильной боли, но ограничиваться этим не стоит: после первой экстренной самопомощи нужно сразу же обращаться к врачу. В московской клинике «Парамита» вам всегда помогут: установят причину боли и избавят от нее.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику. Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению.
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
- Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
- Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
- Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
- Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
- Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
- На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
- Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
- мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
- гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
- Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику.
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Что делать при болях в спине различного характера
Боль в спине может быть разной: острой, отдающей в разные участки тела, глубокой, ноющей, очень сильной, постоянной или волнообразной. Располагаться она также может на разных участках спины: в области шеи, груди, поясницы, крестца и копчика. Даже после полного обследования не всегда удается выяснить причину болей в спине, и тогда говорят о ее неспецифическом характере.
Такие боли называют ноцецептивными, связанными с раздражением болевых рецепторов в тканях (мышцах, связках, костях). Раздражители могут иметь механический (травмы), физический, химический и воспалительный характер. При этом степень изменений в позвоночнике не всегда соответствует интенсивности болевых ощущений. Неспецифические боли составляют около 80% всех болевых синдромов спины.
Нейропатический болевой синдром связан с поражением нервных корешков и нервных стволов. Эти боли составляют 7 – 8% от всех болевых синдромов, их особенностью является высокая возможность подтверждения диагноза при проведении инструментальных исследований.
Третий вид боли – специфические болевые синдромы (например, при туберкулезе позвоночника) встречаются относительно редко.
Сильные боли в спине при коронавирусе и других ОРВИ
При любых острых респираторных вирусных инфекциях, сопровождающихся внезапным началом и лихорадкой, могут появляться мышечные боли в спине, ломота во всем теле и сильная слабость. Эти болезненные ощущения связаны с общей интоксикацией организма. При коронавирусной инфекции с высокой температурой боли в спине могут быть одним из первых проявлений.
При появлении коронавирусной пневмонии болезненность в спине усиливается за счет поражения плевры, имеющей много нервных окончаний, а также за счет постоянного напряжения спинных мышц при навязчивом кашле. В спинных мышцах скапливается большое количество молочной кислоты, вызывающей раздражение и болезненные ощущения.
Что поможет: можно принимать внутрь Парацетамол – он является обезболивающим и жаропонижающим средством. Поможет также прием любых НПВС внутрь и нанесение на кожу в виде мазей и гелей.
Сильная боль в верхней части спины (шейном отделе позвоночника)
Острый болевой синдром может носить смешанный неспецифический и нейропатический характер. Неспецифические боли ноющие, часто связаны с неправильным вынужденным положением за столом во время работы, напряжением мышц спины и шеи. Кратковременный болезненный приступ может появляться при стенокардии и отдавать в левую руку.
Нейропатические боли имеют острый жгучий характер, иррадиируют в руку и лопатку на стороне поражения и связаны с ущемлением нервных корешков шейного отдела позвоночника.
Чем помочь:
- при болевом синдроме на фоне заболеваний позвоночника – НПВС;
- сердечном приступе – таблетка Нитроглицерина под язык; если в течение минуты боль не снялась, принять еще таблетку и вызвать скорую помощь.
Сильные боли в грудном отделе и в области лопаток
Спина в грудном отделе и между лопатками чаще всего болит при малоподвижном образе жизни и длительном нахождении тела в неудобном положении. Очень часто такое состояние появляется у тех, кто сидит за компьютером по нескольку часов в день. Ослабленные мышцы не выдерживают нагрузки и болят.
Развитие ребенка может быть нарушено при неправильной осанке – происходит боковое искривление грудного отдела позвоночника – cколиоз. Если вовремя не принять меры, позвонки смещаются и может произойти их компрессионный перелом.
Сильнейшая боль между лопатками может быть при ущемлении корешков спинномозговых нервов грудного отдела позвоночника. Она может отдавать в межреберные пространства или в левую руку и иметь сходство с приступом стенокардии, но при этом не снимается Нитроглицерином.
Острые боли в области лопаток могут появляться при различных заболеваниях внутренних органов: сердца, желудка, поджелудочной железы, легких (при поражении плевры), почек, желчного пузыря.
Чем помочь:
- при поражении опорно-двигательного аппарата- НПВС (см. раздел «Как облегчить свое состояние самостоятельно»);
- при спазме питающих сердечную мышцу артерий (приступе стенокардии) – таблетка Нитроглицерина под язык;
- при заболеваниях внутренних органов – может решить только врач; в некоторых случаях прием обезболивающих может привести к серьезным осложнениям, например, при аппендиците или холецистите можно убрать боль, сигнализирующую о необходимости операции.
Если вы не понимаете, что болит, то лучше вызвать скорую помощь.
Сильно болит поясница
Острый поясничный болевой синдром чаще всего связан с состоянием позвоночника, носит неспецифический характер и составляет около 80% всех болей в данной области.
Нейропатический болевой синдром составляет около 7 – 8%. Так, острая внезапная боль в пояснице (люмбаго) обычно связана с ущемлением спинномозговых корешков в поясничном отделе позвоночника. Острая внезапная боль в ягодице, отдающая в заднюю поверхность бедра (ишиас) – это ущемление или воспаление седалищного нерва.
Поясница может болеть также при заболевании почек и мочевыводящих путей, половых органов.
Чем помочь:
- при миозите – НПВС;
- при нейропатии – НПВС снимают болевой синдром не всегда, нужно обращаться к врачу для назначения полноценного курса;
- при заболеваниях внутренних органов – зависит от диагноза, установить который может только врач.
Сильно болит спина и живот
Такие боли опасны, чаще всего они связаны с заболеваниями внутренних органов. При их появлении в первую очередь думают об остром панкреатите. Острый болевой синдром носит опоясывающий характер, сопровождается тошнотой, рвотой и требует экстренной госпитализации больного. Если этого не сделать, то может произойти некроз ткани поджелудочной железы и больной погибнет.
Реже опоясывающие боли возникают при заболевании почек. Это состояние также требует врачебной помощи. При холецистите и приступе желчнокаменной болезни болеть может с правой стороны с иррадиацией вверх, к ключице.
Острая опоясывающая боль может появиться при межреберной невралгии, вызванной ущемлением спинномозговых корешков нижних участков грудного отдела позвоночника. Болезненность настолько сильная, что лишает больного сна.
Чем помочь:
- при межреберной невралгии – НПВС;
- при заболеваниях внутренних органов – немедленный вызов скорой помощи; до приезда врача можно принять 2 таблетки Но-шпы.
Сильная болит спина и отдает в ногу
Иррадиация острых болей в ягодицу и заднюю поверхность правой или левой ноги до колена говорит об ущемлении нервных корешков поясничной области с вовлечением в процесс седалищного нерва. Болевой синдром особенно сильный, имеет характер электрического разряда и сопровождается болезненными судорожными подергиваниями.
Чем помочь:
- как можно скорее вызвать скорую помощь, а перед этим принять НПВС и нанести обезболивающую мазь, но это не слишком эффективно.
При сильном вдохе болит спина
Больно дышать чаще всего бывает:
- при межреберной невралгии – боли усиливаются от любого движения, в том числе, от вдоха и кашля;
- при острых заболеваниях легких и бронхов с вовлечением в процесс плевры – плевропневмониях, раке легких.
Чем помочь:
- вызвать врача на дом и разобраться в проблеме; самостоятельно это сделать невозможно.
Сильно болит спина под ребрами
Такая локализация часто связана с заболеваниями внутренних органов:
- острые сильные неутихающие и ничем не снимающиеся боли, отдающие в живот и распространяющиеся на противоположную сторону спины; сопровождаются тошнотой и рвотой – при остром панкреатите;
- острые приступообразные боли, часто отдающие в паховую область – при мочекаменной болезни во время прохождения камня по мочевыводящим путям.
Чем помочь:
- вызвать скорую помощь – это экстренная ситуация часто требующая госпитализации; немного уменьшить боль может Но-шпа.
Болит бок со спины
Острые боли по бокам спины также могут быть связаны с заболеваниями опорно-двигательного аппарата и внутренних органов. По локализации и характеру болей можно предположить их происхождение. Если заболело в правом боку:
- Локализация в правой средней части спины:
- острые боли, отдающие в по ходу межреберных нервов – можно предположить ущемление нервных корешков грудного отдела позвоночника;
- ноющие локальные – мышечное воспаление;
- глубинные, усиливающиеся при глубоком вдохе и кашле – часто связаны с заболеваниями плевры – плевритами, раком легких с прорастанием в плевру.
- Локализация в правой стороне под ребрами:
- межреберная невралгия на фоне ущемления правого нервного корешка;
- заболевания поджелудочной железы, печени и желчных путей.
- Болит в боку слева:
- Сильная жгучая боль по ходу ребер на любом уровне – нейрогенная боль, связанная с патологией позвоночника.
- Острая внезапная кратковременная боль в верхней и средней части спины, часто отдающая в левую руку – приступ стенокардии.
Чем помочь:
- при заболевании позвоночника – НПВС;
- при стенокардии – Нитроглицерин под язык;
- при приступах панкреатита, холецистита, мочекаменной болезни – принять 2 таблетки Но-шпы.
Если боль не снимается, нужно вызывать скорую помощь.
Сильно болят мышцы спины
Спинные мышечные боли появляются при простуде, острых респираторных вирусных инфекциях, после длительной тренировки. У лиц, ведущих малоподвижный образ жизни мышцы могут болеть даже при небольших физических нагрузках.
Любое заболевание позвоночника (остеохондроз, мезпозвоночная грыжа, сколиоз и др.) всегда сопровождается напряжением мышц спины, так как они защищают позвоночный столб от любых негативных воздействий. При этом напряжение в мышцах усиливает болезненные ощущения в спине.
Чем помочь:
- обратиться к неврологу, пройти обследование и выяснить причину боли; самостоятельно можно снять сильную боль, используя мазь или гель с НПВС, но полностью избавиться от болевых ощущений будет сложно.
Сильно болит спина ночью и по утрам
Ночные и утренние боли в спине – это серьезный симптом, один из признаков воспалительного процесса. Как правило, болезненность сочетается с другими признаками: возраст до 40 лет, постепенное начало, утренняя скованность движений до получаса и больше, устранение болевых ощущений после начала двигательной активности.
Это серьезный симптом, который лишает больных сна и развивается при таких заболеваниях, как анкилозирующий спондилоартрит (болезнь Бехтерева), реактивный артрит, псориатический артрит, ювенильный хронический артрит, артрит, связанный с хроническими воспалительными заболеваниями кишечника.
Чем помочь:
- самостоятельно ничем, нужно обратиться к ревматологу, провести обследование и лечение выявленной патологии.
Сильные боли в спине при беременности
Болевой синдром при беременности носит механический характер. Растущий плод увеличивает нагрузку на мышцы и связки спины. В спинных мышцах при постоянном напряжении вырабатывается повышенное количество молочной кислоты, что приводит к появлению ноющих мышечных болей.
Болевой синдром может иметь и острый, приступообразный характер, что свидетельствует об ущемлении спинномозговых корешков на фоне высокой нагрузки на позвоночник. Беременная женщина ощущает сильную боль, лишается сна и постоянно находится в состоянии стресса.
Чем помочь:
- обратиться к врачу-неврологу или к терапевту женской консультации, он проведет обследование и назначит необходимое лечение; самостоятельно принимать лекарства нельзя: многие НПВС при беременности противопоказаны;
- показано ношение бандажа, поддерживающего живот.
Самые частые заболевания, вызывающие боли в спине
Болевой синдром в области спины в большинстве случаев развивается на фоне каких-либо заболеваний опорно-двигательного аппарата, нейроэндокринной системы или внутренних органов. Самыми частыми являются остеохондроз, межпозвоночная грыжа, болезнь Бехтерева, онкологические процессы в позвоночнике и др.
Остеохондроз и грыжа диска
Это дегенеративно-дистрофический процесс, приводящий к постепенному разрушению межпозвоночных дисков (хрящевых амортизационных пластинок с упругим ядром в середине). Диски растрескиваются, теряют упругость и могут полностью разрушаться. При этом ядро диска выпячивается и сдавливает нервные корешки или спинной мозг – развивается грыжа диска.
При ущемлении корешков появляются сильные боли в спине, часто иррадиирующие в крупные нервные стволы. Чаще всего это происходит в поясничном отделе, выдерживающем самую высокую нагрузку. Болит сначала в области поясницы, а затем иррадиирует на заднюю поверхность нижней конечности (люмбоишиалгия). Чем раньше начато лечение этого заболевания, тем быстрее больной избавится от болевых ощущений.
Болезнь Бехтерева
Правильное название заболевания – анкилозирующий спондилоартрит. Это хроническое воспалительное системное заболевание соединительной ткани, связанное с аутоиммунными процессами (аллергией на собственные ткани больного) и отягощенной наследственностью. Болеют в основном мужчины до 40 лет.
Происходит поражение суставов и связок позвоночника, сопровождающееся сильными болями в спине и постепенным формированием неподвижности позвоночного столба (анкилоза). Процесс начинается в нижних отделах позвоночника и постепенно понимается вверх. Особенностями болевого синдрома являются: ночные и утренние боли в спине, утренняя скованность, проходящая не менее, чем через полчаса после пробуждения и начала активных движений. Очень важно своевременно обратить внимание на эти симптомы и как можно раньше обратиться к врачу.
Рак легких
Опухоль развивается медленно из слизистой оболочки крупных или мелких бронхов. Вначале болезнь протекает бессимптомно, затем появляется кашель и периодически развиваются воспалительные процессы в бронхах и легких. При прорастании опухоли в плевру (тонкую пленку, покрывающую одним своим листком грудную клетку, а другим – легкие) появляются боли в спине, усиливающиеся при глубоком вдохе, кашле, чихании.
При появлении болей в спине, усиливающейся при дыхании и кашле, нужно немедленно обращаться к врачу!
Диагностика
Правильный диагноз заболевания очень важен, так как по его результатам назначается лечение. Он устанавливается на основании опроса и осмотра пациента врачом и данных дополнительного обследования, включающих:
- Лабораторные анализы – общий и биохимический анализ крови, анализ мочи; иммунологические исследования крови, ревматоидный фактор;
- Инструментальные исследования:
- рентгенография позвоночника;
- магнитно-резонансная или компьютерная томография (МРТ или КТ);
- радиоизотопная сцинтиграфия – проводится при малейшем подозрении на онкологическую патологию.
Но даже при полном обследовании не всегда удается выявить или исключить ту или иную причину болей.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Частые вопросы
Боли в спине при менструации, что делать?
Есть ли какие-то ЛФК при острой боли в спине?
Если спина сильно болит, ЛФК делать нельзя. Когда боли уменьшаются, упражнения подбираются индивидуально.
Если спина болит только при движении или ходьбе?
Такие боли чаще всего связаны с остеохондрозом. Помогут физиопроцедуры, упражнения ЛФК, курсы рефлексотерапии.
При лечении сильных болей в спине самое главное – предупредить переход острой боли в хроническую. Поэтому пациент должен как можно скорее обращаться за медицинской помощью. Специалисты клиники «Парамита»в Москве помогут устранить боль, восстановить здоровье и достойное качество жизни пациента. Обращайтесь, мы вас ждем!
Литература:
- Левин О. С. Диагностика и лечение неврологических проявлений остеохондроза позвоночника // Consilium Medicum. 2004. Т. 6. № 8.
- Ляшенко Е. А., Жезлов М. А., Левин О. С. Острая боль в спине: алгоритмы диагностики и терапии // Фарматека. 2013. № 13. С. 87–94.
- Hall H. Back pain. J. H. Noseworthy (eds). Neurological therapeutics: principles and practice. London: Martin Dunitz, 2003.
- Quintero S., Manusov E. G. The disability evaluation and low back pain // Prim Care. 2012; 39 (3): 553–559. doi: 10.1016/j.pop.2012.06.011.
- Lee A. et al. Effects of nonsteroidal anti-inflammatory drugs on post-operative renal function in adults with normal renal function // Cochrane Database Syst. Rev. 2007(2). CD002765.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 198-06-06
Возможные заболевания при такой боли
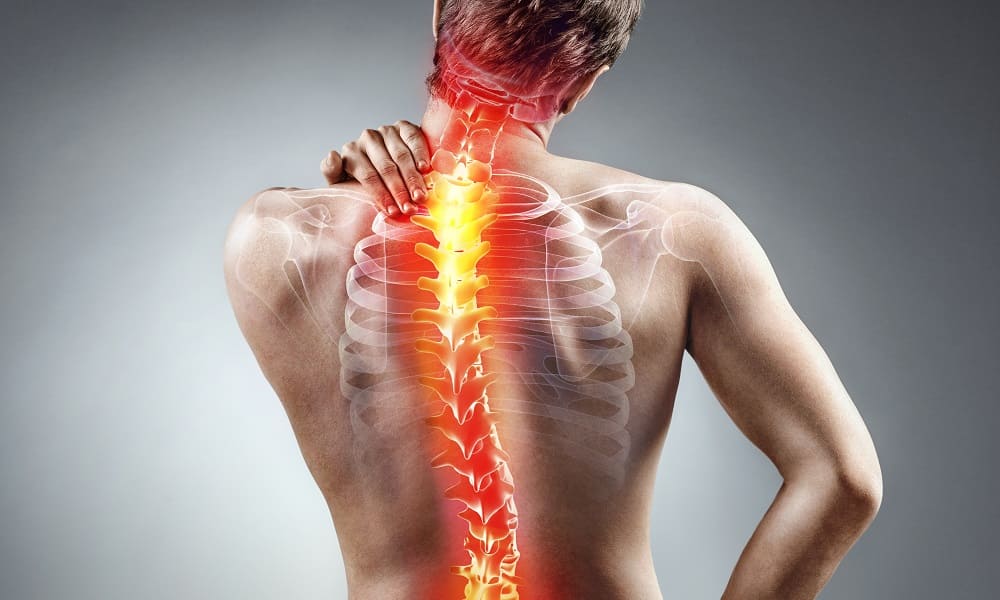
Боль в спине
причины, способы диагностики и лечения
Боль в спине — неприятная симптоматика некоторых заболеваний, появляющаяся в результате перенапряжения мышечных тканей и других причин. Развивается при изменении структур позвоночника, нервных тканей или кожи. Болезненные ощущения возникают при нарушении работы некоторых внутренних органов. В зависимости от локализации болей можно предположить, какая часть тела повреждена. Если симптом распространился на обе стороны спинной области, имеется сопутствующая симптоматика, следует обратиться в медицинское учреждение. Врачи клиники ЦМРТ проведут диагностику, установят причину симптома и устранят боли.
Причины болей в спине
На боль в позвоночнике жалуются около 80% населения, синдром чаще развивается во время прогрессирования болезни. Главными причинами возникновения болезненных ощущений в области спины считаются повреждения позвоночника:
- остеомиелит, характеризуется поражением костного мозга;
- опухоли злокачественного характера, проявляются в виде болей в нижней части спины;
- межпозвонковые грыжи;
- смещение позвонковых дисков;
- переломы позвоночного столба;
- сколиоз;
- остеохондроз и стеноз позвоночных каналов;
- хронические боли мышечных тканей;
- повреждение хрящевой ткани.
Существуют причины развития данного симптома, не связанные с заболеваниями позвоночника.
- кровотечения в тазовой области;
- сдавливание нервных корешков в грудной клетке, что провоцирует боли во время вдоха;
- большой объем кровеносных телец в забрюшинной области;
- язвенный очаг, характеризуется болями в области лопаток;
- нарушения работы почечной системы;
- заболевания желудочно-кишечного тракта, вызывающие одностороннюю боль;
- заболевания гинекологического характера, боли отдают в поясничные мышцы спины;
- новообразования в области легких;
- инфекционные заболевания внутренних органов;
- болезни сердца и сосудов;
- образование конкрементов в почечной системе;
- воспаления суставов;
- аппендицит;
- нарушение функционирования органов, располагающихся в брюшном районе.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 14 Января 2023 года
Содержание статьи
Типы болей в спине
В зависимости от характера болезненных ощущений определяют причины возникновения боли. Существует несколько разновидностей болей:
Простреливающие боли в спине
Развиваются при:
- защемлении нервного отростка, смещении межпозвоночного диска;
- физических повреждениях после падения, требуют оперативного вмешательства;
- заболеваниях внутренних органов;
- деформации позвонков.
Простреливающие острые боли требуют обращения в медицинское учреждение. Установить точный диагноз самостоятельно не удастся.
Кинжальные боли в спине
Болезненные ощущения развиваются в области поясницы. Причины возникновения кинжальных болей:
- спазм грушевидной мышечной ткани;
- новообразования;
- третий триместр вынашивания ребенка;
- воспалительный процесс при переохлаждении.
Тянущие боли в спине
Развиваются в поясничном отделе при воздействии следующих факторов:
- остеохондроз поясничного отдела;
- интенсивная физическая нагрузка;
- длительное пребывание в неудобной позе;
- старое повреждение спины.
Боли в спине после тренировки
Развиваются у профессиональных спортсменов, объясняются перенапряжением мышечных тканей. Если болит позвоночник после тренировки, требуется дать отдых организму, расслабить мышцы.
Методы диагностики
Для определения локализации очага и установления причин возникновения болей врач
проводит ряд диагностических обследований. Собирается анамнез у пациента, учитывается длительность развития болезненных ощущений, их интенсивность. Специалист проводит пальпацию спины. Пациенту назначается сдача крови и урины. Потребуется пройти рентген, компьютерную томографию, МРТ. При необходимости используется контрастная рентгенография. После получения результатов врач составляет курс лечения.
В клиниках ЦМРТ используют следующие методы диагностики:
К какому врачу обратиться
Если вас беспокоят хронические боли, обратитесь к ортопеду — скорее всего, их вызывают болезни опорно-двигательного аппарата. Если боль сильная, в виде прострелов, запишитесь на консультацию к неврологу.
Лечение болей в спине
При сильных болезненных ощущениях до момента приезда врачей допускается приложить холодный компресс, чтобы избавиться от боли допускается принять спазмолитическое лекарство. Больному требуется обеспечить покой. Чтобы вылечить заболевание назначает медикаментозные средства, физиотерапевтические процедуры, мануальные методы терапии, массажные процедуры. При необходимости используется лечебный корсет, снижающий нагрузку на мышечные ткани поясничного отдела и позвоночника.
В тяжелых случаях и при специфических заболеваниях, например, при злокачественном новообразовании, используется хирургическая методика лечения.
В медицинских центрах ЦМРТ для лечения болей в спине применяют такие методы:
Последствия
При отсутствии лечения заболевания, вызывающего болезненные ощущения в спине, возможен ряд осложнений:
- больному становится труднее ходить из-за острых болей;
- нарушается функционирование сердечной системы, легких, органов желудочно-кишечного тракта;
- развиваются мигрени, появляются шумы в ушах и приступы головокружения;
- нарушается функционирование органов в области таза;
- возможен паралич верхних и нижних конечностей.
Профилактика болей в спине
Чтобы избежать болезненных ощущений в области спины, следует придерживаться следующих рекомендаций:
- своевременно лечить болезни почечной системы, органов ЖКТ, позвоночника и легких;
- избегать сильных физических нагрузок;
- контролировать положение осанки;
- спать в правильной позе, постельные принадлежности должны быть высокого качества;
- избегать резких движений спиной;
- своевременно проходить профилактические осмотры у врачей;
- контролировать массу тела;
- отказаться от употребления алкогольных напитков и курения, приема наркотических препаратов;
- придерживаться сбалансированного рациона питания;
- при сидячей работе или времяпрепровождением за компьютером раз в час делать гимнастику спины;
- раз в 6 месяцев пропивать курс хондропротекторов.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. – М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы