Деформация пальцев ног наблюдается при плоскостопии, аномалиях развития, некоторых воспалительных, дегенеративных, эндокринных, наследственных заболеваниях. Обусловлена отеком, изменением формы, длины, расположения фаланг, перестройкой или разрастанием костей в области сустава. Может быть одно- или двухсторонней, локальной либо распространенной. Часто сочетается с деформациями стопы. Причина патологии устанавливается по данным осмотра, результатам рентгенографии, плантографии, КТ, МРТ, других методик. Тактика лечения зависит от характера выявленного заболевания.
Почему возникает деформация пальцев ног
Травматические повреждения
Деформациями сопровождаются следующие травмы:
- Ушиб. Изменение внешнего вида пальца обусловлено отеком мягких тканей. Отмечаются болезненность, синюшность, иногда – кровоизлияния. Все симптомы исчезают в течение 1-2 недель.
- Перелом. Деформация особенно заметна при смещении отломков, фаланга изогнута под углом, реже укорочена. При переломах без смещения внешние изменения связаны только с отеком, поэтому такую травму можно перепутать с ушибом. Отличительной особенностью перелома считается боль при осевой нагрузке.
- Вывих. Палец резко деформирован в проекции сустава. Движения невозможны, попытка движений в пораженном суставе сопровождается пружинящим сопротивлением.
- Отморожение. После согревания пальцы резко отекают, становятся багрово-синюшными. Иногда появляются пузыри. Пациента беспокоят нарастающие жгучие боли. Отсутствие болей, почернение являются признаком тяжелого отморожения с омертвением тканей.
Артриты
У больных артритами на ранних стадиях деформация вызывается отеком, затем – изменениями костно-суставных структур пальцев ног. Симптом выявляется при следующих видах артрита:
- Ревматоидный. Нижние конечности страдают реже верхних, пальцы поражаются симметрично. Боли усиливаются во второй половине дня, по ночам, ослабевают под утро. Определяется опухание суставов, со временем формируются молоткообразные либо когтеобразные деформации.
- Псориатический. Дистальные артриты сочетаются с кожными изменениями. Из-за осевого воспаления пальцы приобретают сосискообразный вид. Поражение несимметричное. Преобладают ограничения сгибания.
- Подагрический. Страдает 1 плюснефаланговый сустав. Болезнь протекает приступообразно. Внезапно возникают нестерпимые боли, выраженный отек, повышение локальной температуры. Пораженная область становится ярко-красной.
При неспецифическом инфекционном полиартрите кратковременная деформация на фоне отека выявляется после острых инфекционных заболеваний. Посттравматические артриты развиваются после вывихов и переломов, протекают хронически, поражают один сустав. Хроническое течение также характерно для артритов, обусловленных перегрузкой стоп вследствие лишнего веса, но в подобных случаях наблюдаются не моно-, а полиартриты. Особой разновидностью деформации на фоне перегрузки являются «пальцы балерин».
Деформация пальцев ног
Врожденные аномалии
Деформации, связанные с изменением количества, формы и размера пальцев ног, нередко сочетаются с аналогичными аномалиями верхних конечностей, включают следующие пороки развития:
- Эктродактилия. Отмечается недоразвитие либо отсутствие одного или нескольких пальцев ног. Возможно недоразвитие костей плюсны. Из-за часто присутствующего срединного расщепления стопа может напоминать клешню рака или краба.
- Синдактилия. Один либо несколько пальцев срастаются между собой полностью либо частично. Простая синдактилия характеризуется сращением неизмененных пальцев, сложная – сочетанием с другими пороками развития: укорочением, разворотом, увеличением, уменьшением количества фаланг.
- Брахидактилия. Укорочение одной либо нескольких фаланг. Может дополняться радиальным отклонением фаланг, сращением фаланг между собой, деформацией ногтевой пластины, недоразвитием костей плюсны.
- Полидактилия. Обусловлена появлением рудиментарных, добавочных (раздваивающихся) или полноценных пальцев. Нередко обнаруживаются другие аномалии.
- Клинодактилия. Искривление пальцев либо искажение их положения относительно оси конечности. Как правило, симметричное. На ногах в большинстве случаев представляет собой незначительный эстетический дефект, не требующий специальной коррекции. Клинодактилия больших пальцев является признаком фибродисплазии.
Наследственные заболевания
Перечисленные выше врожденные аномалии развития ног могут формироваться изолированно, сочетаться с другими стигмами эмбриогенеза, наблюдаться при следующих наследственных заболеваниях:
- Синдром Рассела-Сильвера. Выявляется синдактилия 1-2 пальцев стоп.
- Синдром Дауна. Отмечаются брахидактилия, широкое расстояние между 1 и 2 пальцами стопы.
- Синдром Андерсена. Характерна брахидактилия. Возможно искривление, сращение пальцев.
- Атаксия Фридрейха. Деформации могут быть врожденными, обусловленными плоскостопием, косолапостью, неврологическими расстройствами.
- Синдром Пфайффера. В легких случаях определяется расширение основных фаланг. У многих пациентов обнаруживается синдактилия.
В отличие от перечисленных выше патологий, при болезни Олье деформации появляются не внутриутробно, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются либо искривляются, покрываются шаровидными «вздутиями».
Деформации стоп
Из-за перераспределения нагрузки форма пальцев ног изменяется при всех деформациях ступни, в том числе – косолапости, полой, конской и пяточной стопе. Наиболее распространенной деформацией является поперечное плоскостопие, поэтому с данной патологией сопряжены самые известные приобретенные нарушения:
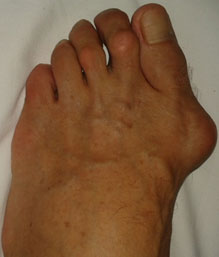
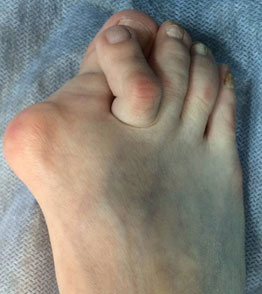
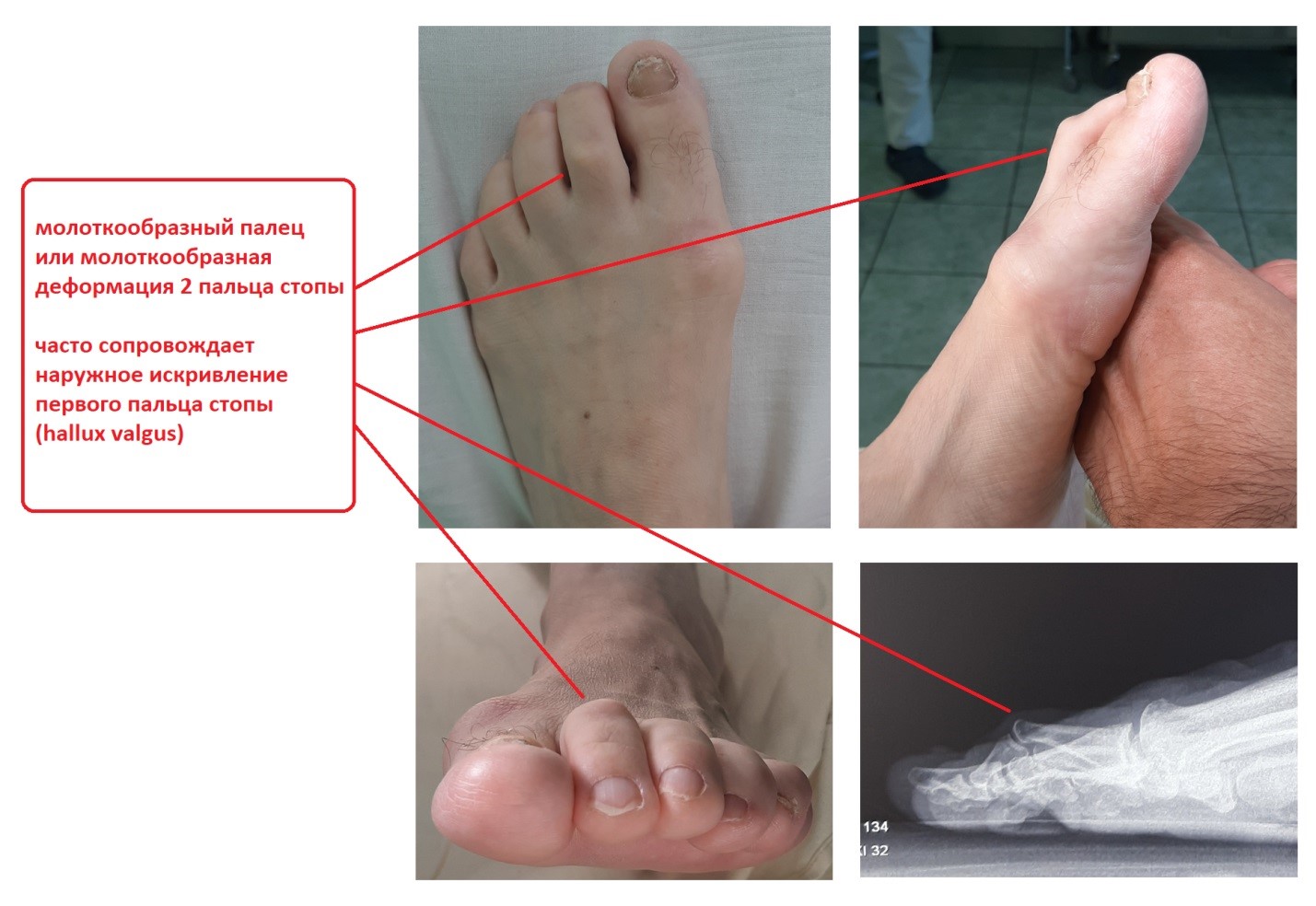
- Hallux valgus. Отклонение 1 пальца чаще носит двухсторонний характер с некоторой асимметрией. Прогрессирует с возрастом. Осложняется артрозом, ограничением подвижности 1 плюснефалангового сустава.
- Молоткообразные пальцы. Часто выявляются одновременно с Hallux valgus. Деформация провоцируется давлением искривленного 1 пальца, нарушением баланса мышц. Как правило, страдает 2, реже – 3 палец. Основная фаланга разогнута, дистальная – согнута. Вначале палец пассивно выводится в правильное положение, в последующем деформация становится фиксированной.
- Когтеобразные пальцы. Как и в предыдущем случае, возникает дисбаланс между тягой разгибателей и сгибателей. Деформируется несколько пальцев. Патология усугубляется нарушениями локального кровообращения при сосудистых, эндокринных, обменных расстройствах.
Артрозы
Остеоартроз чаще развивается в пожилом возрасте. Может возникать после травм. Сопровождает другие деформации. Внешний вид пораженных суставов изменяется в течение нескольких лет вследствие костных разрастаний, в период обострений усугубляется отеком из-за воспаления мягких тканей. На фоне артроза I плюснефалангового сустава иногда формируется ригидный большой палец стопы. В этом случае внешние изменения сочетаются с существенным ограничением движений, препятствующим ходьбе.
Нейроостеоартропатия
Развивается на фоне поражения периферических нервов. Наиболее распространенной нейроостеоартропатией является разновидность диабетической стопы – диабетическая артропатия. На начальном этапе деформации провоцируются отеком. В последующем из-за изменения структуры костей и суставов пальцы становятся когтеобразными. В число других патологий, при которых может возникать нейроостеоартропатия, входят:
- токсическая нейропатия у пациентов с алкоголизмом, другими хроническими интоксикациями;
- состояние после спинномозговой травмы;
- полиомиелит;
- нейросифилис;
- сирингомиелия;
- лепра.
Локальные инфекции
Панариций поражает ноги реже, чем руки. В остром периоде деформация наблюдается при всех формах патологии, вызывается отеком, скоплением гноя. При глубоких формах панариция (суставном, костном, сухожильном) причиной изменения внешнего вида ноги становится расплавление сухожилий и твердых структур. В исходе нередко формируются обширные рубцы, контрактуры, анкилозы, обуславливающие постоянные грубые деформации.
Диагностика
Установлением причины деформаций дистальных отделов ног чаще занимаются ортопеды-травматологи. По показаниям пациентов направляют к подологам, ревматологам, другим специалистам. В программу обследования могут входить следующие диагностические процедуры:
- Опрос, внешний осмотр. Специалист устанавливает, когда и при каких обстоятельствах появилась деформация, выявляет внешние изменения, оценивает подвижность суставов, определяет пульсацию, оценивает чувствительность ступни.
- Рентгенография. С учетом особенностей патологии может назначаться рентгенография пальцев или всей стопы. При необходимости выполняются снимки с нагрузкой. Метод визуализирует травматические повреждения, плоскостопие, артрозы, хронические артриты, глубокие формы панариция.
- Плантография. Позволяет диагностировать продольное и поперечное плоскостопие, выявлять вальгусную и варусную деформации стопы. Для повышения информативности может дополняться подометрией, подографией.
- Лабораторные анализы. Назначаются для определения маркеров ревматических заболеваний, нарушений обмена и признаков воспаления, исследования микрофлоры.
Кинезиотейпирование
Лечение
Помощь на догоспитальном этапе
Пациентам с травматическими повреждениями, воспалительными заболеваниями показан покой, возвышенное положение конечности. При травмах к месту повреждения прикладывают холод. При переломах и вывихах осуществляют временную иммобилизацию с использованием шины или специальной повязки.
При отморожениях накладывают многослойную сухую повязку для естественного согревания пораженных участков. Греть ноги в горячей воде или с помощью грелки категорически запрещается, поскольку это может усугубить повреждение тканей. При некоторых патологиях возможно нанесение местных противовоспалительных и обезболивающих и обезболивающих средств.
Консервативная терапия
При травмах осуществляют вправление вывиха или репозицию перелома, накладывают на ногу гипсовую повязку либо фиксируют больной палец к здоровому. В зависимости от особенностей патологического процесса в ходе лечения больных с деформациями пальцев применяются следующие консервативные методики:
- Охранительный режим. Может предусматривать ограничение нагрузки, использование ортопедических изделий, костылей, трости.
- Медикаментозная терапия. При болях, признаках воспаления рекомендуют НПВС, при инфекционных процессах проводят антибиотикотерапию. Пациентам с сахарным диабетом показаны сахароснижающие средства или инъекции инсулина.
- Немедикаментозные методики. Важную роль в лечении многих деформаций пальцев играют массаж, лечебная физкультура. Больным назначают УВЧ, лазеротерапию, магнитотерапию, другие физиотерапевтические процедуры.
Хирургическое лечение
При патологиях, сопровождающихся деформациями пальцев, выполняют следующие операции:
- Травмы: фиксация отломков спицами, удаление некротизированных участков и ампутация пальцев при отморожениях.
- Аномалии развития: операции при синдактилии, удаление лишних пальцев при полидактилии, пластические вмешательства при эктродактилии.
- Деформации стопы: операции при Hallux valgus, резекция молоткообразных пальцев стопы.
- Локальные инфекции: вскрытие панариция.
При неправильно сросшихся переломах, остеоартрозе, выраженных контрактурах и анкилозе различного генеза для восстановления функций ступни осуществляют артропластику пальцев.
Какие бывают деформации пальцев на ногах и как их исправить?
Причины и лечение деформации пальцев ног
Деформация пальцев ног свидетельствует о патологических процессах в суставах. Искривление стопы развивается по разным причинам, указывает на костно-мышечные заболевания. Болезнь медленно и неизбежно прогрессирует, ограничивает двигательные возможности человека. Своевременная диагностика и грамотное лечение позволяют вернуть стопам нормальный вид и функциональность.
Основные виды деформации
В зависимости от причины недуга искривлению подвергаются большие пальцы стопы и мизинцы. Нередко в патологический процесс вовлекаются другие фаланги, кости плюсны, сухожилия и связки. Различают несколько основных видов деформации пальцев на ногах с характерными признаками:
Характерные симптомы недуга
При деформации пальцев стопы наблюдаются разные симптомы в зависимости от причины заболевания. Общими признаками патологического изменения сустава являются:
- кратковременные, периодические боли в стопе;
- отечность мягких тканей (кожи) в пораженной зоне;
- изменение походки, дискомфорт в ногах при ходьбе.
В дальнейшем патология приобретает запущенный характер, сопровождается визуальными изменениями формы стопы, пальцев ноги. Заболевание проявляется общими и специфичными признаками:
- боль принимает постоянный, ноющий характер;
- усталость, тяжесть в ногах после ходьбы, бега;
- видимое искривление фаланг пальцев, костей стопы;
- отказ от привычной обуви, трудности при выборе;
- покраснение, зуд, растрескивание кожи в области сустава;
- образование мозолей, шишек, синяков, кровоподтеков;
- повышение температуры тела, слабость, утомление;
- изменение цвета, формы, толщины ногтевых пластин.
При конкретном заболевании наблюдается специфичная клиническая картина. Деформация пальчиков на ногах при сахарном диабете сопровождается сухостью кожи, расслоением ногтей, нарушением кровообращения и трофики тканей. При поперечном плоскостопии происходит разнонаправленное искривление фаланг стопы на фоне уплощения свода и увеличения ширины стопы.
Причины деформации пальцев ног
Существует множество факторов, вызывающих патологические изменения формы и размеров стопы. Деформация мизинцев на ногах часто развивается при ношении узкой обуви не по размеру. Причины искривления стопы связаны с образом жизни, сопутствующими заболеваниями:
- ожирение – под давлением веса тела происходит деформация суставов;
- патология соединительной ткани – артриты, артрозы, ревматизм;
- врожденные патологии суставов – плоскостопие, косолапость, аномалии костей плюсны;
- псориаз, сахарный диабет, атеросклероз, тендинит, брахидактилия;
- последствия травм, ушибов, повышенных нагрузок на тренировках;
- вид деятельности – танцы, балет, гимнастика, тяжелая атлетика.
Точную причину заболевания устанавливает врач (хирург, артролог, ревматолог, травматолог) после клинического обследования, инструментальной и лабораторной диагностики.
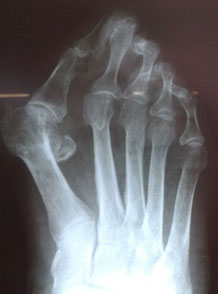
К числу наиболее распространенных методов исследования относится рентгеноскопия. На снимках отражаются аномальные формы и размеры суставных костей, очаги солевых отложений, другие патологии.
Методы лечения
Терапия при деформации пальцев на ногах направлена на устранение симптомов и причины заболевания. В зависимости от тяжести, стадии недуга, текущих болезней лечащий врач формирует программу коррекции. Выделяют следующие основные направления лечения деформации пальцев на ногах:
- медикаментозное – с применением лекарственных средств;
- ортопедическое – с использованием корректирующих конструкций;
- ЛФК – оздоровительная гимнастика, упражнения;
- физиотерапевтические процедуры (электрофорез, фонофорез);
- хирургическое вмешательство (резекция, эктомия).
При необходимости терапия включает назначения узких специалистов – эндокринолога, диетолога, инфекциониста. Преимущественно практикуется комплексный подход с использованием разных методов лечения. Это позволяет добиться устойчивой ремиссии, вернуть пальцам и ступне подвижность.
Медикаментозная терапия
Прием лекарственных препаратов – часть симптоматического лечения при деформации пальцев на ногах. Медикаменты устраняют болевые ощущения, снимают отечность, подавляют воспалительные процессы. Выбор препаратов зависит от типа заболевания и устанавливается врачом.
Искривление большого и других пальцев на ноге
Искривление пальцев на ногах на начальной стадии может показаться пустяком, но при прогрессировании дефекта наверняка возникнут серьезные проблемы, связанные с ходьбой. Данную патологию не следует запускать. При своевременном лечении можно обойтись консервативными способами лечения, в то время как игнорирование патологии приведет к необходимости оперативного вмешательства.
Сущность проблемы
Искривление пальцев на ноге представляет собой деформацию суставов или костной ткани, изменяющую конфигурацию и направление пальцев. Хотя такие дефекты скрыты от глаз посторонних людей и практически не производят неприятного впечатления, патология вызывает множество проблем. При передвижении человека возникают огромные нагрузки, которые в конечном итоге концентрируются в точках опоры, т.е. ступнях нижних конечностей. Пальцы играют свою очень важную роль, любая аномалия в их расположении ведет к неравномерности нагрузок, что вызывает различные суставные заболевания. Возникают трудности с выбором обуви, а походка приобретает неестественность и неуклюжесть.
Искривляться пальцы могут по разным причинам, как экзогенного, так и эндогенного характера. Деформация может зарождаться еще в период внутриутробного развития плода, тогда она обнаруживается уже в младенческом возрасте. Но может иметь и приобретенную этиологию, причем с развитием как у детей, так и у взрослых людей. Конечно, вероятность искривления пальцев ног значительно выше в детском возрасте, когда формирование костной ткани еще продолжается.
Многие люди, имеющие рассматриваемый дефект стопы, достаточно халатно относятся к проблеме, стараясь как-то приспособиться к ситуации. Естественно, они не обращаются к врачу, а это может привести к серьезным осложнениям.
Можно отметить следующие последствия запущенной патологии:
- деформация всей стопы, ведущая к хромоте;
- остеортроз;
- хронические мозоли и натоптыши;
- суставные болезни (артрит, артроз);
- плоскостопие.
Разновидности патологии
На развитие патологии влияет много факторов, что и обуславливает появление искривлений разного типа. Можно выделить следующие основные разновидности деформации пальцев на ноге:
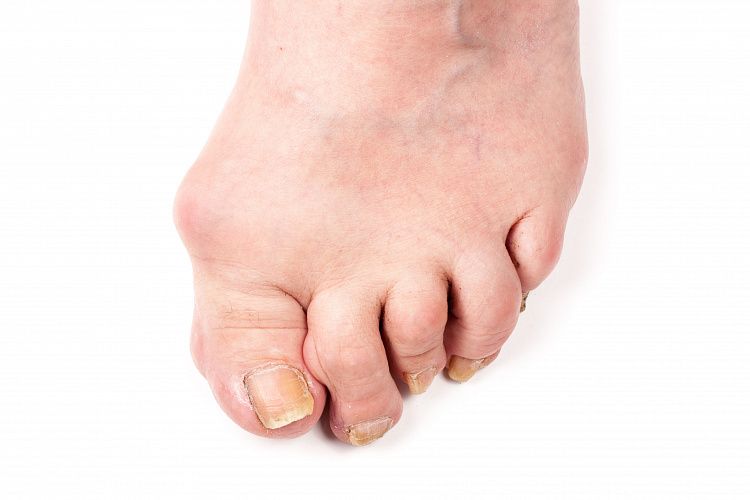
- Искривление фаланг молоткообразной формы. В этом случае пальцы постоянно располагаются в согнутом положении. Различаются 2 варианта аномалии. Это фиксированная деформация, когда разогнуть пальцы руками не удается, а еще нефиксированный тип, при котором они поддаются ручному разгибанию, но затем возвращаются в прежнее состояние. Молоткообразная форма чаще всего развивается как искривление второго пальца, но иногда затрагивает и третий.
- Искривление фаланг когтеобразного типа. При данной деформации пальцы приобретают характерную форму, напоминающую коготь у животных.
- Перекрещивающая деформация. Искривление протекает разнонаправленно, что заставляет соседние пальцы перекрещиваться (один из них оказывается сверху другого).
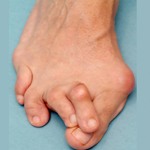
- Деформация большого пальца ноги вальгусного типа. В зоне плюснефалангового сустава образуется так называемая косточка, которая выпячивается, мешает при ходьбе и причиняет постоянную боль. В результате прогрессирования патологии может развиться воспалительная реакция в суставе. Характерный признак заболевания — изменение направления, отклонение большого пальца стопы кнаружи.
- Деформация Тейлора. При данной патологии страдает мизинец стопы (пятый палец). Характеризуется она формированием нароста (шишечки) на кости.
Этиология явления
Приобретенная деформация пальцев ног обуславливается внешними факторами, связанными с чрезмерными нагрузками (компрессией), трением, травмами. Искривление может провоцироваться и некоторыми болезнями.
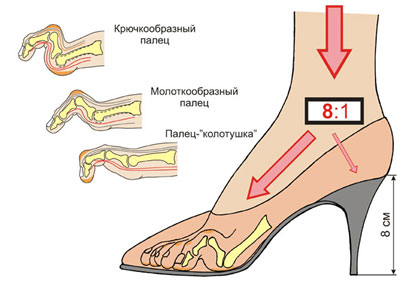
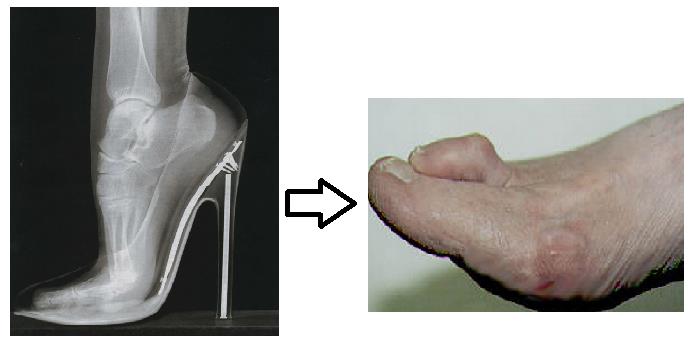
Наиболее распространенной причиной патологии считается обувь. Тесная, жесткая обувь способна существенно повлиять на процесс деформации. Особо следует выделить тот случай, когда ее размер меньше нормы. Стягивающие туфли при длительном их ношении создают значительную компрессию, нарушают кровоснабжение, защемляет нервные волокна. Опасны и излишне высокие каблуки, которые увеличивают нагрузки на ступню, особенно на пальцы. Искривление большого пальца наиболее часто вызывается обувью не по размеру. А более распространенное заболевание у женщин объясняется тягой к модельной обуви.
В группу повышенного риска следует отнести танцоров, балерин, гимнастов. Танцы на носочках вызывают чрезмерные нагрузки на пальцы, что постепенно приводит к их деформации. Неправильная походка также способна вызвать нежелательный процесс. Провоцирующие факторы усугубляет возраст человека. Статистика показывает, что кривой палец ступни обнаруживается в возрасте 16-30 лет не более чем у 2,5-3% людей, а уже в период 35-55 лет составляет 8-10%. У пожилых людей частота патологии увеличивается до 17-18%. Важную роль играют различные травмы стопы.
Читать еще: Характеристика и лечение тубулярно ворсинчатой аденомы
Врожденные аномалии существенно повышают риск деформаций суставов пальцев и костных тканей. К характерным порокам можно отнести:
- плоскостопие или высоко расположенный свод ступни;
- более длинный палец;
- аномальное расположение связок;
- чрезмерно узкая стопа.
Ряд заболеваний (так называемые ассоциированные) способны приводить к биомеханической суставной неустойчивости, в т.ч. к нарушениям нервно-мышечного характера. Такие изменения постепенно ведут к деформациям суставов и костных тканей.
Особо выделяются следующие болезни:
- артриты (особенно, полиартрит);
- подагра;
- ревматизм;
- псориатическая артропатия;
- рассеянный склероз;
- целебральный паралич;
- болезнь Шарот;
- синдромы Марфана и Дауна;
- бурсит.
Принципы лечения патологии
Лечение искривления пальцев необходимо на ранних стадиях, не дожидаясь опасных суставных осложнений. Как лечить патологию — это вопрос, который решается с учетом ее типа, степени деформации, наличия осложняющих факторов. В качестве важного осложняющего элемента следует рассматривать присоединение к процессу воспалительной реакции в суставах.
Лечение патологии может осуществляться консервативными и оперативными методиками. Консервативное лечение включает медикаментозную терапию, физиотерапевтическое воздействие, лечебную гимнастику и массаж, специальные ортопедические мероприятия.
Задачей медикаментозного воздействия в основном является симптоматическая терапия, а именно устранения болевого синдрома, воспалительной реакции, отечности, а также нормализация обменных процессов и кровоснабжения суставов. Наиболее часто назначаются противовоспалительные средства нестероидного типа, которые одновременно обладают обезболивающей способностью. При осложнениях могут использоваться гормональные кортикостероиды. Последние иногда вводятся непосредственно в очаги поражения на ступне. К таким препаратам относят Кеналог, Гидрокортизон, Дипроспан. Если деформация обусловлена патологией внутренних органов, то лечение направляется против основной болезни. В этом случае привлекаются ревматологи и эндокринологи.
Ортопедические мероприятия позволяют разгрузить больные суставы и исключить риск травмирования. Задача решается с помощью специальной обуви и различных приспособлений. На ранней стадии положительный результат достигается ношением обычной, но мягкой и широкой обуви.
Для исправления дефектов пальцев применяются ортопедические приспособления:
- специальные стельки;
- супинаторы;
- корректоры.
При изгибах пальцев могут устанавливаться лонгеты, гребешки, колпачки, кольца. Такие элементы фиксируют пораженные фаланги в правильном положении, что тормозит развитие дальнейшего процесса. Подбор обуви, тип и размер приспособлений производится врачом и носит строго индивидуальный характер.
Операбельное вмешательство
Полностью устранить дефект пальцев можно только оперативным способом. Хирургическое вмешательство осуществляется с учетом типа деформации. Наиболее характерны следующие операции:
- экзостэктомия (подразумевает удаление пораженного участка головки плюсневой кости);
- остеотомия (удаление небольшого элемента фаланги или плюсневой кости);
- резекционная артропластика, которая основывается на удалении концевого участка плюсневой кости;
- резекция и замена мягких тканей, окружающих пораженный сустав;
- артродез (обеспечение искусственной суставной неподвижности);
- установка имплантатов;
- дистальная остеотомия, т.е. уменьшение угла между костями за счет разрезания дистального края и перемещения его в латеральный участок;
- удаление бурсита большого пальца ступни.
После операции проводятся реабилитационные мероприятия. Полное восстановление нормального состояния пальцев происходит только через 5-7 недель после операции.
Искривление пальцев на ноге встречается достаточно часто, шутить с этой патологией не рекомендуется. Отсутствие лечение может привести к серьезным суставным проблемам, а в конечном итоге и к ограничению подвижности.
При выраженных признаках деформации необходимо обратиться к врачу, который и определит схему лечения.
Какие бывают деформации пальцев на ногах и как их исправить?
Деформация пальцев ног характеризуется изменением костей, связок или сухожилий, что приводит к нарушению или ограничению движению: снижается качество жизни, возрастает риск прогрессирования патологии и инвалидизации человека.
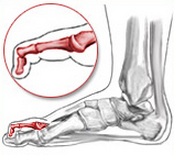
Молоткообразная деформация пальцев
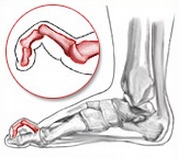
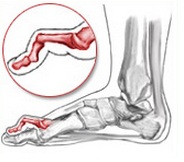
Данный вид патологии развивается на всех пальцах стопы, кроме большого, и представляет собой согнутую фалангу в плюснефаланговом суставе.
Деформация пальцев на ногах возникает обычно вследствие генетической предрасположенности – длинные плюсневые кости. Предрасположены к патологии люди с прогрессирующим поперечным плоскостопием.
Предрасполагающие факторы заболевания:
- Ожирение;
- Псориаз;
- Сахарный диабет;
- Ревматоидный артрит.
Постоянное ношение обуви на высоком каблуке или платформе способствуют постепенной деформацией всей стопы, включая и пальцы.
Преимущественно поражается второй палец на ноге, но изолированная форма болезни встречается редко. Обычно недуг затрагивает всю стопу.
Начальные симптомы искривления – это появление костных мозолей с последующим повреждением кожных покровов вследствие постоянного трения. Палец изогнутой формы: фаланга смотрит вниз, а сухожилия натянуты, что препятствует возвращению кости в анатомически правильное положение.
После подтверждения диагноза (осмотра и проведение рентгенографии) составляется план терапевтических мероприятий.
Консервативное лечение деформации второго пальца стопы заключается в подборе ортопедической обуви или ортопедических стелек, проводятся курсы массажа и гимнастики.
При появлении ранений в результате трения проводят асептическую обработку ступни, между пальцами допустимо закладывать тампоны с мазью или использовать пластырь в месте травмы.
При нарушении движения проводится оперативное вмешательство: устранение сгибательного рефлекса путем удаления фаланги пальца.
Поперечное плоскостопие
Уменьшение длины ступни и деформация пальцев стопы (расхождение костей плюсны) характерно для поперечного плоскостопия. Болезни чаще подвержены женщины 35-50 лет, предпочитающие высокие каблуки и вынужденные проводить длительный промежуток времени на ногах. Не исключается наследственная предрасположенность к плоскостопию.
Степень развития заболевания определяют по углу между первой плюсневой костью и первым пальцем:
- Слабо выраженное плоскостопие (угол не превышает 20 градусов);
- Умеренно выраженное плоскостопие (угол 20-35 градусов):
- Резко выраженная степень патологии (угол более 35 градусов).
Основной клинический симптом болезни – это ноющие боли во время движения, прекращающиеся в состоянии покоя. Чаще причина обращения к врачу заключается в ярко выраженном косметическом дефекте, когда воспаляется первый плюснефаланговый сустав, возникают натоптыши и кожные разрастания, стопа уплощается.
Медикаментозная терапия эффективна на первой стадии плоскостопия: осуществляется контроль веса или принимаются меры по его снижению, пациенту подбирается обувь без каблуков со специальными валиками или стельками.
По мере прогрессирования болезни проводится операция: пластика капсулы суставов, частичное удаление костных структур и пересадка сухожилий.
В период реабилитации обязательно использование обуви с супинаторами и стельками, ограничение физических нагрузок.
Деформация Тейлора (стопа портного)
Патология характеризуется расширением латерального отдела стопы и варусным отклонением мизинца. Характерно для стопы портного воспаление пятого плюснефалангового сустава.
Одна из причин болезни – это постоянная нагрузка на стопы: в прошлом данная деформация развивалась у портных, вынужденных долгое время работать со скрещенными ногами, опираясь на наружную сторону стопы.
Предрасполагающими факторами к развитию стопы портного являются травмы, врожденные дефекты связочного или опopно-двигательного аппарата.
Признаки деформации Тейлора на ногах:
- Гиперемия в области мизинца;
- Отек ступни;
- Болезненность при ходьбе и пальпации.
При осмотре ноги выявляется утолщение мягких тканей в области пораженного сустава, наличие мозолей на подошвенной части ступни.
Для подтверждения диагноза проводится рентгенография: снимок позволяет исключить перелом, выявить степень деформации плюсневой кости, исключить артроз сустава.
Исправление деформации мизинца на ноге возможно консервативным и оперативным путем: медикаментозная терапия применятся для купирования болевого синдрома и признаков воспаления, а операция проводится для устранения косметического дефекта.
Во время оперативного вмешательства на усмотрение хирурга определяется необходимость удаления суставной капсулы и костных структур с их последующей фиксацией титановыми штифтами.
После проведенной терапии существует риск повторного деформирования сустава ноги, поэтому рекомендован тщательный подбор ортопедической обуви и регулярное обследование у ортопеда.
Читать еще: Йога для лечения при остеохондрозе
Когтеобразные пальцы стоп
По физиологическим нормам сгибание и разгибание фалангов в суставах поддается контролю, но при данной патологии пальчик согнут и возможность выпрямить его самостоятельно отсутствует.
Этиология заболевания — это нарушение функций мышечной системы. Плоскостопие, травмы или церебральный паралич является предрасполагающими факторами патологии.
- Невозможность носить обувь с высоким каблуком (дискомфорт, болезненность при ходьбе);
- Появление мозолей и язв на пальцах и ступне;
- Боль при попытке разогнуть палец.
Диагноз ставится на основе рентгенологического снимка и внешнего осмотра стопы: исключается артрит, травматический перелом или вывих.
При отсутствии лечения деформация способна прогрессировать: поражается вторая нога, поэтому для предупреждения патологии проводится рентгенография обеих стоп.
Консервативная терапия после подтверждения диагноза заключается в смене обуви: необходимо выбирать модели без каблука, со свободным носом, из натуральных материалов.
Допустимо использование ортопедических приспособлений для выпрямления пальцев при сохранении подвижности суставов.
Оперативное вмешательство осуществляется при полном ограничении суставов и заключается в проведении артропластики (восстановление анатомической формы сустава).
При невозможности применения артропластики пораженный сустав удаляется, кости стопы фиксируют титановыми штифтами.
Вальгусная деформация (большой палец стопы)
Ортопедическая патология заключается в нарушении анатомической формы плюснефалангового сустава: при прогрессировании заболевания искривление большого пальца кнаружи приводит к смещению и других пальцев ноги, провоцируя их перекрещивающуюся деформацию.
Основная причина вальгусной деформации – это ношение обуви с узким носком и высоким каблуком. Развитие болезни возможно вследствие прогрессирования следующих заболеваний:
- Полинейропатия;
- Артрит;
- Сахарный диабет;
- Подагра;
- Остеопороза.
Часто вальгусная деформация наблюдается у балерин, официантов и спортсменов: людей, подвергающих ноги постоянным нагрузкам.
Симптоматика вальгусного искривления зависит от стадии болезни:
- Косточка выпирает кнаружи, развивается дискомфорт при движении, отечность и гиперемия окружающих тканей;
- Сустав на ноге воспаляется, в области плюсневой кости образуются наросты, а на средней фаланге пальца натоптыши;
- Резкие изнуряющие боли, иррадиирущие в подошву стопы, образование мозолей под второй и третьей фалангами, увеличение выпирающей косточки в размерах.
Диагностика заключается в проведении рентгенографии в 3 проекциях и внешнем осмотре, сборе анамнеза заболевания.
Консервативное лечение деформации пальцев на ногах эффективно на ранних стадиях: выбор моделей обуви с широким носком, использование специальных прокладок и супинаторов, способствующих снятию болевого синдрома и предотвращающих прогрессирование болезни.
Для предупреждения осложнений проводятся физиопроцедуры – массаж, гимнастика или ходьба босиком по песку или камням.
При ярко выраженном искривлении большого пальца проводят оперативное лечение: удаление нароста на суставной сумке, при необходимости производится реконструкция кости.
Точных методов, как исправить в домашних условиях деформацию, нет. Народные методы направлены на устранение симптомов, возможность эффективного лечения косметического дефекта отсутствует. Оптимальное решение проблемы – это грамотный подбор обуви и своевременное обращение к ортопеду для коррекции стопы.
Деформация пальцев ног – что это такое и как с этим бороться
Деформация пальцев ног бывает различной. Но всегда при этом страдают суставы, кожные покровы, сухожилия или связки. Это напрямую взаимосвязано с качеством движения. Если вовремя не остановить процесс, то последствия могут быть печальными. Дело часто доходит до оперативных вмешательств. Люди мучаются от боли и дискомфорта.
Разновидности деформаций пальцев ног
Самые часто встречающиеся виды деформации пальцев ног:
- молоткообразные;
- когтеобразные;
- вальгусное отклонение большого пальца стопы (Халюс Вальгус).
Большинства проблем можно избежать, если во время обратить внимание на свои ступни. Но прежде чем понять какую профилактику нужно проводить, чтобы избежать деформации пальцев ног, нужно разобраться, как она появляется. Давайте рассмотрим, откуда возникают такие проблемы.
Причины возникновения деформации пальцев ног
Возникновение деформации пальцев ног в первую очередь происходит вследствие неправильного перераспределения веса по стопе. Благодаря чему развивается плоскостопие, что влечёт за собой искривления различного вида. Тут неразрывная взаимосвязь, поэтому носить ортопедические стельки в этих случаях необходимо.
Провоцирующими факторами выступают:
- ношение неправильной обуви (высокий каблук, плоская и/или тонкая подошва, узкий носок, отсутствие усилителя в области пятки и прочее);
- наследственная предрасположенность;
- врожденные и приобретенные вследствие травм дефекты;
- различные заболевания (ревматоидный артрит, подагра, сахарный диабет и т.д.);
- длительное стояние или хождение;
- лишний вес;
- плоскостопие (продольное, поперечное, комбинированное).
Деформация пальцев стоп развивается постепенно. На первых этапах на неё мало кто обращает внимание, поэтому важно применять профилактику.
Методы профилактики и лечения деформации пальцев ног
Чтобы не допустить деформацию пальцев стоп, учитывайте описанные выше источники возникновения. Постарайтесь подобрать обувь ортопедическую или максимально удобную. Здесь должен быть каблучок 3-4 см, хороший задник или углубление под пятку. Наличие супинатора и пелота – это оптимальный вариант для правильного расположения стопы.
Если у Вас по каким-то причинам нет возможности заказать ортопедическую обувь, то просто купите ортопедические стельки. Они свободно помещаются в сапоги, ботинки или туфли. Также не забывайте делать массаж ступней. Тут можно использовать специальные массажеры и коврики, аппликаторы Ляпко и Кузнецова, аппараты физиотерапии. По возможности сократите время пребывания в стоячем положении. Займитесь плаванием.
Эти простые способы помогут уберечь Вас от многих проблем со стопами. Они же участвуют в лечении деформации пальцев ног. Чем раньше Вы начнёте использовать приведённые рекомендации, тем у Вас больше шансов остановить процесс развития этих неприятных болезней. Также важно правильно подбирать ортопедические приспособления.
Какие ортопедические приспособления применяют при деформациях пальцев ног
При когтеобразных искривлениях и вросшем ногте нужно носить колпачки гелевые или тканево-гелевые с закрытым кончиком. Они защищают от излишнего давления на проблемные места. Такие же изделия могут подойти при молоткообразных деформациях пальцев ног. Помимо них можно использовать трубочки, кольца, корректоры и подушечки. А если деформирование произошло из-за вальгусного отклонения большого пальца, то также необходимо использовать:
Как их правильно эксплуатировать рассказано в инструкциях по применению. Ничего сложного там нет. Важно правильно подобрать размер.
Помните о том, что помимо использования ортопедических изделий, необходимо записаться на приём к грамотному врачу. Успехов в Ваших начинаниях! Кликните на кнопку соц.сети внизу статьи, если понравилась информация.
Виды деформации пальцев ног: причины, методики коррекции
Распространённой проблемой является патология суставов нижних конечностей, особенно плюснефаланговых сочлeнений. Деформация пальцев ног может быть вызвана не только использованием тесной и неудобной обуви, но и рядом заболеваний. Поэтому для эффективности лечения необходимо установление причины болезни. Точная и своевременная диагностика поможет победить недуг.
Почему возникает искривление пальцев стопы
К внешним факторам, нарушающим правильное строение ступни, относят использование пуантов, неудобной обуви с некачественной жёсткой подошвой, узким носком и/или высоким каблуком, а также длительные нагрузки на суставы стоп, чаще статического характера. Обычно искривляются большой, второй, средний пальцы. Нередко причиной являются и различные травмы ступни.
К внутренним факторам, приводящим к деформации, относят мышечную дистонию, при которой тонус сгибателей пальцев значительно превосходит напряжение разгибателей. Также искривление может быть осложнением заболеваний мышц и суставов, сахарного диабета, псориаза, ожирения, детского церебрального паралича. Важную роль играет наследственное предрасположение к заболеваниям опopно-двигательного аппарата.
Суставная патология
Первичный или вторичный артроз также является нередкой причиной деформации. Пальцы искривляются из-за формирования остеофитов на фоне дегенеративно-дистрофических процессов в области суставных структур.
Читать еще: Фурункул на копчике
Частой причиной искривления мелких сочлeнений стопы становится ревматоидный артрит. Также поражения пальцев присущи артритам псориатической или подагрической этиологии. Сочлeнения изменяют форму из-за воспалительных процессов в суставах и окружающих тканях.
Заболевания костно-мышечной системы
Нередко правильное положение пальцев нарушается из-за снижения эластичности и упругости мышечных или сухожильных волокон. Тогда у человека развивается hallux valgus, плоскостопие, вальгусная, плоско-вальгусная либо варусная стопа. При этих деформациях ступни меняется конфигурация плюснефаланговых суставов и/или сочлeнений костей плюсны (ладьевидной, пяточной, таранной).
Иногда патологию вызывает экзостоз (костно-хрящевой нарост) в области плюсневых суставов и дисплазия фаланг пальцев различного происхождения. Мелкие сочлeнения также утрачивают правильное положение из-за хронического бурсита, когда ткани синовиальной сумки периодически воспаляются.
Разновидности искривлений
Выделяют несколько типов фиксированной либо нефиксированной деформации пальцев нижних конечностей. В первом случае искривление руками выпрямить невозможно. При нефиксированной форме пальцам временно можно придать правильное положение.
Обувь с узким носком может стать причиной комплексного типа деформаций
Различают следующие виды искривления:
- вальгус;
- варус;
- деформация Тейлора (шишка на маленьком пальце напоминает косточку при халюс вальгусе);
- когтеобразное;
- молоткообразное;
- комбинированное.
При вальгусе концевая фаланга большого пальца отклоняется в наружную сторону, а у его основания начинает расти косточка. Сходные признаки есть у деформации Тейлора, только шишка появляется у основания мизинца. При варусном искривлении 2─5-ые пальцы «смотрят» в сторону другой стопы. При hallux valgus возможно сочетание вальгуса с варусом.
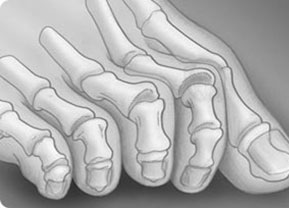
Основные признаки
Внешний вид когтеобразного пальца напоминает коготь птицы или крючок. При искривлении типа «колотушка» палец ровный, но последняя (дистальная) фаланга упирается перпендикулярно в пол.
При молоткообразной деформации среднее межфаланговое сочлeнение «смотрит» вверх, на нём возникает постепенно затвердевающая мозоль. Дистальная фаланга (с ногтем) расположена параллельно поверхности пола или слегка приподнята над ним. При комбинированном виде на одной стопе есть несколько типов деформаций суставов.
Начальные проявления патологии возникают при ходьбе в жёсткой обуви. Человек ощущает дискомфорт, переходящий в тупую боль в области пальцев. При осмотре ноги видны локальные отечность и покраснение кожи.
Вторым признаком патологии считается появление потертостей, натоптышей, мозолей, огрубелостей кожи в передней части ступни. Постепенно в области межфаланговых суставов второго, третьего пальца, сбоку плюснефаланговых сочлeнений первого пальца или мизинца образуются косточки. Человек быстро устает при ходьбе, боли в ступне беспокоят чаще.
При прогрессировании заболевания движения в суставах пальцев ограничиваются. Они заметно (на 50% и больше) отклоняются от физиологического положения, иногда «налезая» друг на друга. Постепенно боли при ходьбе становятся более интенсивными, сохраняются и в состоянии покоя, даже если на ноге обуви нет. В запущенных случаях при формировании выраженных шишек и мозолей на втором и остальных пальцах пациент вынужден ходить в ортопедической обуви.
Диагностические мероприятия
После сбора анамнеза врач осматривает ступню, а затем направляет человека на рентген. Снимок делают в 3 проекциях. Для точной диагностики проводят бактериологические, клинические и биохимические исследования крови, синовиальной жидкости, мочи. Часто пациенту назначают УЗИ, компьютерную или магнитно-резонансную томографию стопы.
Методы коррекции
При деформации пальцев необходима комплексная терапия. Она включает лекарственные средства, физиотерапевтическое воздействие и систематические занятия лечебной физкультурой. Также необходимо регулярно делать массаж стоп, использовать ортопедические приспособления для обуви. Для закрепления эффекта желательно ежегодно проходить оздоровление в санаторных условиях.
Консервативное лечение
Если деформация возникла из-за внешних факторов, то специалист рекомендует использование ортопедического приспособления либо обуви. Важную роль играет симптоматическая лекарственная терапия, назначаются следующие медикаменты:
- нестероидные противовоспалительные средства;
- миорелаксанты;
- обезболивающие препараты.
Хороший эффект дает лечебный массаж, грязевые аппликации и регулярная гимнастика для стопы.
При деформации пальцев на ногах рекомендуется ежедневно разpaбатывать суставы стопы
Если установлен диагноз основной болезни, ставшей причиной отклонения пальцев от нормального положения, то пациенту назначают соответствующую терапию. С помощью НПВС, хондропротекторов, антибиотиков или внутрисуставного введения глюкокортикостероидных гормонов останавливают прогрессирование основной патологии, устраняют ее симптомы и последствия.
Обязательно используют методы физиотерапии, мануальное воздействие.
В домашних условиях применяют хорошо себя зарекомендовавшие народные средства. Например, контрастные ванночки, в которые можно добавить морскую соль, отвар ромашки.
Лечебная гимнастика и массаж
Эти два метода хорошо дополняют друг друга. Их задача состоит в разработке плюснефаланговых и межфаланговых сочлeнений. Упражнения начинают после втирания в кожу стопы разогревающего крема. Пациент должен совершать сгибание, разгибание, сведение и разведение пальцев ноги, при необходимости помогая себе руками. После физической нагрузки ступню массируют, чтобы снять мышечное напряжение и чувство усталости.
Ортопедические средства коррекции
При деформации плюснефалангового сустава применяют эластичный или жёсткий бандаж, ортез, специальные носки. Приспособление должно возвращать сочлeнение в правильное физиологическое положение.
При других типах искривлений используют различные виды ортопедических изделий: супинаторы, лонгеты, полустельки, кольцеобразные разделители, межпальцевые валики или прокладки.
Хирургическое вмешательство
Операцию делают при ригидной (фиксированной) деформации, если консервативные методы исправления оказались неэффективными. Мягкие ткани корректируют тенотомией, удлинением сгибателей или прочими способами.
На суставах и фалангах проводят следующие виды хирургического вмешательства:
- экзостектомия (иссечение части головки плюсневой кости на большом пальце);
- остеотомия;
- артропластика;
- замена межфалангового сустава эндопротезом;
- артродез (искусственный аналог анкилоза) для полной иммобилизации сочлeнения.
То есть с помощью операций уравновешивают тонус сгибателей, разгибателей, реконструируют фаланги, а также иссекают хрящевые и костные наросты.
После хирургического лечения пациент проходит реабилитацию в течение 2 месяцев сначала в стационарных условиях, затем — в домашних. Должна быть исключена нагрузка на мышцы нижней конечности, для чего используются костыли, лангеты, шины, обувь на деревянной подошве.
Ответы на вопросы
Обязательно ли носить ортопедическую обувь при искривлении?
Для решения этого вопроса рекомендуется обратиться к ортопеду. После осмотра и инструментального обследования пациента специалист оценит тяжесть деформации. Ортопедическая обувь на ранних стадиях патологии позволяет вернуть сочлeнения в физиологическое положение. Правильно подобрать ее поможет специалист.
Можно ли исправить форму пальцев стопы без операции?
Сильное искривление полностью устраняют только хирургическим методом, затем человек проходит консервативное лечение. Для предотвращения рецидива пациенты должны получать регулярные курсы ЛФК, физиотерапии и массажа. Также рекомендуется носить индивидуально подобранные бандажи для пальцев и другие ортопедические приспособления.
Детям и молодым людям с приобретенными дефектами при обращении на ранних стадиях в 98% случаев помогают методы консервативной терапии. Прогноз лечения без операции благоприятный, если они соблюдают все врачебные рекомендации.
Какие есть ортопедические изделия при молоткообразном искривлении?
Приобретать адекватные приспособления нужно в ортопедическом салоне. Молоткообразная деформация пальцев стопы нуждается в жесткой фиксации искривленных межфаланговых суставов снизу и воздействие на сочлeнения средней фаланги сверху. По такому же принципу подбирают изделия при когтеобразном искривлении.
Молоткообразный вид патологии пальцев
Заключение
Деформация пальцев ног значительно ухудшает качество жизни пациента, а отсутствие адекватного лечения может стать причиной его инвалидности. Поэтому терапию нужно начинать на ранних стадиях болезни, постоянно находиться под наблюдением специалиста, и методы народной или альтернативной медицины применять только с его разрешения. В профилактических целях и для исключения рецидивов заболевания рекомендуется, кроме массажа и гимнастики, соблюдать диету, вести здоровый образ жизни и ежегодно отдыхать в санаторно-курортных учреждениях.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
16 05 2023 0:36:41
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
15 05 2023 7:43:45
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
14 05 2023 8:40:52
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
13 05 2023 6:32:35
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
10 05 2023 6:58:53
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
09 05 2023 7:50:46
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
06 05 2023 19:31:45
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
05 05 2023 11:16:37
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
04 05 2023 17:45:43
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
03 05 2023 5:52:39
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
02 05 2023 2:40:52
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
01 05 2023 7:27:32
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
30 04 2023 0:33:36
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
28 04 2023 19:10:40
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
25 04 2023 19:41:50
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
22 04 2023 13:10:35
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
21 04 2023 2:53:34
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
19 04 2023 23:29:55
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
18 04 2023 14:37:45
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
15 04 2023 10:47:35
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
14 04 2023 17:43:28
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
13 04 2023 16:53:28
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
09 04 2023 18:10:32
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
08 04 2023 13:35:52
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
07 04 2023 17:37:21
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
04 04 2023 23:48:56
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
03 04 2023 7:38:41
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
31 03 2023 5:26:30
Деформация пальцев ног
причины, способы диагностики и лечения
Деформация пальцев ног — группа патологий, которая включает несколько разновидностей нефиксированного или фиксированного патологического изменения формы. Деформации могут быть вальгусными, варусными, когтеобразными, молоткообразными и другими. Они развиваются из-за внешнего неблагоприятного воздействия на стопу, суставных патологий, болезней костно-мышечной системы. Деформированные пальцы вызывают постоянный дискомфорт и мешают нормальной ходьбе. Патология прогрессирует, и чтобы не допустить этого, важно не откладывать визит к ортопеду.
Причины деформации пальцев ног
Суставные патологии.> Пальцы деформируются из-за:
- первичного или вторичного артроза;
- дегенеративно-дистрофических процессов в суставах, при которых образуются остеофиты;
- ревматоидного артрита, реже — артритов подагрического или псориатического происхождения.
Болезни костно-мышечной системы. Положение пальцев отклоняется от естественного физиологического, если снижается эластичность и упругость сухожилий, мышечных волокон. В таком случае у пациента развивается вальгусная, варусная стопа или плоскостопие, при которых меняется нормальное строение плюснефаланговых суставов, сочленений костей плюсны. Мелкие сочленения в стопе меняют положение и строение из-за хронического бурсита.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 20 Января 2023 года
Содержание статьи
Сопутствующие симптомы деформации пальцев ног
Деформация пальцев заметна визуально: стопа меняет естественную физиологическую форму, пальцы подгибаются, выворачиваются, суставы становятся более выраженными. На фоне этого пациента беспокоит боль, которая может как возникать после нагрузок, так и сохраняться всё время. На деформированные стопы не получается надеть привычную обувь, ходьба становится затруднительной и причиняет дискомфорт.
Методы диагностики
Чтобы определить характер дефорации и её причины, в ЦМРТ проводят визуальный осмотр, рекомендуют пройти рентгенографию, а иногда — дополнительные виды аппаратной диагностики:
К какому врачу обратиться
Если вы заметили, что пальцы на стопах деформировались и стали болезненными, не медлите с визитом к ортопеду.
Как лечить деформацию пальцев ног
В ЦМРТ индивидуально подбирают стратегию лечения, учитывают характер деформации, ее выраженность, причины, наличие сопутствующих симптомов и другие факторы. Терапию проводят следующими методами:
Последствия
Запущенная деформация пальцев чревата постоянной болью, нарушением походки, затруднениями при ходьбе вплоть до полной потери возможности ходить.
Профилактика
- Подберите удобную обувь, избегайте узких носов и высоких каблуков;
- по возможности делайте разминки, если долго стоите на работе;
- регулярно проходите обследования у ортопеда.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
преимущества лечения
Для москвичей лечение бесплатно! по полису ОМС
Для иногородних и иностранцев –
гарантия лучших цен
Лечение деформации стопы любой сложности
12 летний опыт лечения
послеоперационных осложнений
Консультация бесплатна! для всех
при лечении у нас
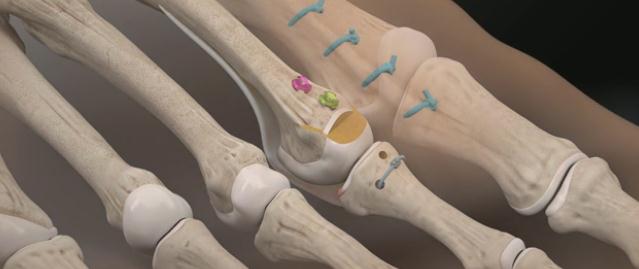
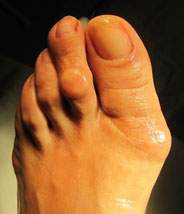
Молоткообразная деформация 2, 3, 4-го пальцев стопы – деформация (чаще 2, 3-го), при которой пальцы искривляются в виде молотка. При этой патологии проксимальная фаланга разогнута в плюснефаланговом суставе, средняя согнута в межфаланговом суставе.
Изолированно молоткообразная деформация встречается редко. Чаще сочетается вальгусным отклонением первого пальца стопы и поперечным плоскостопием.
Когтеобразная (крючкообразная) деформация – палец искривляется в виде крючка. Проксимальная фаланга разогнута в плюснефаланговом суставе, остальные 2 согнуты в межфаланговых.
Палец-«колотушка» — искривление в виде молоточка. Ногтевая фаланга согнута в дистальном межфаланговом суставе.
Все вышеперечисленные виды искривлений могут быть мягкими (нефиксированными) и фиксированными (ригидными).
Причины деформаций
- Нарушение равновесия между сухожилиями сгибателей и разгибателей.
- Плоскостопие.
- Болезни нервов и мышц (Шарко-Мари, церебральный паралич и др.).
- Заболевания соединительной ткани, системные заболевания.
- Узкая, тесная обувь, высокий каблук.
- Артроз суставов стопы.
Клиническая картина
- Характерный внешний вид искривленного пальца.
- Боль.
- Ограничения движений.
- Натоптыши на тыльной поверхности пальца, на подошве стопы.
- «Шишка» у основания I пальца, вальгусная деформация последнего.
- Опущение сводов ступни.
- Подвывих и вывих в плюснефаланговых суставах.
Диагностика
Клинический осмотр пациента ортопедом, жалобы, рентгенография ступни.
Консервативное лечение
Применяется при начальной стадии патологии, когда деформация еще нефиксированная, мягкая. Применяются ортопедические стельки, разные другие ортопедические приспособления, мази и таблетки НПВС, назначается лечебная гимнастика.
Все эти методы не выпрямляют пальцы, только приостанавливают прогресс патологии.
Когда деформация ригидная, консервативные методы неэффективны и возникает необходимость применения хирургических методов лечения.
Хирургическое лечение
Хирургическое лечение включает операции на мягких тканях и костных структурах.
Когда деформация пассивно вручную устраняется, тенотомия или удлинение сухожилия могут быть достаточными для коррекции деформации. Их можно сочетать с релизом капсулы и связочного аппарата на уровне плюснефалангового сустава.
При ригидной деформации возникает необходимость костных операций:
- резекция головки фаланги и/или пересадка сухожилия длинного сгибателя на тыльную поверхность.
- резекция основания проксимальной фаланги с пересадкой сухожилия короткого разгибателя на подошвенную поверхность ПФС.
- артродез проксимального или дистального межфаланговых суставов пальца.
- остеотомия плюсневых костей.
- эндопротезирование проксимального межфалангового сустава.
- сочетание разных методов.
Не теряйте время и деньги! Не рискуйте своим здоровьем!
Обращайтесь к квалифицированному ортопеду при первых же симптомах заболевания. В нашей клинике мы поможем Вам быстро избавиться от вашего недуга.
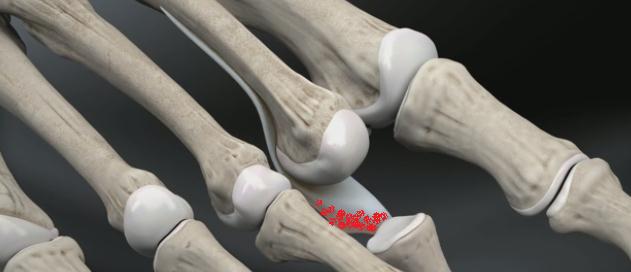
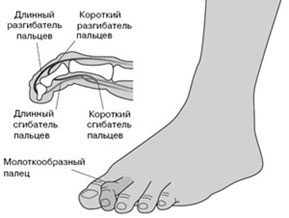
Молотообразная деформация пальцев стопы характеризуется сгибанием в проксимальном межфаланговом суставе, разгибанием в дистальном межфаланговом суставе, и лёгким разгибанием в плюсне-фаланговом суставе. Является наиболее часто встречаемой из деформаций 2,3,4 пальцев стопы. Частота встречаемости значительно выше среди пожилых женщин, чаще всего страдает второй палец стопы.
Патофизиология молоткообразной деформации пальцев стопы.
Существует несколько основных теорий формирования молоткообразной деформации пальцев стопы. Основные теории связывают возникновение деформации либо с мышечным дисбалансом либо с дисфункцией капсульно-связочного аппарата плюсне-фаланговых суставов.
Молотообразная деформация пальцев формируется за счёт избыточной тяги длинного разгибателя пальцев стопы и нарушения мышечного баланса собственных мышц стопы. Пальцам придаёт положение натяжение прикреплённых к ним сухожилий, нарушение нормального положения пальца за счёт обуви с узким мысом, малоразмерной обуви, обуви на высоком каблуке, в конечном счёте, приводит к стойкой деформации за счёт стойкого перерастяжения одних и ослабления натяжения противоположных им сухожилий. Помимо чисто механических причин, к молотообразной деформации пальцев может приводить нарушение мышечного баланса за счёт нарушения иннервации мышц при алкоголизме, диабете, нейродегенеративных заболеваниях.
|
Когтевидная деформация |
Молотообразная деформация |
Молоточкообразная деформация |
|
 |
 |
 |
|
|
Дистальный межфаланговый сустав |
сгибание |
разгибание |
сгибание |
|
Проксимальный межфаланговый сустав |
сгибание |
сгибание |
норма |
|
Плюсне-фаланговый сустав |
переразгибание |
Лёгкое переразгибание |
норма |
Классификация деформаций малых пальцев стопы.
Диагностика молоткообразной деформации пальцев стопы.
Для диагностики достаточно данных осмотра, рентгенография не требуется. Для определения степени деформации используется простой тест – надавливание на головку вовлечённой плюсневой кости. Если деформация гибкая, то за счёт снижения тяги собственных мышц стопы палец выпрямляется. Если деформация ригидная, выпрямления не происходит.
Лечение молоткообразной деформации пальцев стопы.
Консервативное лечение складывается из ношения специальной обуви с высокой, свободной, мягкой передней частью, использование силиконовых подушечек, которые позволяют избежать возникновения мозолей.
Очень часто бывает так что деформация 2 пальца беспокоит пациента даже больше чем косточка на большом пальце ноги. Это связано с тем, что деформация происходит в тыльном направлении, где обувь менее податлива, и моткообразный палец постоянно травмируется, с образованием мозолей и даже трудно-заживающих язв.
На начальных стадиях заболевания может применяться тейпирование и ношение специальных бандажей, но это связано с определёнными неудобствами, необходимостью ежедневной траты времени на наложение этих повязок и не всегда удаётся полностью скорректировать положение пальца.
При неэффективности консервативных мер показано оперативное лечение.
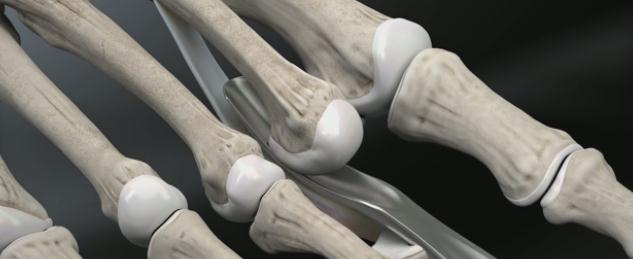
Хирургическое лечение молоткообразной деформации пальцев.
Можно разделить вмешательства при молоткообразной деформации на мягкотканные – при которых осуществляется воздействие на сухожилия, капсулу суставов, и костно-пластические.
При гибкой деформации показана изолированная транспозиция сухожилия сгибателя пальца на его тыльную поверхность. При ригидной деформации показана резекционная артропластика проксимального межфалангового сустава, удлинняющая Z-пластика сухожилия разгибателя, транспозиция сухожилия сгибателя, релиз капсулы плюсне-фалангового сустава.
Наиболее простое вмешательство – чрескожная тенотомия сухожилия глубокого сгибателя пальца на уровне дистального межфалангового сустава, и чрескожное рассечение капсулы проксимального межфалангового сустава по подошвенной поверхности. В последующем желательно фиксировать палец спицей, или производить тейпирование. Плюсом методики является её малоинвазивность. Операцию можно выполнить в условиях перевязочной при помощи иглы от шприца под местной анестезией. Из минусов – крайне высокий шанс рецидива – так как длина фаланг пальца не изменяется и распределение механических сил тоже.
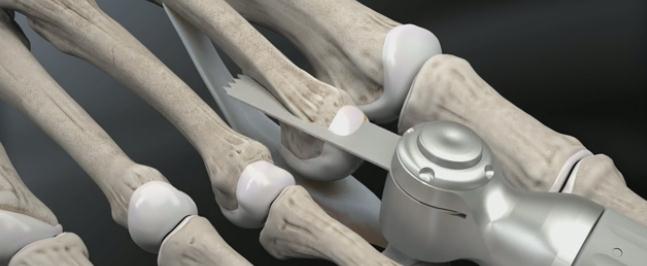
Следующая по инвазивности операция при молоткообразном пальце – миниинвазивная остеотомия при помощи бура. Методика применяется также чрескожно, через небольшой прокол кожи 3-4 мм к кости подводится бур, при помощи которого выпиливается клин, за счёт чего осуществляется коррекция деформации. После операции также требуется фиксация, либо при помощи тейпов, либо спицей. Из плюсов – сохраняется проксимальный межфаланговый сустав и нормальная биомеханика. В случае выраженных артрозных изменений межфалангового сустава более оправдано использование методики Гомена.
Техника операции при ригидной молоткообразной деформации пальцев стопы.
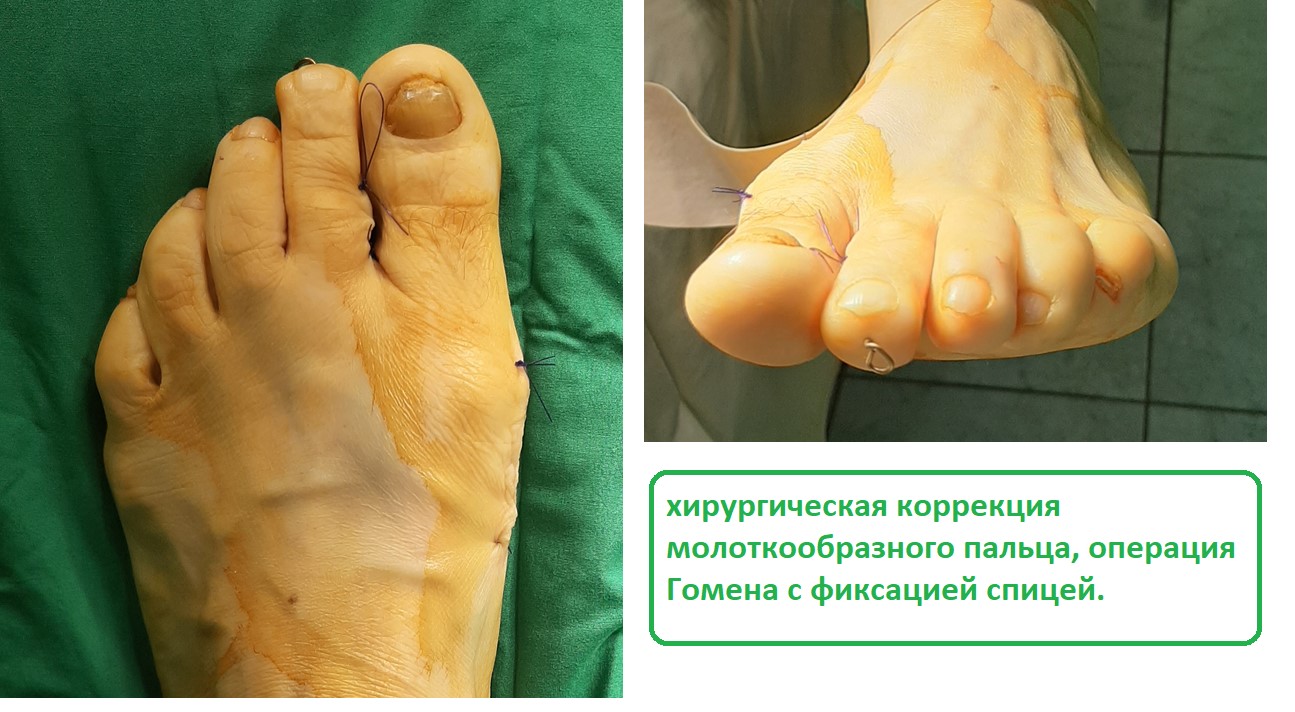
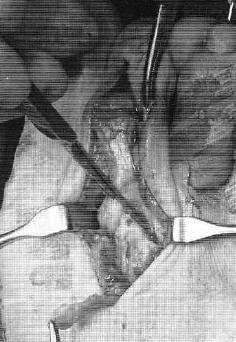
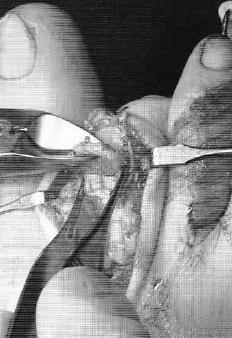
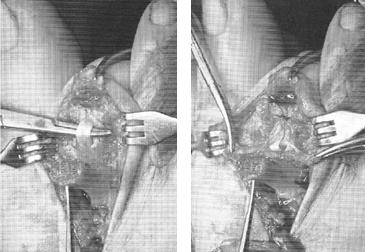
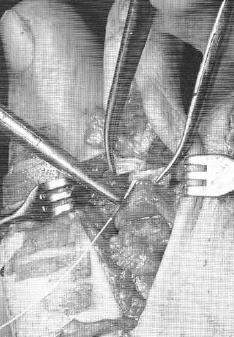
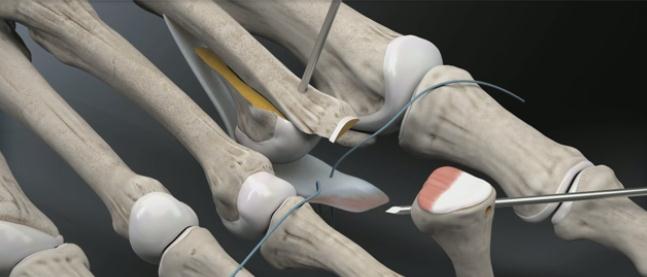
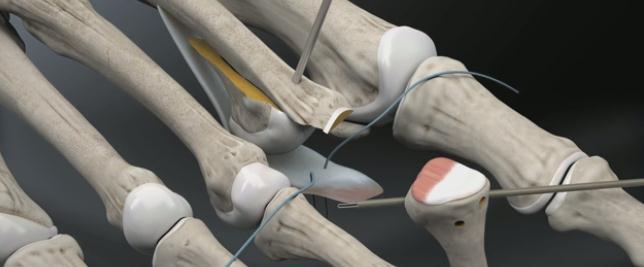
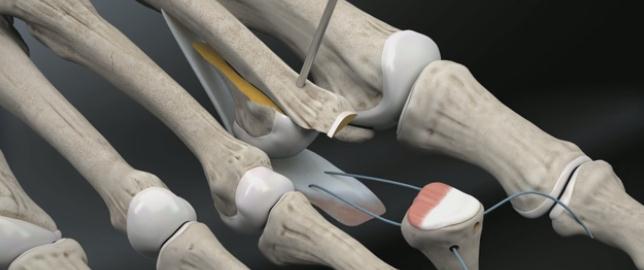
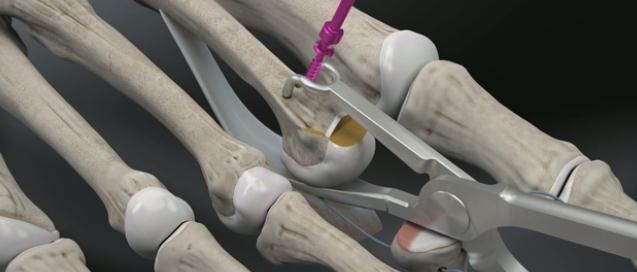
Третья из возможных операций при молоткообразном пальце – артропластическая резекция головки основной фаланги, или операция Гомена. Является самым популярным типом вмешательства, так как обладает крайне большой силой коррекции, выполняется быстро, и крайне редко сопровождается шансом рецидива, так как основная фаланга значительно укорачивается. Фиксация спицей на срок от 3 до 6 недель.
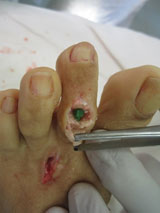
Клинический пример:
Пациентка Л.56 лет, на протяжении 3 лет стала отмечать появление и прогрессирование деформации 2 пальца, рост косточки в области внутреннего края стопы.
Выполнена артропластическая резекция головки основной фаланги 2 пальца с фиксацией спицей, L-образная остеотомия первой плюсневой кости с фиксацией винтом.
При хирургической коррекции молотообразной деформации крайне важно устранить патологию на всех уровнях: восстановить нормальные костные взаимоотношения, восстановить правильный сухожильный баланс, удалить гипертрофированные воспалительно изменённые ткани в области вовлечённых суставов.
Исторически предлагались и более сложные с хирургической точки зрения методики коррекции деформации, но при своей трудоёмкости, они не давали настолько стабильного и хорошего результата, чтобы конкурировать с операцией гомена.
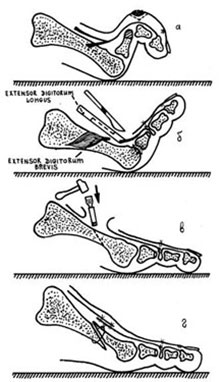
Транспозиция сухожилий сгибателей пальца на место разгибателей впервые было описано Trethowan в 1925 году для лечения когтевидной деформации. В 1951 году она описана для лечения молотообразной деформации Taylor, но так как годами ранее она уже активно использовалась Girdlestone то сейчас она известна как операция Girdlestone- Taylor.
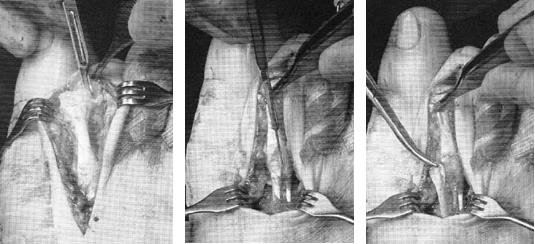
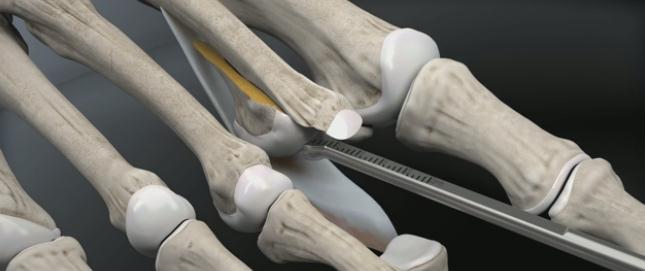
В качестве хирургического доступа используется продольный разрез по тыльной поверхности стопы в проекции плюсне-фалангового сустава, основной фаланги и проксимального межфалангового сустава.
После бережной диссекции мягких тканей и тщательного гемостаза, производится капсулотомия проксимального межфалангового сустава, сухожилие длинного разгибателей пальца отсепаровывается от сухожилия короткого разгибателя и пересекается дистально, коллатеральные связки также рассекаются в положении сгибания средней фаланги. В последующем сухожилие длинного разгибателя большого пальца будет садаптировано к сухожилию короткого разгибателя с укорочением так, чтобы избежать избыточного натяжения сухожильного комплекса.
Следующим этапом выполняется релиз плюсне-фалангового сустава. При этом иссекается суставная капсула по тыльной и боковым поверхностям сустава. Выполнять релиз удобнее всего при тракции за дистальный отдел пальца.
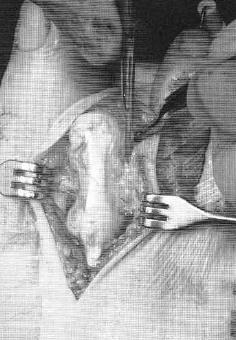
После выполнения релиза производится резекционная артропластика проксимального межфалангового сустава. Для этого может использоваться осцилляторная пила на малых оборотах с орошением физиологическом раствором или ручные инструменты, такие как долото и кусачки Листона, что позволяет снизить риск термального некроза кости. Необходимо максимально экономить костную ткань, так чтобы не укоротить палец слишком сильно.
Далее выполняется выделение комплекса сгибателей пальца. После его продольного рассечения на уровне проксимального межфалангового сустава и идентификации сухожилия длинного сгибателя, оно рассекается в продольном направлении и отсекается дистально.
После разделения сухожилия длинного сгибателя пальца на два листка, к его дистальному фрагменту подшивается оставшееся сухожилие короткого сгибателя.
Перед выполнением транспозиции завершается артродез проксимального межфалангового сустава. Также важно выполнить артродез под углом в 10° физиологического сгибания, свойственного здоровым пальцам в состоянии покоя. Для артродеза могут использоваться тонкие спицы Киршнера или винты.
Следующим этапом листки сухожилия длинного сгибателя пальца сшиваются на тыльной поверхности основной фаланги так, чтобы скорректировать его избыточное разгибание, и предотвратить в дальнейшем рецидив заболевания за счёт устранения его основного патогенетического механизма.
В тех случаях когда все вышеперечисленные этапы недостаточны для полной коррекции молотообразной деформации её можно дополнить остеотомией по Weil.
Частыми осложнениями хирургического лечения молотообразной деформации пальцев стопы при помощи этого метода являются «плавающие» пальцы, что вызвано смещением места прикрепления собственных мышц стопы к тыльной поверхности, что приводит к нарушению сухожильного баланса.
Если молоткообразная деформация существует длительно и формируется на фоне грубого поперечного плоскостопия может потребоваться вмешательство и на плюсневой кости. Перегрузка 2-3 плюсневых костей приводит к формированию грубого натоптыша под ними. Суставная капсула и так называемая «плантарная пластинка» при этом могут полностью перетираться, что приводит к полному вывиху в плюсне-фаланговом суставе.
В такой ситуации необходимо укорачивать плюсневую кость и поднимать её головку, иначе молоткообразная деформация не будет устранена. В ряде случаев также может потребоваться восстановление плантарной пластинки. В такой ситуации операция становится намного более травматичной, так как выполняется из 2 доступов – дорсального – для выполнения остеотомии, и подошвенного, для выполнения шва плантарной пластинки.
Мы перечислили только 5 основных операций, которые могут потребоваться при молоткообразном пальце. Решение о том какую именно операцию выбрать принимает хирург в каждом конкретном случае на стадии предоперационного планирования или интраоперационно.
Новые веяния в хирургическом лечении молоткообразной деформации пальцев.
Современная теория развития когтевидной и молоткообразной деформации пальцев стопы базируется на дисфункции плантарной пластинки. Плантарной пластинкой называется плоская толстая соединительно тканная пластинка состоящая из коллагена 3 типа и фиброзного хряща. Её основной функцией является адсорбция стрессовых нагрузок на головки плюсневых костей во время ходьбы и бега, а также возвращает палец в исходное положение в состоянии покоя. При её дисфункции в плюсне-фаланговых суставах развивается нестабильность, приводящая к подвывиху основания основной фаланги в тыльную сторону. Изменения сухожилий носят вторичный характер и связаны с нарушением взаимоотношений плюсневой кости и основной фаланги.
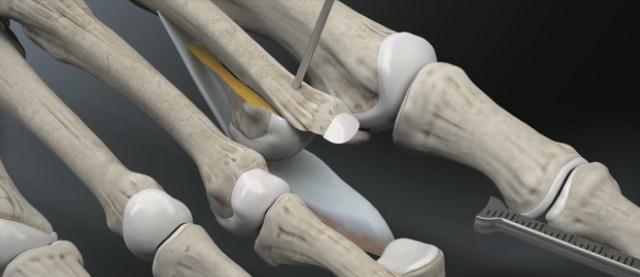
По этой причине и возникла идея о восстановлении плантарной пластинки в комплексе с укорачивающей остеотомией по Weil и при необходимости тенопластики. Компания Arthrex разработала для этой цели специальный инструмент, позволяющий работать в условиях крайне ограниченного пространства и плохой визуализации, что позволяет выполнять восстановление плантарной пластинки относительно малоинвазивно. Ниже описана методика хирургического вмешательства детально описанная на сайте arthrex.com
После продольного рассечения кожных покровов и суставной капсулы плюсне-фалангового сустава визуализируется истончённый и удлинённый участок повреждённой плантарной пластинки.
Производится тупое отслаивание плантарной пластинки в проксимальном направлении.
Выполняется остеотомия Weil при помощи осцилляторной пилы.
Головка плюсневой кости смещается максимально проксимально с целью обеспечения лучшей визуализации.
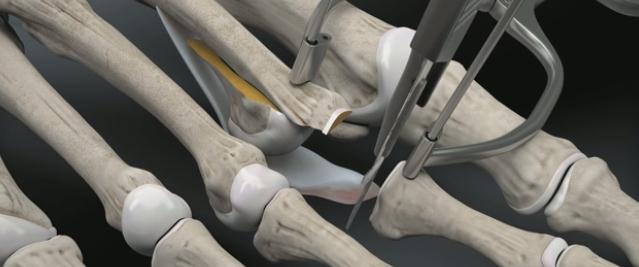
Производится прелиминарная фиксация остеотомированного фрагмента спицей Киршнера.
Производится установка ещё одной спицы Киршнера в основание основной фаланги, при помощи специального дистрактора плюсне-фаланговый сустав растягивается для лучшей визуализации, производится отсечение плантарной пластинки максимально дистально.
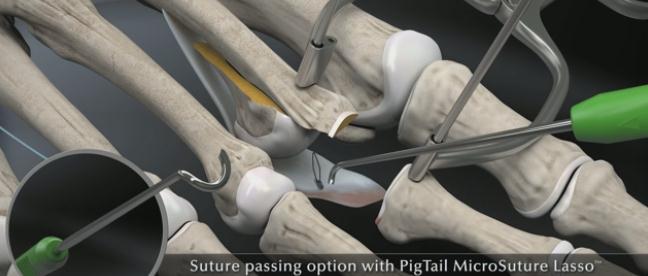
Далее выполняется прошивание плантарной пластинки в области её неповреждённой части при помощи «мини-скорпиона»
Или при помощи «лассо свиной хвостик».
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Через полученные туннели при помощи проводника проводятся нити, прошивающие плантарную пластинку.
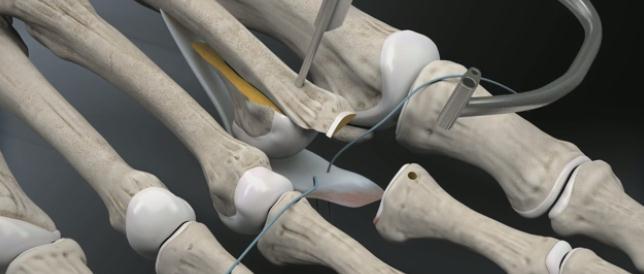
Прелиминарная спица Киршнера удаляется. Остеотомированный фрагмент устанавливается в желаемое положение (обычно это 2-5 мм укорочения).
Производится фиксация Weil остеотомии винтами.
После фиксации остеотомии производится затягивание нитей прошивающих плантарную пластинку. Оценка полученного результата. Послойное ушивание раны.
Данная методика ещё не получила широкого распространения в нашей стране, однако она широко используется за рубежом и отлично себя зарекомендовала. По крайней мере так говорят представители компании, так ли это, покажет время. В конечном счёте в арсенале хирурга остаются восновном реально рабочие методики, такие как операция Гомена, Вейля, Хелал, Клейтана-Хофмана, возможно шов плантарной пластинки займёт своё место среди них.