Эффективные упражнения при вальгусной деформации стоп у взрослых
Гимнастика при вальгусе стопы взрослых дает неплохой результат, если речь идет о начальной стадии заболевания. Рекомендуется заниматься по несколько раз в день. Эффективный комплекс упражнений при вальгусной деформации стопы следующий:
- «Велосипед» выполняется, лежа на спине на полу. Ноги имитируют движения, характерные для велопрогулок. В момент выпрямления ноги носок вытягивайте вперед, а при сгибании колена тяните на себя. Голени держите параллельно полу. Эти упражнения для вальгусных ног выполняют по 10 раз дважды в день.
 Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.
Сядьте на пол. Упритесь руками в поверхность так, чтобы они оказались немного за спиной. Ноги вытяните вперед. По очереди тяните на себя то один носочек, то другой. Сделайте так 10 раз.- Не меняя позу, разводите пальцы на ногах. Расставьте их как можно шире и постарайтесь удержать подольше. Потом расслабьте ноги. Необходимо 10–15 подходов.
- Следующее упражнение выполняется аналогично предыдущему, но пальцы следует просто сгибать. Повторяйте движения в течение 5 минут.
- «Гусеница» делается, сидя на стуле. Держите осанку. Поставьте ноги ровно перед собой. Согните пальцы, подтяните к ним пятку. Расслабьте ногу и повторите движение. Должны получиться шажки, имитирующие технику передвижения гусеницы.
- Сидя в той же позе, вставьте карандаш между большим и указательным пальцами ноги и рисуйте им что-нибудь в воздухе.
- Поднимите руки вверх и пройдитесь на носочках, а потом на пятках. Уприте руки в бока и походите сначала на внутренней стороне стопы, а затем — на внешней.
- Одно из самых действенных упражнений для исправления вальгуса предполагает потягивание голеностопа на себя из любого положения (встаньте, присядьте или прилягте). Носочки вытяните вперед и пошевелите большими пальцами сначала по очереди, а потом одновременно.
- Сядьте на пол, скрестив ноги по-турецки. Постарайтесь подняться. Если не получается, обопритесь на руки и приподнимайте таз с опорой на наружную сторону стоп. Меняйте ноги (сначала сверху будет одна, а потом другая).
- Присядьте и вытяните ноги. Пальцами постарайтесь собрать и поднять кусок ткани. Также можно перекладывать пальцами небольшие предметы.
- Наберите в ванну воду температурой около 30–40°. На дно положите массажный коврик. Походите по нему. Время процедуры максимум 10 минут.
На выполнение всех упражнений при вальгусной деформации стопы у взрослых достаточно 15–20 минут. Гимнастику делают утром и вечером. Некоторые из этих упражнений при вальгусе можно повторять в течение дня прямо на рабочем месте. Тогда обувь во время занятий снимают, а все движения выполняют на небольшом коврике.
Секреты массажной техники при вальгусе
Массаж при вальгусе стоп является неотъемлемой частью терапевтического комплекса. Курс длится 2 недели. Периодичность терапии определяется с учетом тяжести состояния для каждого пациента отдельно. Процедуры способствуют:
- расслаблению мышц;
- растягиванию и укреплению связок;
- улучшению кровообращения.
Для исправления ситуации бесполезно работать только со стопами. Их деформация влияет и на позвоночник. Медики рекомендуют начинать лечение вальгусной деформации с массажа спины (выше пояснично-крестцового отдела). Очень хороший результат достигается при I стадии вальгусной деформации стопы. При варикозе нижних конечностей массаж противопоказан.
 Обычно врач назначает типичную для данного диагноза технику. Она же является наиболее эффективной. Порядок выполнения процедуры следующий:
Обычно врач назначает типичную для данного диагноза технику. Она же является наиболее эффективной. Порядок выполнения процедуры следующий:
- Сначала следует прогреть спину. Ее гладят, а потом слегка растирают кончиками пальцев. Позвоночник трогать нельзя.
- Затем переходят к воздействию на мышцы. Их следует прогреть и размять. Для этого используется гребнеобразная техника.
- Переходим на пояснично-крестцовую область. Тут применяется та же техника, что и на спине, но движения энергичнее и направлены от центра к бокам и вниз.
- В ягодичной области похлопывания чередуются с круговыми поглаживаниями. Направление движений совпадает с ходом тока лимфы и идет от подколенных впадин наверх и в стороны.
- Над голенями работают щипцеобразными движениями по направлению от ахиллова сухожилия до подколенной ямки.
- Стопу массируют начиная с кончиков пальцев. Внутреннюю ее часть интенсивно гладят. Затем идут поперечные движения. С их помощью как бы формируют физиологически правильный свод.
Массажист должен работать теплыми руками. По наружной стороне ног допускается применение растягивания и вибрации. На внутренних поверхностях следует работать интенсивнее: использовать обе руки, внедрять ударные приемы. С коленными чашечками обращаются аккуратно: сильное или резкое воздействия недопустимы. После обработки каждой зоны ее успокаивают поглаживанием.
ЛФК для профилактики вальгуса
Чтобы предупредить вальгусную деформацию стоп, желательно ходить босиком по гальке, песку или газону. В качестве домашней альтернативы можно перекатывать пальцами и всей стопой небольшой предмет. Желательно взять массажный мячик.
При вальгусе стопы гимнастика дает ощутимое облегчение уже через несколько недель. Спустя 2–3 месяца при начальной стадии заболевания боли уходят полностью.
О вальгусном искривлении ног можно говорить тогда, когда расстояние между внутренними лодыжками при плотно сжатых и выпрямленных коленях превышает 4-5 сантиметров, вопреки распространённому мнению, это не врождённый порок, не наследственное качество, а приобретённый дефект.
Искривление ног появляется чаще всего через несколько месяцев после того, как ребёнок встал на ноги и начал ходить, это объясняется чрезмерной нагрузкой на нижние конечности в период быстрого роста и слабым ещё мышечно-связочным аппаратом.
Основной причиной деформации ног является рахит, перенесённый в младенческом возрасте, особенно его малосимптомная и нелечённая форма, в тяжёлых случаях возможно искривление костей голени выпуклостью кнутри. К более редким причинам относятся некоторые дефекты стоп, врождённый вывих бедра, болезни и травмы коленных суставов, неблагоприятно сказывается на формировании ног излишний вес малыша. Однако, у детей коренастого телосложения предрасположенность к этому дефекту меньше, чем у астеников, девочки болеют чаще, что связано с их более широким тазом.
При вальгусной деформации основные изменения происходят в коленном суставе: неравномерное развитие мыщелков бедренной кости (более быстрый рост внутренних мыщелков, чем наружных, приводит к тому, что суставная щель становится шире внутри и уже снаружи). Связки, укрепляющие сустав, растягиваются, особенно с внутренней стороны, колено теряет свою стабильность, если посмотреть на такого ребёнка сбоку, то заметно переразгибание ног в коленных суставах. Стопы постепенно деформируются и приобретают устойчивое плосковальгусное положение (пятки отклонены кнаружи), развивается плоскостопие. В далеко зашедших случаях страдает походка- ребёнок ходит неуверенно, неловко, быстро устаёт, жалуется на боли в ногах, если одна нога искривлена больше другой- часто развивается искривление позвоночника, сколиоз.
Лечение вальгусной деформации- дело трудное и длительное, требует от родителей постоянного внимания и настойчивости, постарайтесь убедить малыша в необходимости лечебных мероприятий, придав им вид увлекательной игры, создайте устойчивую привычку.
Во-первых, ребёнок должен избегать длительного стояния, особенно с широко расставленными ногами, стоять таким образом вредно, так как это усиливает отклонение колен вовнутрь и отведение стоп кнаружи, зато при сомкнутых ногах тяжесть тела падает через середину коленного сустава на наружный край стопы, назначение которого- нести тяжесть тела.
Во-вторых, необходимо периодически давать отдых ногам, воздерживаться от длительной ходьбы и продолжительных игр стоя.
В-третьих, надо подобрать малышу такие игры и упражнения, которые устраняли бы вредное воздействие тяжести тела на коленные и голеностопные суставы, одновременно способствуя развитию и укреплению мышечно-связочного аппарата.
Упражнения для ног необходимо делать ежедневно, постепенно увеличивая нагрузку, упражнения для других мышечных групп стоит, по возможности, выполнять из исходных положений сидя, сидя по-турецки. Очень полезны таким детям занятия на гимнастических снарядах (шведской стенке, трапеции, лесенке), плавание, езда на велосипеде. Снижение излишнего веса так же приводит к уменьшению нагрузки на ноги и благоприятно сказывается на состоянии колен и стоп. Во время прогулок следует носить специально подобранную ортопедическую обувь со скошенными кнаружи каблуками или корригирующими стельками, но вопрос о ношении такой обуви должен решать врач-ортопед. В любом случае обувь должна быть удобной, новой (нельзя донашивать чужую) и обязательно с жёстким задником, дома, если нет необходимости носить ортопедическую обувь постоянно, лучше ходить босиком, чтобы тренировать мышцы стопы, летом так же очень полезно ходить босиком по песку, гальке, траве, предоставляя стопам и пальцам свободу движений.
В случае значительных деформаций ног применяется лечение ортопедическими шинами, корригирующими укладками, хирургическое лечение. Лечебная гимнастика и массаж- стабильность и нормальное функционирование коленного и голеностопных суставов зависит от состояния окружающих мышц, с помощью массажа и специально подобранных упражнений укрепляются ослабленные и растянутые мышцы, расслабляются излишне напряжённые.
Массаж проводится курсами по 12-20 процедур ежедневно или через день, с перерывами между курсами две-четыре недели, интенсивность массажа постепенно увеличивается к середине курса. Необходимо избегать резких, болезненных движений, у ребёнка должно оставаться приятное ощущение после массажа. Исходное положение- ребёнок лежит на животе, под голеностопный сустав кладётся небольшой валик- массаж спины- поглаживание, растирание (кончиками пальцев, пиление, гребнеобразное), разминание, снова поглаживание, не забывайте- поглаживание проводится несколько раз на каждой массируемой области, после каждого приёма, поглаживание всего тела- в начале и в конце сеанса. Пояснично-крестцовая область- поглаживание, интенсивное растирание, разминание по типу надавливания или сдвигания, поглаживание в направлении от позвоночника в стороны и немного вниз. Ягодичная область- поглаживание в круговом или X-образном направлении, интенсивное растирание (тыльной поверхностью согнутых пальцев), разминание двумя или одной рукой, тонизирующие ударные приёмы (поколачивание, похлопывание, рубление), поглаживание. Задняя поверхность бедра- поглаживание в направлении от подколенной ямки вверх и кнаружи, интенсивное растирание, разминание одной или двумя руками, лёгкие ударные приёмы (похлопывание, рубление одним-двумя пальцами), поглаживание. Задняя поверхность голени- общее поглаживание от пятки вверх до подколенной ямки, растирание дифференцированное- наружная часть голени (наружная головка икроножной мышцы) растирается мягко, внутренняя поверхность (внутренняя головка)- более интенсивно, разминание одной или двумя руками по всей мышечной группе, по внутренней поверхности- лёгкие ударные приёмы, по наружной- вибрация, растягивание, в конце- обязательное поглаживание. Область коленного сустава (коррекция)- поглаживание боковых поверхностей сустава, их растирание, надавливание на внутреннюю поверхность (внутренний мыщелок бедра), при надавливании на внутренний мыщелок бедра одной рукой, другой удерживайте голень в нижней трети и старайтесь привести её к средней линии. Ахиллово сухожилие- поглаживание и растирание (щипцеобразное). Исходное положение: ребёнок лежит на спине, под коленями- валик- передняя поверхность бедра- поглаживание, мягкое, но тщательное растирание, мягкое разминание, поглаживание в направлении от коленной чашечки вверх и кнаружи. Переднебоковая поверхность голени- поглаживание от стопы вверх до колена, лёгкое растирание, поглаживание. Коленный сустав (коррекция)- круговое поглаживание области сустава, растирание боковых поверхностей (мыщелков бедренной кости), надавливание на внутренний мыщелок с приведением голени. Стопа- поглаживание по тыльной поверхности от пальцев к голеностопному суставу, растирание граблеобразное или поперечное, поглаживание и растирание вокруг лодыжек, интенсивно- вокруг внутренней лодыжки, растирание внутреннего края стопы, поглаживание.
После массажа обязательно проделайте несколько упражнений- сгибание и разгибание стоп в голеностопных суставах проводится поочерёдно для одной ноги, затем для другой, можно помогать малышу, сгибая его стопу одной рукой, другой фиксировать голень. Вращение стоп, сначала одна стопа вращается в обе стороны, затем другая, если надо, помогайте малышу, только вращение должно быть мягким, безболезненным. Захват игрушки стопами, предложите ребёнку захватить и удерживать стопами некоторое время удобную игрушку (кеглю, маленький мячик и тому подобное). Упражнения лечебной гимнастики лучше делать несколько раз в день, один раз после массажа, другой- во время ежедневных занятий, включая их в обычный комплекс, некоторые упражнения должны стать привычными, например, поза сидя по-турецки, поэтому следует сажать ребёнка таким образом как можно чаще. Вставание из позы сидя по-турецки, малыш сидит по-турецки, предложите ему встать, опираясь на наружные края стоп, помогайте ребёнку, поддерживая за руки, при повторении упражнения следует менять положение ног так, чтобы в исходном положении Сидя сверху была поочерёдно то левая, то правая нога. Приседание с разведением колен, поддерживая ребёнка под мышки или за руки, научите его приседать с широким разведением колен, полезно сидение на корточках таким же образом, необходимо только следить за положением стоп (они должны полностью опираться о пол и стоять параллельно). Вставание на носки, предложите ребёнку встать на носочки и потянуться вверх, затем опуститься на полную стопу. Ходьба на наружных краях стоп, попросите малыша пройти немного, опираясь на наружные края стоп (мишка косолапый по лесу идёт, шишки собирает, песенку поёт). Ходьба на двускатной ребристой доске, по узкой дорожке, приучайте малыша ходить и стоять со стопами, установленными близко друг к другу, с этой целью можно использовать любую неширокую (10-15 сантиметров) доску, полосу на ковре, можно нарисовать узкую дорожку мелом, отметить её верёвками, следите за правильностью ходьбы на прогулке, водите ребёнка по бревну на детской площадке, поребрику тротуара и тому подобное. Упражнения в воде- всё вышеперечисленное (кроме двух последних) можно делать во время купания, тёплая вода снимает излишнее напряжение мышц и облегчает движения, полезно также ходить по рифлёному коврику, подпрыгивать на нём.

- →
- →
Как ежегодная диспансеризация ребенка может лишить маму сна? Очень легко. Например, когда ей говорят, что у малыша вальгус и нужно срочно лечить. Правда, врач, который “поставил” этот диагноз, не является ортопедом. Только мама уже успела накрутить себе проблему серьезных масштабов.
Давайте разбираться, в каком случае действительно нужно лечить вальгус, а в каких – достаточно за ним наблюдать.
Время чтения статьи: ~ 5 минут
Содержание статьи:
Вальгус ног у детей: норма или патология?
Не каждый вальгус является проблемой.
В возрасте до 3-4-х лет практически всегда вальгус является нормой!
Этот факт был установлен с помощью исследований еще в 20 веке. Благодаря им современная медицина теперь может утверждать, что в 98% случаев вальгус стоп в раннем возрасте не является патологией.
Но при некоторых симптомах у ребенка, например, 2-х лет, маме нужно обратиться за консультацией к врачу-ортопеду.

Параметры качественной пары
Не каждый вальгус является проблемой.
В возрасте до 3-4-х лет практически всегда вальгус является нормой!
Этот факт был установлен с помощью исследований еще в 20 веке. Благодаря им современная медицина теперь может утверждать, что в 98% случаев вальгус стоп в раннем возрасте не является патологией.
Но при некоторых симптомах у ребенка, например, 2-х лет, маме нужно обратиться за консультацией к врачу-ортопеду.
Симптомы, при которых ребенка нужно показать врачу:
- боль при ходьбе;
- быстрая утомляемость малыша;
- наличие неправильного прикуса;
- нарушение осанки;
- жёсткие (регидные) формы стоп.
Как лечить вальгус у детей: упражнения и массаж
В случаях, когда вальгус является нормой, он не требует лечения. Обычно, нужно только наблюдать за развитием стопы в диспансерные сроки, т.е. раз в год показываться ортопеду.
Если же вальгус имеет еще и симптомы, описанные выше, маме нужно показать ребенка врачу-ортопеду. Он осматривает малыша на очном приеме и при каких-либо сомнениях назначает дополнительные исследования (рентгенография стоп, компьютерная плантография, подометрия).
На основе этих результатов специалист подтверждает или опровергает диагноз.

Нужна ли гимнастика при вальгусе?
Если вальгус есть, нужно заниматься его коррекцией. Забудьте об ортопедических стельках и специальной детской обуви. Они способны помочь только магазину заработать, а не вашему ребенку исправить ноги.
В первую очередь необходимо заниматься с малышом ЛФК. Активизация работы мышц стопы помогает справиться с вальгусом на первых порах до 5-7 лет.
Мышцы, как активный компонент функциональной системы, определяют, как будут деформироваться кости ребенка.
Хочу отметить, что кости малыша будут именно деформироваться, потому что его тело сильно отличается от взрослого.
Если мышцы не работают или работают слабо, то формирование стопы, голени, колена и бедра нарушается!
Напоминаю, что мышцы стопы плохо работают, когда им мешает неправильная обувь.
Что значит «неправильная»:
- у обуви жесткая и твёрдая подошва, плохо сгибается;
- обувь слишком плотно фиксируется на ноге;
- обувь ограничивает свободное движение стопы в голеностопе, сжимает пальцы;
- обувь имеет супинатор, который наминает жировую подушечку (обычно она присутвует у детей до ~3 лет).
Поэтому нехватку работы мышц нужно компенсировать с помощью упражнений 1-2 раза в день от 3-х до 6-ти месяцев, а может дольше.
Если нет регулярности и контроля со стороны взрослого, то у ребенка не будет желаемого результата!
Упражнения при вальгусе стоп у детей:
- ходьба по ортопедическим коврикам минимум 30 минут в день;
- сидение по-турецки;
- занятия на шведской стенке, например лазание вверх и вниз;
- ходьба по гимнастической палке вдоль и поперек стопой;
- поднимание пальцами стопы карандаша, платочка и другого предмета, который придётся по вкусу малышу;
- поднимание стопами мяча.
Этот комплекс можно варьировать на вкус мамы и ребенка. Убирать упражнения с инвентарем, которого нет дома. Например, исключить занятия на шведской стенке при ее отсутствии.
Для положительного и устойчивого результата нагружайте стопу минимум 30 минут ежедневно.
Сразу говорю, что при занятиях раз в неделю, результата не будет. Также он не появится, если мама будет уделять гимнастике 5 минут в день. Этой нагрузки будет недостаточно для укрепления мышц стопы.
Подведем итоги:
- в большинстве случаев вальгус у детей до 3-4 лет является нормой. Если нет других подозрительных симптомов, вальгус лечить не нужно;
- ставить диагноз “вальгус стоп” может только врач-ортопед после очного осмотра и, при необходимости, дополнительных исследований;
- для коррекции вальгуса нужно тренировать мышцы стопы. Делается это с помощью ЛФК. Заниматься гимнастикой при вальгусе нужно ежедневно минимум 30 минут для получения положительных результата;
- Не используйте ортопедическую обувь без назначения врача. Такая обувь жестко фиксирует ножку ребенка и не дает ей нормально работать. А значит мышцы не нагружаются в нужной степени и остаются слабыми.
Проверьте,
не допускаете ли вы этих ошибок?

Получите список из 12 критически важных рекомендаций по уходу за малышом до года Игоря Новокриницкого и проверьте себя!
Для молодых и будущих родителей
Было полезно?
Расскажите другим мамам:
- В начало
- Онлайн Курсы
- Обо мне
- Блог
- Магазин
- Отзывы
Безоперационные методы лечения деформаций стопы
Из этой статьи вы узнаете:
-
Причины возникновения вальгусной деформации
-
Диагностика стадии заболевания
-
Безоперационные методы лечения деформаций стопы
-
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
В сложных случаях с вальгусной деформацией способно справиться только операционное вмешательство, которое сопровождается длительным восстановлением. Чтобы не допустить развития болезни и не ограничивать свое передвижение в период послеоперационной реабилитации, нужно своевременно диагностировать деформацию и прибегнуть к безоперационным методам лечения.
Причины возникновения вальгусной деформации
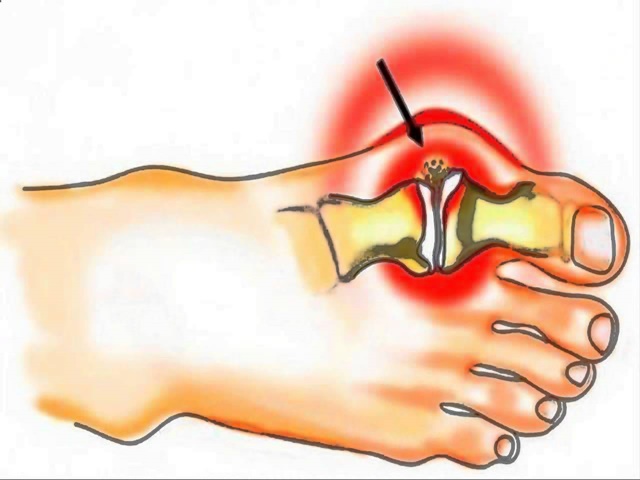
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Главные причины появления дефекта:
-
Некомфортная обувь (слишком узкий носок или высокий каблук).
-
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
-
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
-
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см2, держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
-
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
-
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
-
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
-
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
-
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20о.
-
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
-
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
-
в районе основания большого пальца появилась припухлость;
-
выпирающая косточка покраснела и болит;
-
палец отклоняется кнаружи;
-
ноги сильно устают при ходьбе;
-
наблюдаются отеки;
-
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
-
Наличие варикозного расширения вен, тромбофлебита.
-
Открытые незажившие раны на ступнях.
-
Пациент испытывает непереносимость фиксирующих материалов.
-
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.

Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
-
Устранение причин, по которым стопа искривлена.
-
Исправление деформации конечностей.
-
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
-
визуальный осмотр деформированной конечности;
-
рентгенографическое исследование с целью выявления всех костных изменений;
-
КТ, МРТ;
-
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
-
возраст пациента (как правило, 50 лет и старше);
-
угол вальгусной деформации (не должен быть больше 30°);
-
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
-
Медикаментозная терапия.
-
Применение специальных приборов и приспособлений.
-
Разнообразные лечебные мероприятия.
-
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
-
лишний вес;
-
ношение неудобной обуви на высоком каблуке;
-
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
- Бандажи и вальгусные шины
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
- Медикаменты
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
- Тутор и ортезы
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 оС). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
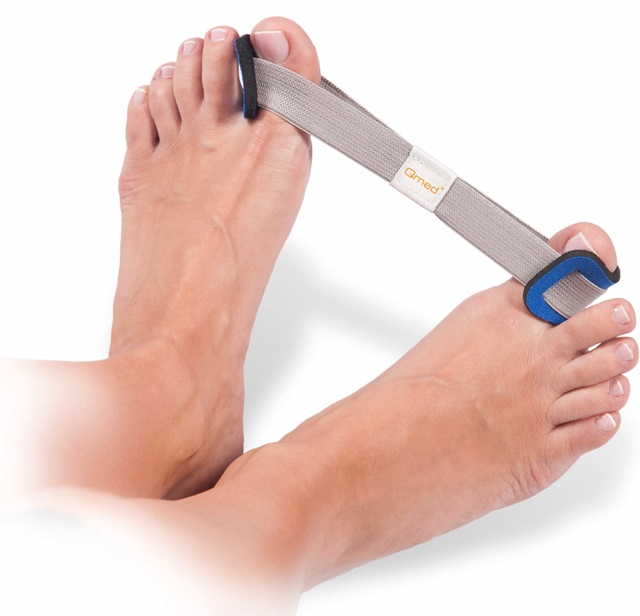
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
-
Ходить на носочках.
-
Ходить с упором на наружную сторону ступни.
-
Перекатывать небольшой мяч стопой.
-
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
-
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
-
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
-
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
-
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!
Вальгусная деформация стопы – не единовременное поражение костно-мышечного аппарата, влекущее неудобства и ограничения в физической активности. «Неправильное» развитие происходит постепенно. Оперативное вмешательство – скорее вынужденная мера полной ликвидации проблемы на поздних стадиях деформации стопы.
Если же своевременно отследить появление тревожащих симптомов, какие меры помогут? Доказано, что одним из лучших вариантов лечения вальгусной деформации стопы стали специальные упражнения.
Они направлены на укрепление и поддержку хрящей и суставов, нормализацию обменных процессов, коррекцию постановки стопы и противодействие развитию искривления.
Лечебная физкультура, или ЛФК – наиважнейшая составляющая терапии вальгусной деформации стопы, которая чревата осложнениями при ходьбе.
Сама эта гимнастика показана в любом возрасте:
- Малышам младше 8-18 месяцев поможет специализированный лечебный массаж.
- Детей, которые уже стали ходить, нужно знакомить с комплексом упражнений и делать его вместе с ними.
- Взрослым следует психологически принять необходимость изменений – и постоянно выполнять лечебную зарядку для профилактики ухудшений.
Комплекс упражнений для профилактики халюс вальгус
Специально подобранные упражнения (при условии их регулярного и полного выполнения) будут «работать» одновременно в двух направлениях: постепенно устранять деформацию и обеспечивать профилактику вальгуса.
- Исходное положение: лежа на полу. Упражнение – «велосипед» (имитация езды, ноги стараться держать параллельно полу).
- Исходное положение: сидя на полу, упор на отставленные руки, ноги распрямлены, постепенное сгибание в голеностопе.
- Разведение пальцев стопы – на сколько возможно. Следом – максимально быстро и с усилием разжимать их и сжимать.
- Исходное положение: сидя на стуле, передвигать стопы только при помощи пальцев, раздвигая ноги.
- Между большим и указательным пальцем вставить и удерживать ручку (это может быть палочка, карандаш и пр.). С зажатым предметом производить круговые движения, рисовать цифры или буквы.
- Исходное положение: стоя. Пройти несколько кругов, чередуя шаги на носочках, пятках, внешних и внутренних ребрах стоп. Руки подняты вертикально вверх, выпрямлены.
- Исходное положение: сидя на стуле, собирать пальцами ног ленту, веревку или отрезок ткани. Также перебирать мелкие предметы.
Взрослым предстоит выполнять комплекс по утрам и вечерам (5-7 раз повторяя каждое движение) по схеме: курс от 2 недель до месяца – месяц перерыва. Подобрать упражнения, как и дополнительную терапию, поможет врач.

Физиотерапия при вальгусной деформации стопы
Физиотерапия – дополнительная составляющая, призванная уменьшить или купировать полностью болевые синдромы, восстановить подвижность суставов стопы, активизировать основные обменные процессы, снизить риск проявления осложнений. Важно помнить, что процедуры неэффективны, если пытаться лечиться только с их помощью. Реабилитация даст улучшения в случае, когда правильно подобран комплекс мероприятий.
Спектр методов физиотерапии при выраженной деформации стопы необыкновенно широк. Пациенту с вальгусной стопой могут рекомендовать ударно-волновую, грязевую терапию, коррекцию с помощью лазера, лечение ультразвуком, магнитами, электрофорезом, синусно-модулированными токами. Максимальным физиотерапевтическое воздействие будет при 1 и 2 стадии халюс вальгус.
Ударно-волновая терапия (УВТ) – основана на применении волн акустической природы по принципу безвредного «удара-отталкивания». Проникая сквозь ткани мышечной системы, волны положительно действуют на кости, хрящи, суставы. Способны убирать застойные явления халюс вальгус, усиливать обмен веществ, кровоток и насыщение кислородом.
Лазер – сравнительно новая процедура. В основе лежит воздействие лазерного излучения и тепла на клетки поврежденного участка стопы (высвобождаются кальций-ионы, активнее всасывается белок фибрин из плазмы крови, стимулируется кровообращение). Помогает устранить отеки и воспаления, способствует исчезновению наростов.
Ультразвук также широко применим для избавления от данного вида деформации. Желаемого терапевтического эффекта добиваются путем местного прогревания под действием аппарата, в мышцах и суставах стимулируется усиленная выработка коллагена, пропадают отеки и покраснения.

Лечение вальгусной стопы грязями основано на тепловом воздействии. Лечебные грязи нагревают и прикладывают компрессом на пораженный участок. Метод дает больший эффект в сочетании с массажем. По механизму воздействия (как согревающий компресс на вальгусную стопу) похожи аппликации парафина и озокерита.
Магнитотерапия – физиотерапевтическое действие осуществляется при помощи магнитного импульса, который ускоряет циркуляции крови в определенных участках, снижает болевой синдром, оказывает противовоспалительное действие.
Электрофорез – комбинированный ввод лекарственного вещества (к примеру, необходимого организму кальция) на нужную область посредством тока.
Электростимуляция – метод лечения с применением стимуляции мышц токами. Помогает убрать боли и нормализовать работу мышц.
Подобрать подходящий тип физиотерапии при разновидностях деформации стопы самостоятельно невозможно. Дело в том, что каждая методика по-разному эффективна, и, помимо оздоравливающих элементов, предполагает и противопоказания. Выбор вида воздействия, продолжительности курса, коррекция лечения остается за физиотерапевтом.
ДО и ПОСЛЕ операции на деформированной стопе
Часто пациенты интересуются, когда полезнее делать упражнения – до или после операции. Врачи здесь единодушны: оптимально выполнять гимнастику постоянно. Если имело место оперативное вмешательство, занятия в первые две недели надо исключить. Организму в период заживления ран и швов нужно восстановиться. С третьей недели в реабилитационный курс добавляются ежедневные упражнения, нагрузка возрастает умеренно. Через полтора месяца разрешается переходить на полный объем. Комплекс включает ряд упражнений:
- собирать и перемешивать пальцами ног небольшие предметы;
- осуществлять подъемы и перемещения шарика или похожего, не тяжелого округлого элемента;
- «гусеница» – имитировать движение данного насекомого подошвой и пальцами;
- «рисовать» несложные контуры, например, цифры, пальцами ног;
- прокатать стопой шарик в разных проекциях: вперед-назад и по кругу.

Комплекс упражнений для детей
Чем раньше ребенок с подозрением на вальгусную деформацию или с уже установленным диагнозом начнет корректировать поражение через лечебную физкультуру, тем ощутимее будет предотвращение дальнейшего искривления стопы. Залогом восстановления и успеха здесь являются четкость и непрерывность выполнения примерно 20-минутной зарядки.
Комплекс упражнений при вальгусной деформации стоп для детей специалисты советуют выполнять босиком или в тонких хлопчатобумажных носочках.
Важно сформировать у ребенка правильное отношение к упражнениям. Чтобы он не отказывался от занятий, их предпочтительнее вести в игровой форме (или привнося соревновательный элемент), в позитивном ключе. Не бойтесь на первых порах помогать ему, подсказывать, чуть придерживать, если трудно фиксироваться в нужном положении. Советую давать приятные и понятные названия упражнениям. Например, назвать «мишка косолапый» шаги на наружной стороне подошвы, имитацию походки медведя. Их сменит ходьба по рельефной поверхности (подложите ленту или специальный коврик). Полезно для восстановления моторики поднятие пальчиками стопы мелких предметов: это могут быть мелкие игрушки, кирпичики «Лего» или похожего конструктора, носовые платочки, ручки с карандашами. Завершить зарядку можно приседаниями: стопы удерживать параллельно друг другу и не отрывать от пола.
Следите за нагрузкой и регулируйте ее; комплекс можно разбивать на несколько подходов. В первые дни сеансы не должны быть долгими; продолжительность наращивайте постепенно, под контролем лечащего врача или инструктора ЛФК.
Узнайте больше
о методах лечения
у нашего специалиста

Эффективность упражнений вырастет в сочетании с другими мерами
Ежедневно выполняемая зарядка укрепляет связки и мышцы, искореняет боли, возвращает суставы в естественное положение. Чем ее можно дополнить?
- Позаботьтесь о комфорте ног и возьмите за правило ношение только удобной обуви, откажитесь от тесных пар. Рекомендации женщинам – выбирать устойчивую уличную и повседневную обувь (особенно туфли и сапоги) на невысокой надежной танкетке. В идеале, конечно, подобрать ортопедическую обувь.
- Также посоветуйтесь с врачом, какие корректирующие ортопедические стельки вам можно носить. Пациентам с более выраженными изменениями прописывают специальные средства реабилитации – пелоты и ортезы.
- Делать дополнительно массаж ступней и голеней.
- Заваривать ванночки для ног – с морской солью или хвойным экстрактом.
- Профилактика вальгусной деформации стопы должна включать и диету. Правильное питание, подобранное и вписанное в ваш график, поможет поддерживать должный баланс и обмен минералов, витаминов, микроэлементов, белков. Желательно меньше употреблять продукты с большим содержанием пуринов (органические соединения, при распаде которых формируется мочевая кислота): к ним относятся чай, шоколад и кофе, крепкий бульон, бобовые, мясо и морепродукты. Исключать их нельзя, но сбалансировать прием – вполне можно.
- Отдельно обсудите с врачом занятия спортом: нужна разумная поддерживающая физическая нагрузка. Занятия плаванием, езда на велосипеде показаны практически всем, остальные дисциплины лучше оценить с точки зрения воздействия на нижние конечности – не спровоцируют ли они осложнения вальгусных деформаций стопы.
Надеемся, что общие рекомендации были полезны. Врачам и пациенту гораздо проще вместе справиться с проявлениями деформаций на ранних стадиях и предотвратить их более тяжелое течение! Провести консультацию о состоянии здоровья своих ног, подобрать наиболее эффективный и подходящий вам комплекс лечебных или профилактических воздействий готовы специалисты клиники доктора Бегмы.
