Дата публикации 23 января 2018Обновлено 28 декабря 2021
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса.[2][6][13]
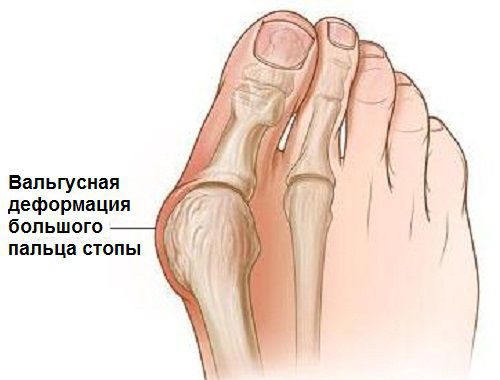
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%.[3][8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность;[10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной.[15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца;[13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок;[9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
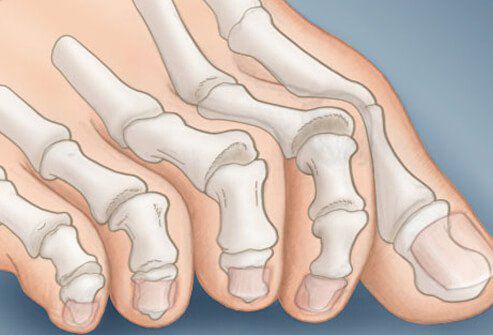
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава.[13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
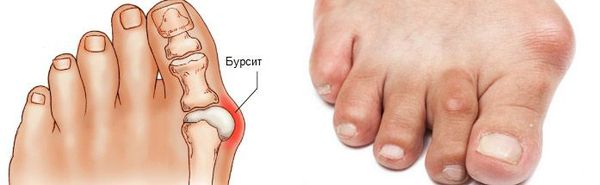
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость.[11][15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник.[2][7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
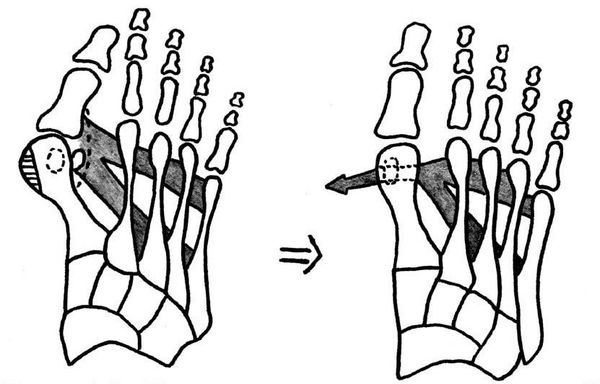
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
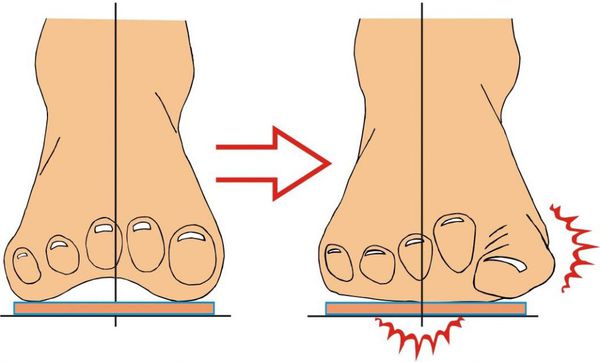
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы.[4][15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
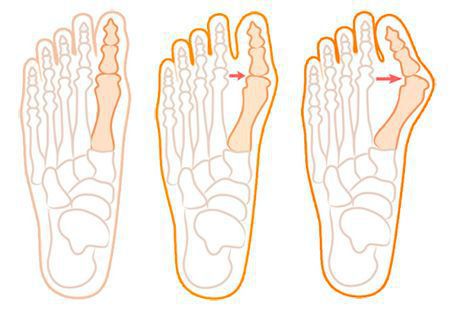
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака.[6][13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V.[5][8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах.[12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава.[10] Данная патология встречается нечасто и обычно является следствием травм.
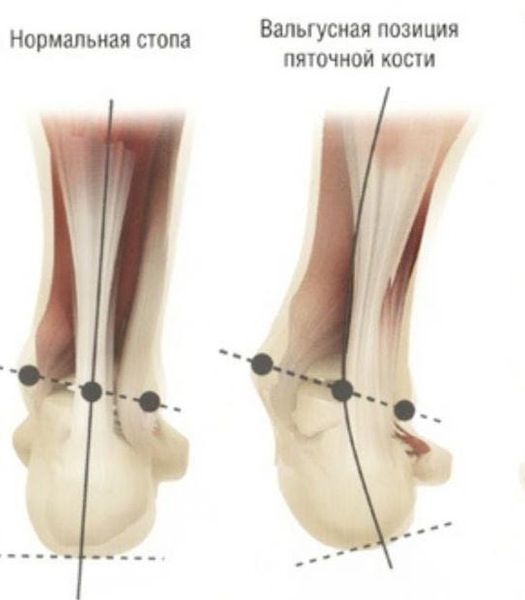
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
| I степень | II степень | III степень | |
|---|---|---|---|
| Межплюсневый угол |
<12° | <18° | <18° |
| Угол вальгусного отклонения первого пальца (Hallux valgus angle) |
<25° | <25° | <35° |
Существует другая классификация степени галюксной деформации, где оценивается только межплюсневый угол. Она менее точна и используется для первичной постановки диагноза:
I ст. — 15 градусов;
II ст. — 20 градусов;
III ст. — 30 градусов;
IV ст. — больше 30 градусов.
Для характеристики деформации заднего отдела при плосковальгусной стопе существует своя классификация, и одним из показателей учитывается установка пятки к оси голени:
I стадия — стопа располагается плоско, но отклонение небольшое: 10-15°;
II стадия — угол уже составляет 15-20°;
III стадия — искривление 20-30°, и его еще можно устранить;
IV стадия — тяжелая степень, стопа полностью распластана, а отклонение от нормы равно 30° и более.
Конечно, необходимо различать степени собственно плоскостопия (поперечного и продольного) — виновника всех деформаций, так как они напрямую связаны с ним.
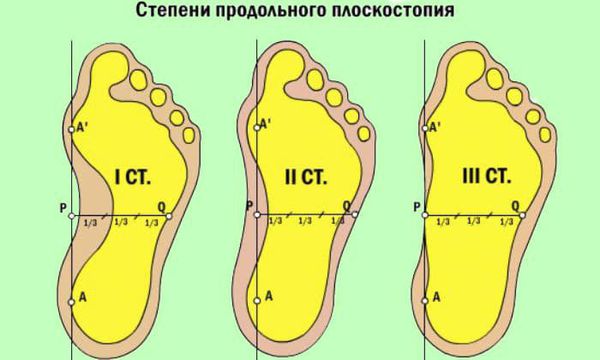
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы.[16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм.[2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине.[7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы.[13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс).[12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
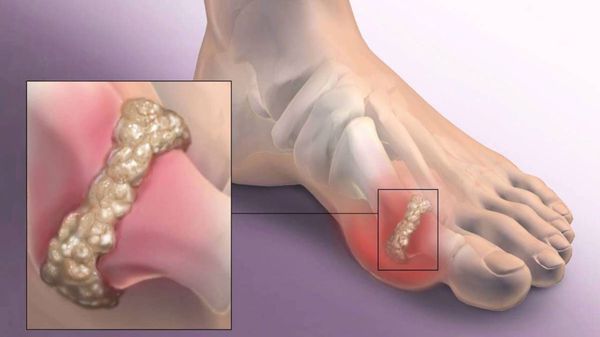
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией.[9][12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции.[10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
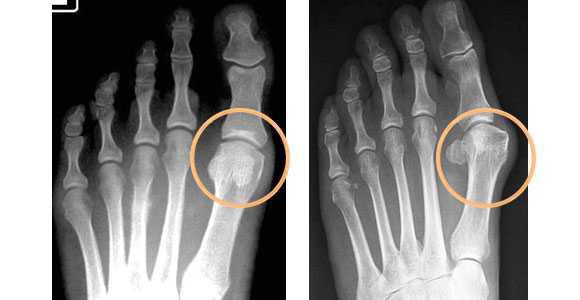
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования.[13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы.[5][16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена.[13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
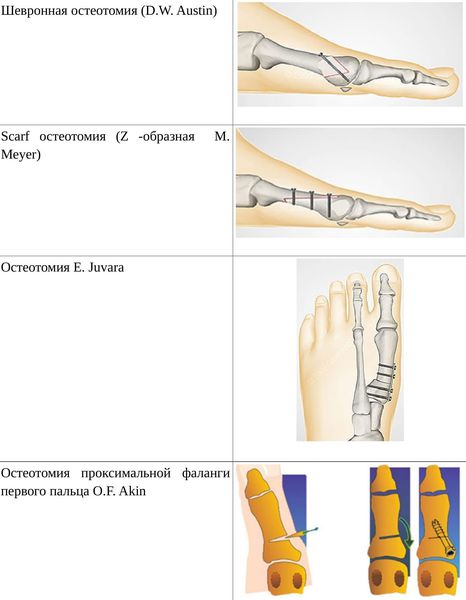
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами.[12][15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга).[13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование.[16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO.[9][15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез.[1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению.[18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы.[13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли.[6] Кроме того, возможны инъекции кортикостероидов.[11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию.[10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп.[17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы.[12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива.[13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Это существенно снижает качество жизни и даже может стать причиной развития артроза голеностопных, коленных, тазобедренных суставов, а также заболеваний, искривлений позвоночника. Поэтому важно не только своевременно диагностировать плоско-вальгусную деформацию стопы, но и сразу же начинать лечение. Это позволит остановить прогрессирование патологии. Но на последних стадиях развития исправить ситуацию можно будет только хирургическим путем.
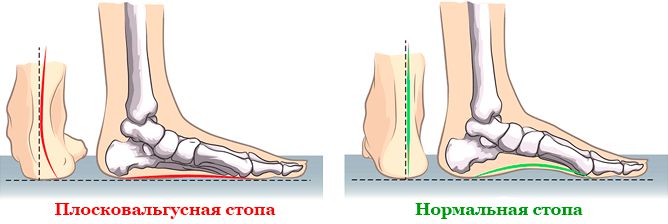
Что такое плоско-вальгусная деформация стопы
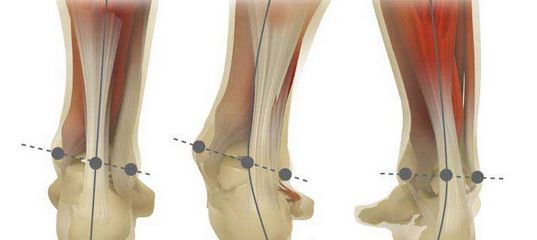
Плоско-вальгусной деформацией стопы называют изменение в строение стопы, при котором происходит уменьшение величины ее продольного свода на фоне нарушения функции сухожилия задней большеберцовой мышцы. В результате происходит искривление оси стопы. Это сопровождается опущением ее среднего отдела и разворотом пятки наружу с примыканием ее внутренней части к опорной поверхности. Другими словами, стопа заваливается вовнутрь, уплощается, а в тяжелых случаях наблюдается и Х-образное искривление голеней. Это можно заметить по наличию достаточно большого расстояния между пятками при занятии положения стоя с соприкасающимися между собой лодыжками.
По данным разных авторов, подобная проблема присутствует у 15—58% людей.
Плоско-вальгусная деформация стопы чревато не только возникновением выраженного косметического недостатка, но и развитием ряда осложнений. Это:
- Бурсит – воспаление синовиальных сумок суставов стопы. Это сопровождается покраснением кожи в проекции пораженного сустава, отечностью, болями, склонными усиливаться при механическом воздействии.
- Артроза – дегенеративно-дистрофических изменений в хрящевой ткани, сопровождающихся ее истончением и возникновением постепенно усиливающихся болей. Впоследствии наблюдается образование остеофитов на суставных поверхностях костей вплоть до их срастания между собой и обездвиживания сустава. При плоско-вальгусной деформации стопы артроз может поражать не только суставы стопы, но и голеностопные, коленные и тазобедренные суставы.
- Пяточная шпора – следствие чрезмерного растяжения плантарной фасции и образования на стороне пяточной кости выступа, что приводит к возникновению резких болей в области пятки при ходьбе. Нередко это сопровождается воспалением ахилового сухожилия.
- Остеохондроз – дегенеративно-дистрофические изменения в межпозвоночных дисках, что приводит к уменьшению их высоты и создает предпосылки для образования протрузий и межпозвоночных грыж.
- Искривление позвоночника – может проявляться углублением физиологических изгибов (кифозов, лордозов) или развитием сколиотической деформации.
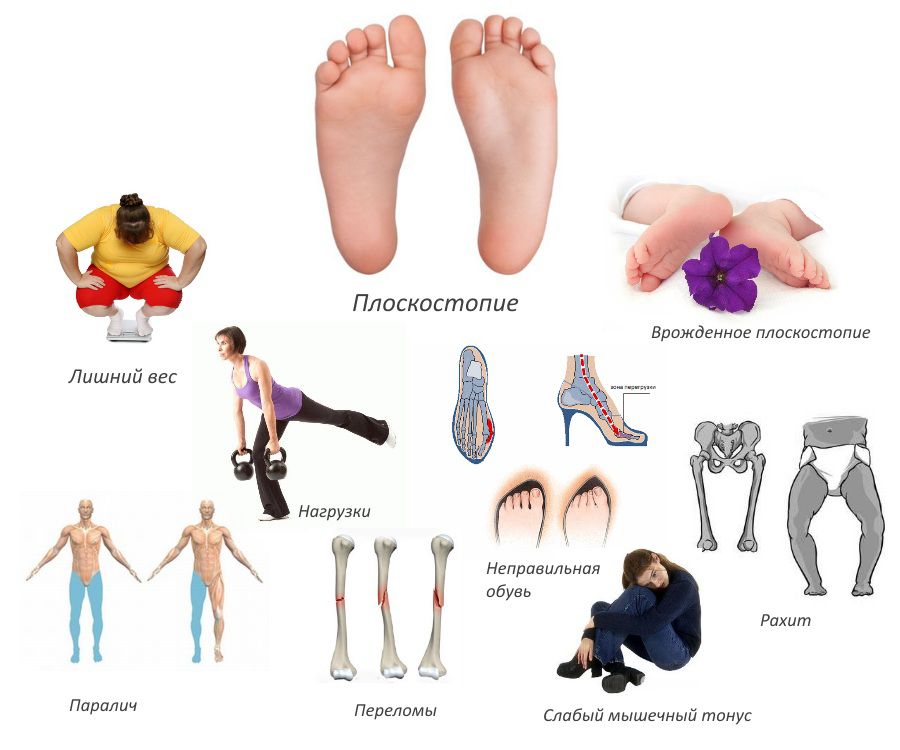
Причины

Центральным звеном в развитии заболевания является поворот (ротация) таранной кости в горизонтальной и сагиттальной плоскости. Это приводит к изменению точек опоры стопы и уплощению ее сводов. Этому может способствовать достаточно много факторов, но они крайне редко наблюдаются изолировано. Чаще всего причины плоско-вальгусной деформации стопы кроются в сочетанном действии ряда причин. Поэтому заболевание может становиться следствием:
- врожденных нарушений соединительной ткани;
- прогрессирования плоскостопия любого типа;
- травм нижних конечностей, в особенности костей и связок стоп;
- остеопороза, т. е. заболевания, сопровождающегося снижением содержания кальция в костях, что приводит к повышению их хрупкости;
- нарушений гормонального фона, обусловленных эндокринными заболеваниями, в частности сахарным диабетом, гипотиреозом, а также физиологическими изменениями при беременности и менопаузе;
- наличия лишнего веса и особенно ожирения, что обусловлено повышением нагрузки на стопу и перерастягиванием мышц и связок;
- неврологических нарушений, в том числе полиомиелита, ДЦП;
- рахита;
- чрезмерной нагрузки на стопы, обусловленной необходимостью подолгу стоять, ходить или заниматься тяжелым физическим трудом;
- ношения неправильно подобранной обуви, т. е. чрезмерно узкой и/или на высоком каблуке, что приводит к нарушению распределения нагрузки на стопу;
- аномалий развития стопы.
При наличии врожденных аномалий развития, а также наследственно обусловленной гиперэластичности стопы плоско-вальгусные стопы могут обращать на себя внимание практически сразу после рождения ребенка. Но чаще патология диагностируется, когда малыш начинает ходить. Нередко в таких ситуациях нарушения быстро усугубляются в результате выбора неправильной обуви, недостаточной физической активности или наоборот чрезмерной и несоответствующей возрасту.
В большинстве случаев плоско-вальгусная деформация стопы формируется еще в детстве. Если в этот период нарушение не было замечено и не скорректировано, заболевание остается с человеком и в дальнейшем склонно прогрессировать при создании благоприятных условий. У взрослых плоско-вальгусная деформация стопы чаще всего усугубляется во время беременности или на фоне набора массы тела, что обычно сопряжено с малоподвижным образом жизни.
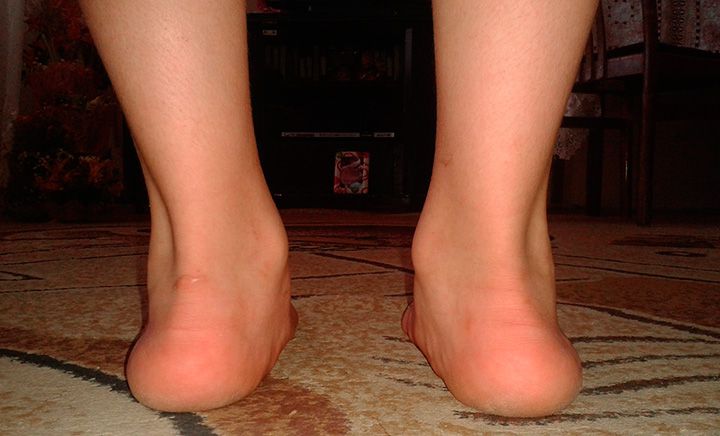
Симптомы плоско-вальгусной деформации стопы
Для плоско-вальгусной деформации стопы характерно постепенное нарастание интенсивности симптомов. Поэтому если изначально патология проявляется лишь незначительным дискомфортом, то на поздних стадиях ее проявления могут стать препятствием для ведения активного образа жизни или даже существенно осложнять просто передвижение. Для заболевания характерны:
- боли в стопе, особенно в заднем отделе, усиливающиеся после длительного стояния, ходьбы или физической работы;
- отечность лодыжек;
- повышение утомляемости при ходьбе;
- уплотнение, образование натоптышей, мозолей и болезненность кожи в области головок малых плюсневых костей, усугубляющаяся при ношении обуви на каблуке и длительных физических нагрузках;
- Х-образное искривление голеней, что со временем приводит к появлению болей в коленях;
- смещение первого пальца стопы, постепенно приводящее к изменениям в других пальцев (Hallux valgus);
- нарушения походки.
Иногда у пациентов обнаруживается добавочная сесамовидная кость в области расположения ладьевидной кости.
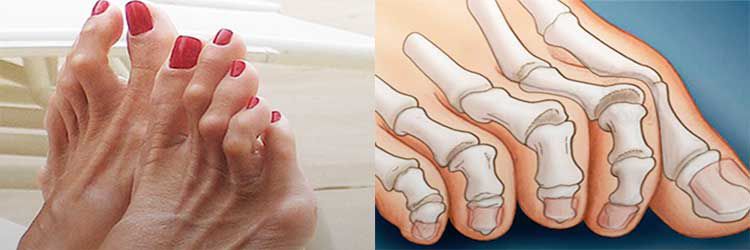
Плоско-вальгусная деформация стопы повышает вероятность врастания ногтя большого пальца. А его отклонение в сторону при сильном искривлении провоцирует изменение формы остальных пальцев. В результате они искривляются, приобретают форму когтей, а суставы утолщаются. Это называют молоткообразной деформацией.
При этом в области плюснефалангового сустава также наблюдается разрастание сустава с образованием на его боковой поверхности костной мозоли, называемой в народе шишкой или косточкой. Это приводит к возникновению затруднений при выборе обуви, делает дискомфортным ношение уже имеющейся.
Степени деформации
В течении плоско-вальгусной деформации стопы выделяют 4 стадии, каждая из которых сопровождается определенным набором симптомов. Это:
- 1 стадия – в стопе еще отсутствуют костные деформации, но уже иногда возникают боли в области сухожилия задней большеберцовой мышцы, особенно после продолжительного стояния или ходьбы. Это может осложняться тендовагинитом, т. е. воспалением сухожилия задней большеберцовой мышцы. А угол постановки пятки по отношению к оси голени составляет не более 10—15°.
- 2 стадия – наблюдается мягкая деформация стопы с выведением пяточной кости на 15—20°. При этом в состоянии покоя, т. е. когда человек лежит, стопы приобретают нормальную форму. Поскольку еще отсутствует жестко закрепленная деформация, на этом этапе весьма эффективным методом лечения выступает лечебный массаж. Но это не устраняет необходимости в других средствах консервативной терапии.
- 3 стадия – деформация стопы уже становится фиксированной. При этом суставы заднего отдела стопы уже не поддаются пассивным движениям. Угол установки пятки по отношению к оси голени равен 20—30°.
- 4 стадия – стопа сильно деформирована, полностью плоская, изменяется ось голеностопного сустава. При выполнении рентгена и оценке снимков виден боковой наклон таранной кости. Подобное то является прямым признаком несостоятельности дельтовидной связки. Отклонение пятки от оси голени равно 30° и более.
Также выделяют степени плоскостопия. Для их диагностики измеряется угол продольного свода и межплюсневый угол по рентгенографическим снимкам, а также высота свода в миллиметрах.
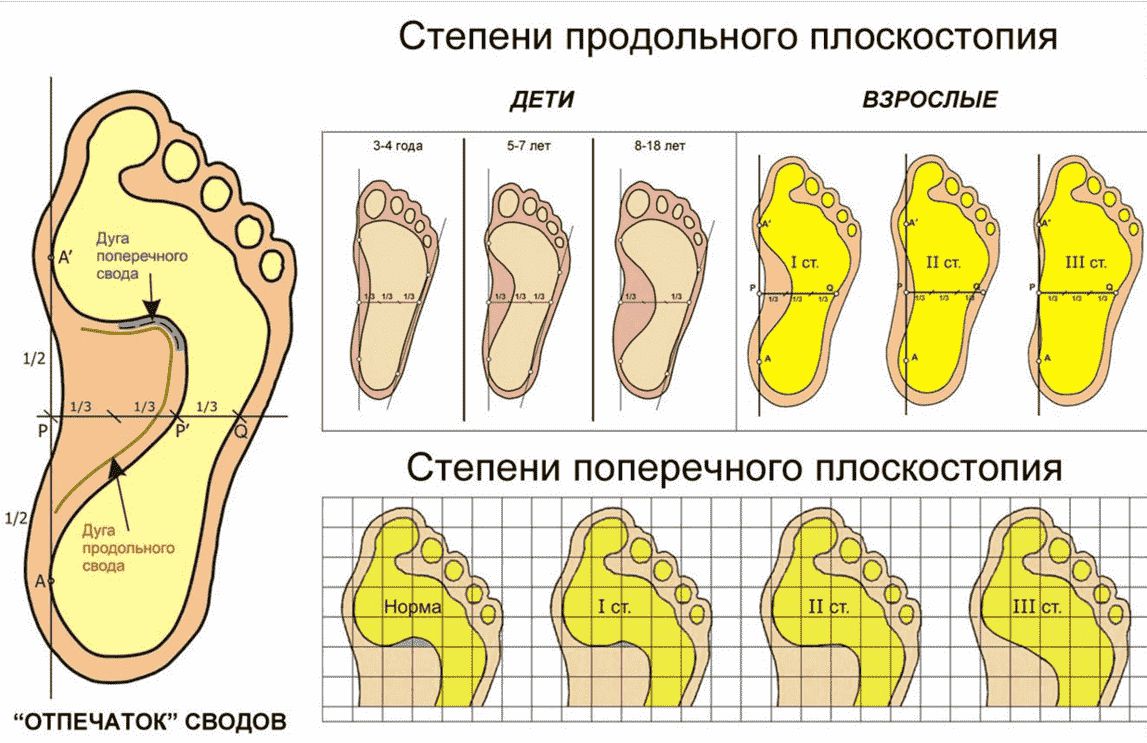
Патология склонна прогрессировать, причем особенно быстро под воздействием отрицательно сказывающихся на состоянии стопы факторов (ожирение, частый подъем и перенос тяжелых предметов, длительное стояние, неправильная обувь и пр.).
Диагностика
При возникновении признаков плоско-вальгусной деформации стопы важно как можно раньше обратиться к ортопеду. И хотя диагностировать заболевание можно уже на основании результатов осмотра, врач всегда пристальное внимание уделяет анамнезу заболевания и жизни пациента. Полученные в ходе опроса данные предоставляют в распоряжение врача важную информацию, благодаря которой не только удастся установить причины возникновения деформации, но и составить оптимальный план лечения.
Пристальное внимание обращается на симптомы заболевания, условия их возникновения, особенности прогрессирования. Ортопед обязательно уточняет характер болей, их локализацию и продолжительность, наличие неврологических нарушений, присутствие ограничений физических нагрузок и т. д.
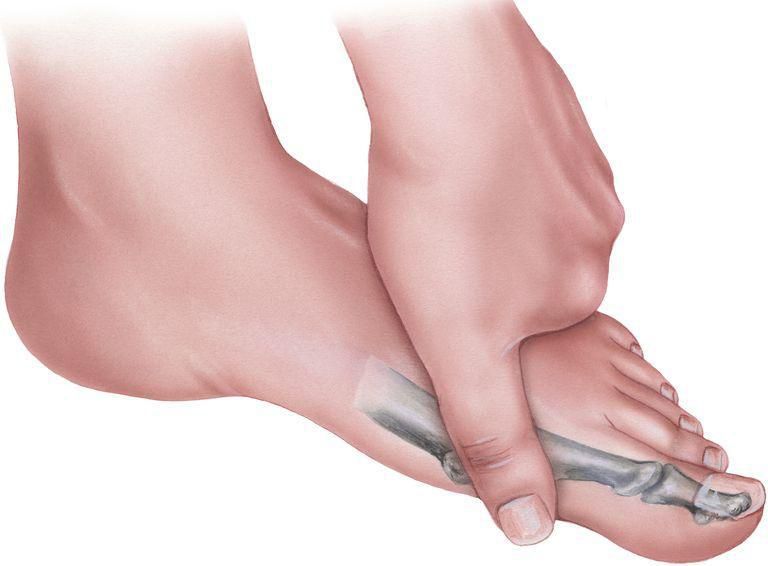
После этого обязательно проводится ортопедический осмотр. В рамках него врач оценивает подвижность суставов предплюсны, прося пациента приподняться на цыпочки, совершая пассивные движения и проводя другие тесты. Также ортопед оценивает состояние:
- сосудов нижних конечностей;
- кожи стоп и голеней, ее температуру, характер распределения волосяного покрова;
- чувствительности обеих стоп и голеней;
- тонус мышц нижних конечностей.
Все это помогает определить возможные причины и последствия развития плоско-вальгусной деформации стоп. Это позволяет подобрать наиболее эффективную тактику лечения, которое будет направлено на устранение всех имеющихся нарушений.
Также при диагностике плоско-вальгусной деформации стоп обязательно назначаются инструментальные и лабораторные методы исследования для точного определения степени изменений в стопе и уточнения характера требуемых терапевтических мер. Это:
- рентген стоп в 3-х проекциях;
- плантография;
- подометрия;
- ОАК и ОАМ;
- УЗИ суставов.

В сложных диагностических случаях могут назначаться КТ или МРТ. Это современные методы исследований костей и мягких тканей соответственно, предоставляющие максимально точные и подробные данные об их состоянии.
Консервативное лечение плоско-вальгусной деформации стопы
Практически всегда лечение плоско-вальгусной деформации стопы начинают с назначения консервативной, т. е. безоперационной терапии. Только на 3—4 стадии заболевания пациентам может сразу же рекомендоваться хирургическое вмешательство.
Итак, консервативное лечение плоско-вальгусной стопы всегда носит комплексный характер. Оно заключается в:
- использовании индивидуальных ортопедических стелек;
- ношении удобной или ортопедической обуви;
- медикаментозном лечении;
- ЛФК;
- лечебном массаже;
- кинезиотейпировании;
- физиотерапии.
Дополнительно пациентам будет рекомендовано принять меры для снижения веса, если присутствуют признаки ожирения, а также отказаться от ношения тесной обуви и имеющей высокий каблук. С момента диагностирования плоско-вальгусной деформации стопы следует выбирать и носить только удобную обувь с достаточно широким носком и удобным широким каблуком высотой до 3 см. Она обязательно должна быть изготовлена из натуральных материалов и не сдавливать ногу.
Обувь на абсолютно плоской подошве по типу балеток, кроксов или угги также противопоказаны.
Все эти методы направлены на устранение симптомов, повышение качества жизни больных и остановку прогрессирования деформации. Но полностью вылечить плоско-вальгусную стопу с их помощью можно только при диагностировании нарушения на 1-й стадии у детей.
При вальгусной деформации 1 пальца стопы может назначаться ношение специальных ортезов, отводящих его в правильное положение.

Все пациенты должны понимать, что на течении плоско-вальгусной деформации стоп отрицательно сказываются:
- курение;
- присутствие хронических заболеваний, снижающих иммунитет;
- нарушения рекомендаций врача, касательно физического режима, выбора обуви и т. д.;
- переохлаждение и перегревание;
- наличие других ортопедических нарушений, отрицательно сказывающихся на биомеханике стоп;
- остеопороз;
- инфекционные заболевания.
Поэтому пациентам стоит избегать воздействия этих факторов для повышения эффективности проводимой терапии. При этом если спустя 3 месяца после начала консервативного лечения и выполнения всего назначенного врачом комплекса мероприятий у больных сохраняются боли и отсутствует положительная динамика, это может быть поводом для рассмотрения вопроса о проведении операции.
Индивидуальные ортопедические стельки и обувь
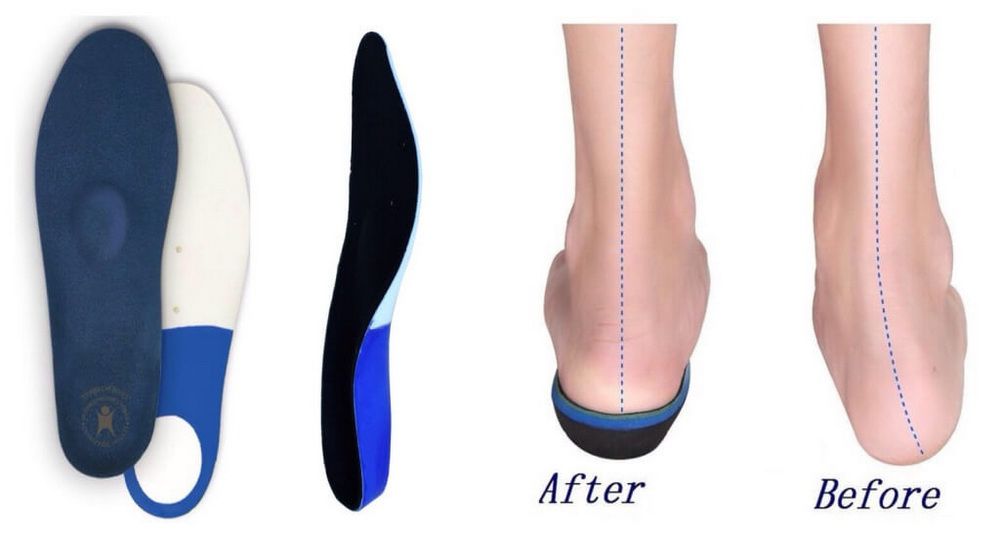
При диагностировании плоско-вальгусной деформации стопы любой степени пациентам обязательно назначается ношение индивидуально изготовленных ортопедических стелек. Их следует вкладывать в обычную обувь вместо тех, что шли с ней в комплекте, а на более поздних стадиях развития патологии – в специальную ортопедическую.
Благодаря тому что они изготавливаются в соответствии с особенностями строения отдельно левой и правой стоп пациента, они позволяют придать им обеим максимально правильное с точки зрения анатомии положение. Это является залогом восстановления нормальной биомеханики движений, устранения усталости ног, отечности и болей. Кроме того, они восстанавливают нормальную ось суставов, что позволяет значительно снизить риск развития осложнений.
Обычные ортопедические стельки серийного производства при плоско-вальгусной деформации стопы не используются.
Таким образом, индивидуальные ортопедические стельки помогают правильно распределить нагрузку на стопу. Это приводит к тренировке чрезмерно расслабленных мышц и расслаблению перенапряженных, т. е. воздействует непосредственно на первопричину развития плоскостопия.
В первые дни ходить с ортопедическими стельками нужно по 2—3 часа. Это обусловлено тем, что изначально они будут вызывать дискомфорт, так как ноге требуется снова перестраиваться на правильное положение. Постепенно длительность ношения стелек увеличивают, доводя до максимально возможного. В большинстве случаев пациенты привыкают к ним и могут без проблем находиться в них в течение всего дня через 2 недели.
При деформации, снашивании стелек их следует заменить новыми. Для этого снова потребуется обратиться к ортопеду, который снимет индивидуальные замеры и передаст их на производство со своими комментариями.
Медикаментозная терапия
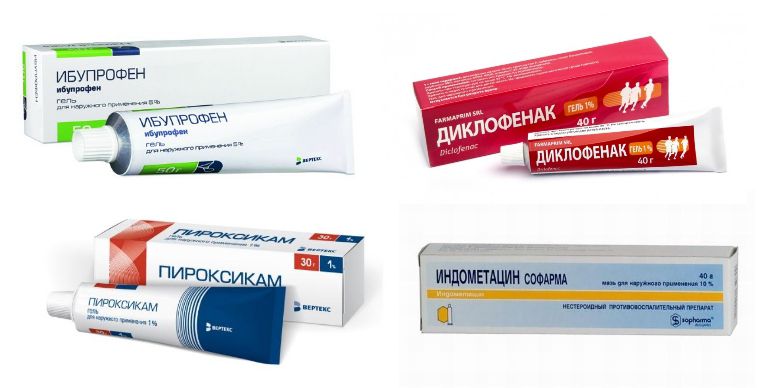
Медикаментозная терапия при отсутствии осложнений плоско-вальгусной деформации стопы носит симптоматический характер. Другими словами она направлена на уменьшение выраженности болей. С этой целью пациентам рекомендуют эпизодическим использовать препараты группы НПВС в виде средств для внутреннего применения или мазей, гелей, кремов. Они помогут быстро купировать боль и улучшить самочувствие.
Также медикаментозная терапия назначается при возникновении нежелательных последствий плоско-вальгусной стопы. Она может заключаться в назначении:
- кортикостероидов – используются для купирования выраженного воспалительного процесса, характерного для бурсита и пр.;
- средств, улучшающих кровообращение – назначаются при застойных процессах в стопе и возникновении признаков варикозного расширения вен;
- хондропротекторов – назначаются при возникновении дегенеративно-дистрофических изменений в суставах и пр.
ЛФК
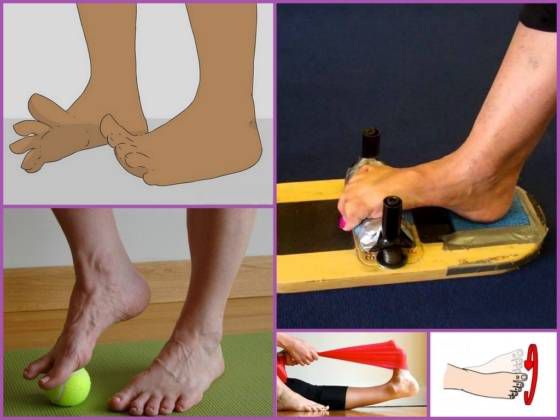
Лечебная физкультура является неотъемлемым компонентом лечения плоско-вальгусной деформации стоп. Она направлена на укрепление задней и передней большеберцовых мышц, перонеальной группы мышц и икроножных.
Для каждого пациента комплекс необходимых упражнений подбирается индивидуально с учетом степени патологических изменений, возраста и других факторов. Как правило, назначаются упражнения следующего характера:
- катание любого предмета цилиндрической или круглой формы по полу, например, скалки или мячика;
- хождение на носках, а затем на наружных отделах стоп;
- подъем по наклонной доске;
- работа на велотренажере или велосипеде босиком;
- захват и подъем мелких предметов с пола пальцами ног;
- захват и складывание гармошкой газеты или полотенца пальцами ног;
- выполнение скользящих движений стопой одной ноги по голени другой;
- сидение в позе «по-турецки» и вставание из нее.
Очень хорошо на состояние стоп влияет плавание. Поэтому при наличии у больного возможности ему рекомендуется как минимум 2—3 раза в неделю посещать бассейн.
Но ЛФК нужно заниматься систематически. Поэтому занятия должны проводиться ежедневно в комфортной обстановке без спешки. Не лишним будет в любое удобное время, например, при работе за компьютером разуться и покатать стопой мячик. Это поможет снять напряжение со стоп и улучшить самочувствие.
Физиотерапия
Для повышения эффективности консервативного лечения плоско-вальгусной стопы назначаются курсы физиотерапевтических процедур. Они показаны при 2 и выше степени деформации стопы и помогают не только уменьшить выраженность проявлений заболевания, но и производят лечебный эффект.
При плоско-вальгусной деформации стопы показано проведения процедур, оказывающих противовоспалительное, обезболивающее, противоотечное действие. Но приступать к их проведению можно только при отсутствии острого воспалительного процесса. Как правило, назначаются:
- электрофорез;
- магнитотерапия;
- диадинамотерапия;
- УВТ;
- электростимуляция мышц голени и стопы;
- озокеритовые и парафиновые аппликации;
- грязелечение.
Кинезиотейпирование
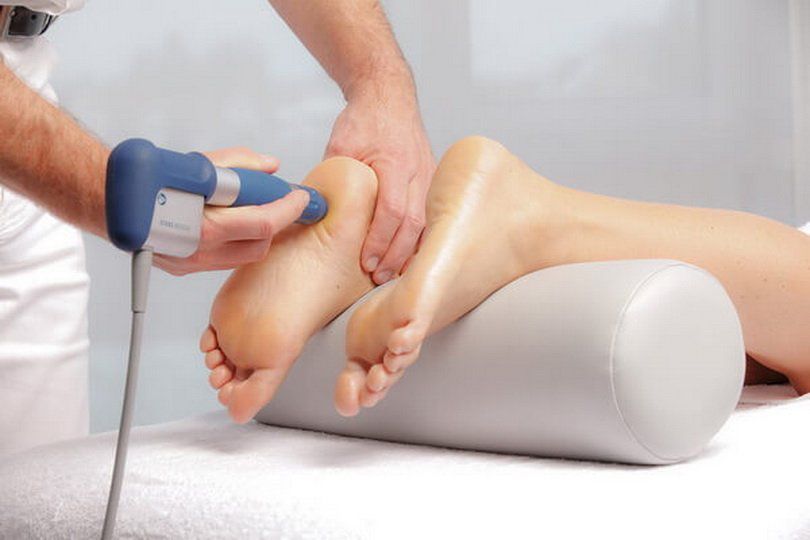
Кинезиотейпирование – новый метод лечение ортопедических нарушений и последствий травм в медицине, подразумевающий приклеивание на кожу специальных эластичных лент. Они помогают разгрузить нужные мышцы и поддержать другие, а также правильно распределить нагрузку на опорные точки стопы. Но чтобы тейпирование работало, врач, накладывающий ленты (тейпы), должен хорошо разбираться в методики и анатомии.
Тейпы изготавливаются из гипоаллергенных материалов и накладываются в среднем на 5 дней. С ними можно надевать любую обувь, заниматься спортом, ходить в душ и т. д. Они никоим образом не мешают и практически не ощущаются на теле. При этом материал тейпов дышит, что устраняет риск развития кожных заболеваний.
Лечебный массаж

Массаж при плоско-вальгусной деформации стопы направлен на нормализацию тонуса мышц нижних конечностей, разработку суставов и улучшение трофики за счет активизации кровообращения. Таким образом, во время сеанса лечебного массажа врач уделит внимание не только стопам и подошвенным мышцам, но и мышцам голени, а также бедра.
Как правило, рекомендуется 4 раза в год проходить курс лечебного массажа, состоящий из 15—20 сеансов. Благодаря им наблюдается заметное улучшение состояния больных, устранение наиболее беспокоящих симптомов плоско-вальгусной деформации стопы или как минимум уменьшение их интенсивности.
Дополнительным бонусом станет приобретение специального массажного коврика. Сегодня существует множество моделей, среди которых можно подобрать подходящую и для взрослого, и для ребенка. Такие коврики отличаются наличием разных по форме выпуклостей. Поэтому ходьба босиком по ним способствует тренировке мышц стопы и активизации кровообращения. Это положительно сказывается на состоянии стоп и повышает эффективность консервативного лечения плоско-вальгусной деформации.
Таким образом, плоско-вальгусная деформация стопы является распространенным ортопедическим заболеванием. Оно способно существенно снизить качество жизни человека и привести к развитию тяжелых осложнений. Поэтому важно как можно раньше диагностировать отклонение от нормы и пройти комплексное лечение. Но если плоско-вальгусная стопа диагностируется уже во взрослом возрасте, консервативная терапия поможет только предотвратить прогрессирование деформации. Тем не менее при начальных формах заболевания этого полностью достаточно для восстановления нормального качества жизни и сохранения возможности вести активный образ жизни. В остальных случаях, а также при неэффективности консервативного лечения восстановить правильную анатомию стопы можно хирургическим путем.
Вальгусная деформация стопы у детей

Вальгусная деформация стопы у детей – дефект, характеризующийся снижением высоты сводов стопы и Х-образным искривлением ее оси. При вальгусной деформации отмечается разворот пальцев и пятки наружу, опущение среднего отдела стопы, неуклюжесть походки, повышенная утомляемость и боль в ногах. Диагностика вальгусной деформации проводится детским ортопедом на основании внешнего осмотра, рентгенографии стоп в 3-х проекциях, плантографии, подометрии. Лечение проводится с помощью ЛФК, массажа, ношения ортопедической обуви, наложения ортопедических шин; при неэффективности – выполняется хирургическое вмешательство.
Общие сведения
Под вальгусной деформацией понимают такую деформацию стопы у детей, при котором при тугом сжатии и выпрямлении коленей, расстояние между внутренними краями лодыжек составляет более 4-5 см. При этом пальцы и пятка отклоняются к внешней стороне, а внутренние своды стоп «заваливаются» внутрь. Такая кривизна ног называется Х-образной, в отличие от варусной (О-образной) деформации стоп. Если вальгусная деформация сопровождается снижением высоты сводов стопы, говорят о плоско-вальгусной деформации стопы. Именно эта форма патологии чаще всего встречается в детской травматологии и ортопедии.
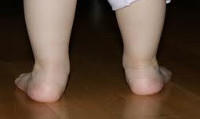
Вальгусная деформация стопы у детей
Причины
Вальгусная деформация стопы у ребенка может быть врожденной или приобретенной. В первом случае определяющими являются внутриутробные нарушения формы и расположения костей стопы, а деформация стоп диагностируется уже в первые месяцы жизни ребенка. К наиболее тяжелым истинно врожденным деформациям стопы относится «стопа-качалка» или «вертикальный таран».
Приобретенная вальгусная деформация связана с несовершенством сухожильно-связочного аппарата и отклонениями в развитии опорно-двигательной системы ребенка. Такие отклонения обычно выявляются к 10-12 месяцам, при попытках ребенка сделать первые самостоятельные шаги. Вальгусная деформация чаще формируется у ослабленных детей с мышечной гипотонией. Причины последней могут крыться в недоношенности ребенка, внутриутробной гипотрофии, врожденной слабости соединительной ткани, частых заболеваниях детей раннего возраста ОРВИ, бронхитами, пневмониями.
Особая роль в ослаблении связочно-мышечного и костного аппарата стопы принадлежит рахиту. Нарушение статико-динамических взаимоотношений в нижних конечностях вторично развивается у детей на фоне нейромышечных заболеваний: полинейропатии, ДЦП, миодистрофии, полиомиелита. Деформация стопы может быть следствием ожирения и чрезмерных нагрузок на стопу из-за избыточной массы тела.
Иногда деформация стопы развивается после травм связок, мышц, костей голени и стопы и длительного пребывания конечности в гипсе. В более редких случаях вальгусная деформация стопы возникает у детей с дисплазией и врожденным вывихом бедра. Причинами вальгусной деформации у ребенка могут выступать ранняя постановка ребенка на ножки, неправильный подбор обуви (слишком мягкой и плохо фиксирующей стопу).
При слабости мышечного тонуса под тяжестью веса ребенка свод стопы уплощается, большеберцовые мышцы, а также мышцы и связки пальцев стопы ослабляются и растягиваются и не могут удержать стопу в оптимальном положении. При вальгусной деформации происходит смещение голеностопного сустава внутрь, а пятки и пальцев – кнаружи.
Симптомы
В большинстве случаев первые признаки деформации стопы у ребенка родители замечают ближе к 1 году, вскоре после того, как ребенок сделал первые шаги. При этом обращает внимание, что при ходьбе малыш наступает не на всю стопу, а на ее внутренний край.
С течением времени стопа приобретает Х-образную форму, походка становится неуклюжей, неуверенной, шаркающей; дети быстро устают при игре со сверстниками, жалуются на боли в нижних конечностях и позвоночнике. К вечеру стопа ребенка опухает, возможны судороги в икроножных мышцах. При осмотре обуви ребенка заметно ее неравномерное снашивание – обувь стаптывается по внутренней стороне подошвы.
Диагностика
Вальгусная деформация стопы у ребенка может быть заподозрена педиатром, однако окончательно судить о наличии патологии и степени ее выраженности позволяет только осмотр ребенка детским травматологом-ортопедом и специальное обследование. При осмотре ребенка обращает внимание отклонение пальцев и пятки кнаружи, сглаживание сводов и смещение внутренней части стопы – внутрь.
Для окончательного решения вопросов диагностики у ребенка вальгусной деформации стопы проводится рентгенография стоп, компьютерная плантография и подометрия. На рентгенограммах стоп, выполненных в 3-х проекциях, удается увидеть изменение положения стоп относительно друг друга. Компьютерная плантография позволяет рассчитать различные морфологические параметры стопы. С помощью подометрии оценивается распределение нагрузки на разные отделы стопы. Компьютерная подометрия позволяет выявить изменения, когда клинические признаки вальгусной деформации стопы у детей еще не проявились. В ряде случаев с уточняющей целью может потребоваться проведение УЗИ суставов.
Для исключения патологии центральной и периферической нервной системы дети должны быть осмотрены детским неврологом.
Лечение
Целью лечения вальгусной деформации стопы у детей служит восстановление ее нормальной формы и функции, укрепление мышечного и связочного аппарата.
При врожденной вальгусной деформации может понадобиться иммобилизация конечностей с помощью гипсовых повязок. Подбор и моделирование повязки осуществляется детским ортопедом с учетом типа деформации и градуса отклонения от нормы.
На следующем этапе (а в случае приобретенной вальгусной деформации стопы – с самого начала) рекомендуется проведение ножных ванн, курсов массажа (пояснично-крестцовой области, суставов ног, стоп), парафинотерапии, озокеритовых и грязевых аппликаций, электрофореза, диадинамотерапии, магнитотерапии, электростимуляции мышц голени и стопы, ИРТ. Полезны занятия лечебным плаванием и ЛФК.
Дети с вальгусной деформацией стоп нуждаются в подборе индивидуальных функциональных стелек или специальной ортопедической обуви с жесткой боковой фиксацией стопы и пятки, супинатором.
К оперативному лечению прибегают относительно редко (примерно в 7% случаев). Способ коррекции вальгусной деформации стоп определяется индивидуально с учетом особенностей и выраженности патологии. Наибольшее распространение в детской травматологии ортопедии получили методы пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы с удлинением ахиллова сухожилия; артродез таранно-ладьевидного сустава, наложения аппарата внешней фиксации и др.
Прогноз
Вальгусная деформация стопы у детей может достигать тяжелых степеней, являясь не только выраженным косметическим дефектом, но и вызывая функциональные нарушения конечности, вплоть до инвалидизации в молодом трудоспособном возрасте. В случае невысокой степени деформации и своевременного лечения возможно полное восстановление функции стопы.
Профилактика
Во избежание развития вальгусной деформации стопы у детей следует исключить нагрузку на нижние конечности ребенка до 7-8 месяцев. Необходимо придерживаться рационального режима, включающего закаливание, гимнастику, профилактический массаж, полноценное питание, достаточный сон и прогулки. Важное значение имеет предупреждение рахита, прием витамина D и микроэлементов.
В обязательном порядке следует регулярно посещать педиатра, а также профилактические осмотры, осуществляемые специалистами разного профиля (в т. ч. детским хирургом и ортопедом). Необходимо уделять серьезное внимание правильному подбору обуви для ребенка: она должна быть по размеру (не мала и не велика); изготовлена из качественных натуральных материалов; иметь плотный супинатор, жесткие заднюю и боковую части.
Вальгусная деформация стопы у детей – лечение в Москве

Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:

Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:

Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:

К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:

Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.
Искривление ступней в зрелом возрасте – не редкость. Недуг проявляется еще в детстве и ввиду различных обстоятельств не многие долечивают его до конца. Как исправить ситуацию – рассмотрим ниже.
Причины и группы риска
Внешне вальгусная деформация стопы у взрослых выглядит так, будто при ходьбе человек заваливается внутрь. Вследствие этого болезнь приносит неприятные ощущения при перемещении или статическом давлении на ступни.
Основные явления, которые ведут к искривлению:
- проблемы, связанные с неправильным развитием и формированием нижних конечностей во внутриутробном периоде;
- ношение обуви не по размеру в период роста стопы;
- дисплазия;
- гормональные изменения в организме с нарушением обменных процессов;
- перенесенные заболевания (паралич, остеопороз);
- ожирение или резкое увеличение веса из-за беременности и гестоза;
- травмирование костей ступни и голеностопа.
Искривления стопы могут возникнуть у любого человека, но чаще это женщины до 35 лет, которые длительное время проводят на ногах (учителя, модели, продавцы, медработники), или люди, занимающиеся легкой атлетикой.

Виды и степени
Существует несколько видов деформации стопы:
- Статическая – выражается проблемами с позвоночником.
- Структурная – из-за особенностей положения таранной кости.
- Компенсаторная – укороченное ахиллово сухожилие с частичным переносом функций на голеностоп.
- Паралитическая – после перенесенных заболеваний.
- Спазмическая.
- Гиперкоррекционная – вследствие неправильной терапии ранее выявленной патологии.
- Рахитическая.
- После травматизации и разрыва связочного аппарата.
Вальгусная стопа у взрослых имеет несколько степеней тяжести:
- первая – деформация сочленения с подвывихом ступни;
- вторая – смещение сухожилий и искривление большого пальца;
- третья – патологический процесс костной ткани, при котором идет отклонение пальцев на 20 градусов;
- четвертая степень – пик изменений с угасанием функций ступни и распространением недуга на голеностопный сустав и выше. Болезнь приносит постоянный дискомфорт, который не исправляется консервативным способом.
Симптомы
У взрослых проявления плоско-вальгусной стопы выглядит следующим образом:
- отеки нижних конечностей;
- сильная боль (стопа болит в районе плюсневой кости);
- постоянные натоптыши, мозоли;
- болезненность в спине, проблема с осанкой;
- усталость и неприятные ощущения в ногах, не проходящие в покое;
- судороги, спазмы;
- изменение размера обуви;
- внешняя деформация;
- ухудшение походки (заваливание);
- сопутствующие заболевания суставов, миозиты.

Чем опасна патология?
У взрослых, которые страдают вальгусным плоскостопием, есть высокий риск подвергнуться развитию недугов, которые ведут к инвалидности, т. к. деформированная стопа может утратить свои функции.
От проблемы страдает не только функция прямохождения: патология ведет к варикозу, проблемам с суставами, искривлению позвоночника, мигреням, развитию диабетической стопы, поперечного плоскостопия и появлению пяточных шпор.
Диагностика
Прежде чем поставить диагноз, врач должен определить степень и вид патологии с помощью обследований:
- Сбор анамнеза и внешний осмотр.
- Пальпация области деформации.
- Рентген в трех проекциях.
- При необходимости КТ, МРТ.
- Консультация узких специалистов при выявлении сопутствующих болезней.
Читайте также: Признаки врожденного вывиха бедра у детей
Особенности лечения вальгусной деформации у взрослых
Терапия недуга должна быть комплексной и включать в себя несколько методов. Процесс выздоровления длительный и требует точного соблюдения всех врачебных предписаний.
Медикаменты (системные и местные)
Лечение с помощью лекарственных средств призвано облегчить боли в ступне и снять воспаление. Для этих целей назначают НПВС (Нимесулид, Вольтарен, Диклофенак) с дозировкой, которая подбирается с учетом дополнительных заболеваний, так как препараты влияют на работу желудка. Лекарства могут применяться как местно в форме кремов и мазей, так и в виде таблеток или инъекций.
Если больного беспокоит сильный отек, назначаются мочегонные кратким курсом (не более трех дней).
На протяжении всего курса лечения важно принимать витамины и минералы для укрепления костной ткани и связочного аппарата.

Ортопедические приспособления
Данная группа средств использует для корректировки и поддержания стопы в правильном положении. Носить их рекомендуется регулярно не только с лечебной целью, но и в качестве профилактики.
- Стельки помогают ступне распределять нагрузку при ходьбе и необходимы при борьбе с плоскостопием и деформациями.
- Ортопедическая обувь делается под заказ с учетом степени патологии. Она плотно фиксирует ногу, не давая недугу усугубиться.
- Вальгусные фиксаторы предназначены для косточки большого пальца, когда необходима коррекция данной области.
Все ортопедические приспособления подбираются в индивидуальном порядке после посещения ортопеда.
Массаж
Сеансы массирования можно проводить несколько раз в год по 10 процедур на курс. Данная манипуляция восстанавливает кровообращение в пораженной области, укрепляет мышцы и связки.
Перед массажем желательно принять теплую ножную ванночку с противовоспалительными травами. Движения должны быть круговыми, растирающими или разогревающими, без дополнительной травматизации деформированной зоны.
В домашних условиях рекомендуется ежедневно выполнять самомассаж после трудового дня.
ЛФК
Тренировки для укрепления ступни должны начинаться после снятия признаков воспаления. Перед началом физкультуры требуется разогреть мышцы и помассировать стопы.
Основной комплекс:
- Круговые движения голеностопом, подтягивание стоп к себе и от себя.
- Лежа на спине – имитация езды на велосипеде.
- Движения каждым пальцем по отдельности.
- Перекаты с носка на пятку.
- Захват мелких предметов с пола ногой.
- Рисование маркером, зажатым в пальцах ступни, на листе бумаги.
- Перекатывание бутылки или скалки в положении сидя.
- Ходьба на носках, пятках и боковых сторонах стопы.
- Напряжение и расслабление мышц ног. Выполнять упражнение необходимо сидя на полу с выпрямленными нижними конечностями.
Читайте также: Лечение и профилактика варусной деформации коленных суставов
Движения не должны приносить дискомфорт и неприятные ощущения. Добавлять количество подходов и повторов следует постепенно.

Физиотерапия
Регулярный курс процедур способен снять боль, мышечные спазмы и восстановить микроциркуляцию в тканях, а также укрепить связочный аппарат плосковальгусной стопы, останавливая процесс деформации.
Основные методики:
- ультразвук – ускорение обмена веществ и вывод солей из проблемной зоны;
- лазер – снижение воспаления и отека;
- УВТ – нормализация кровообращения;
- магнит – прогревание спазмированных тканей;
- грязевые аппликации, озокерит.
Нельзя самостоятельно добавлять или отменять курс назначенных физиопроцедур без консультации с врачом, так как это может привести к ухудшению проблемы.
Народные средства
В домашних условиях лечить вальгус нецелесообразно, но нетрадиционная медицина способна облегчить состояние больного до обращения к врачу.
Популярные рецепты:
- Марену залить теплой водой и прокипятить на водяной бане, после остудить состав и принимать по полстакана до еды 3 раза в сутки.
- Цветы одуванчика высушить, перетереть в порошок, добавить йод и наносить на область образования нароста.
- Горчицу и бодягу смешать в равных пропорциях, добавить скипидар, масло и смазывать перед сном ступни.
- Прополис размять, немного подогреть в руках и приложить к зоне деформации. Оставить на ночь, зафиксировав повязкой.
Хирургическое вмешательство
В случае отсутствия эффекта от консервативных способов, а также при вальгусной деформации 3-4 степени рекомендовано оперативное лечение.
Хирургические процедуры имеют две направленности – традиционную и лазерную.
Первый вид операций выполняется под общим наркозом с накладыванием гипсовой лонгеты на несколько недель и требует восстановительного периода.
Лечение лазером проводится в нескольких формах:
- экзостэктомия – удаление костных наростов с исправлением внешней формы ступни;
- иссечение фаланги большого пальца стопы и фиксирование его в правильном положении;
- артропластика – разрез деформации и, при необходимости, замена сочленения, пересадка сухожилий.
Профилактика
Предупредить развитие недуга поможет соблюдение несложных мер:
- Следование принципам правильного питания.
- Исключение вредных привычек.
- Контроль за весом.
- Умеренные физические нагрузки.
- Организация полноценного ежедневного отдыха.
- Самомассаж стоп и выполнение ЛФК.
- В летнее время – ходьба босиком по песку, мелкой гальке, земле.
- Использование ортопедических стелек, фиксаторов.
- Комфортная обувь без высоких каблуков.
- Соблюдение техники безопасности в быту и на улице.
- Регулярное прохождение медицинских осмотров.
При обнаружении первых признаков деформации не стоит затягивать с решением проблемы. Если начать лечение на ранних стадиях, то болезнь исчезнет навсегда, и человек вернется к привычному ритму жизни без боли.
